Het gebruik van selectieve serotonine heropnameremmers (SSRI's) tijdens zwangerschap en borstvoeding is een complex onderwerp waar veel onduidelijkheid over bestaat. Deze richtlijn beoogt deze onzekerheid te verminderen door informatie en aanbevelingen te bieden voor het gebruik van SSRI's in deze periodes en voor het beleid met betrekking tot de pasgeborene.
SSRI's tijdens de Zwangerschap
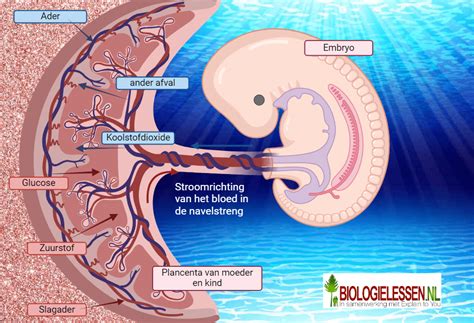
SSRI's die tijdens de zwangerschap door de moeder worden gebruikt, kunnen de placenta passeren en bij de baby terechtkomen. Dit kan leiden tot mogelijke risico's voor de gezondheid van zowel moeder als kind.
Potentiële Gevolgen voor de Baby tijdens de Zwangerschap
Tijdens de zwangerschap komt via de moederkoek door de navelstreng een deel van het medicijn (SSRI) bij de baby terecht. Dit kan drie belangrijke gevolgen hebben:
- Aangeboren afwijkingen: Hoewel de algemene kans op aangeboren afwijkingen bij alle kinderen in Nederland 3-5% is, is er bij moeders die SSRI's gebruiken een mogelijk kleine verhoogde kans op een septumdefect (een opening in het tussenschot van het hart). Dit komt voor bij 1-1.5% van de kinderen van moeders die SSRI-medicatie gebruiken, wat 3-5 keer hoger is dan bij moeders zonder SSRI-gebruik. Meestal is hiervoor geen behandeling nodig en groeit het gaatje vanzelf dicht. In zeldzame gevallen is een operatie op latere leeftijd noodzakelijk. De 20-wekenecho is doorgaans voldoende om eventuele hartproblemen op te sporen.
- Gewenning aan de medicatie: Na de geboorte stopt de toevoer van de medicijnen aan de baby plotseling. Dit kan leiden tot neonatale onttrekkingsverschijnselen. De symptomen kunnen variëren en omvatten voedingsproblemen, prikkelbaarheid, trillerigheid, verhoogde spierspanning, slaapproblemen, lethargie, ondertemperatuur, kreunende ademhaling en verminderde urineproductie. Ongeveer een op de drie baby's kan hier last van krijgen, vooral als de moeder in de tweede helft van de zwangerschap SSRI-medicatie heeft gebruikt. Deze verschijnselen duren doorgaans enkele dagen en verdwijnen meestal zonder behandeling.
- Ademhalingsproblemen: In zeldzame gevallen kan de pasgeborene direct na de geboorte ademhalingsproblemen ervaren, mogelijk door een verhoogde bloeddruk in de longen van de pasgeborene. De kans hierop is erg klein (<1%).
Beleid tijdens de Zwangerschap
Het wordt geadviseerd om SSRI-medicatie voor en tijdens de zwangerschap voort te zetten, tenzij de arts anders adviseert. Dit is gebaseerd op de afweging dat de risico's van onbehandelde depressieve klachten voor de moeder en de foetus mogelijk groter zijn dan de risico's van SSRI-gebruik. Vrouwen met een kinderwens wordt aangeraden om eerst advies in te winnen bij een arts met expertise op het gebied van zwangerschap en medicatiegebruik (preconceptieel advies).
SSRI's en Borstvoeding
De beslissing om borstvoeding te geven bij gebruik van SSRI's vereist een zorgvuldige afweging van de voordelen van borstvoeding tegenover de mogelijke nadelen van medicijnen in de moedermelk.
Uitscheiding van SSRI's in Moedermelk
De meeste SSRI's worden in moedermelk uitgescheiden, maar voor de meeste geldt dat de borstvoeding/maternale plasma ratio lager is dan 1. Dit betekent dat de concentratie van het medicijn in de moedermelk lager is dan in het bloed van de moeder. Uitzonderingen hierop zijn sertraline, citalopram en fluvoxamine. Deze SSRI's zijn het meest lipofiel, wat betekent dat ze gemakkelijker door vetweefsel worden opgenomen. Achtermelk bevat daardoor hogere concentraties aan SSRI's dan voormelk.
Plasmaconcentraties van SSRI's gemeten bij borstgevoede kinderen van wie de moeder SSRI's gebruikt, zijn over het algemeen onmeetbaar tot laag. Bij maternaal fluoxetine- en citalopramgebruik werden de hoogste relatieve kinddoses gevonden (respectievelijk 2,2-12% en 3-10%). Een dosis van minder dan 10% van de maternale dosis per kilogram lichaamsgewicht wordt algemeen als verwaarloosbaar beschouwd.
Effecten op de Baby tijdens Borstvoeding
Er zijn slechts weinig studies verricht naar de directe effecten van SSRI-bevattende borstvoeding op pasgeborenen. In de beschikbare studies werden geen nadelige effecten gevonden. Echter, er zijn casereports die melding maken van nadelige effecten bij borstgevoede kinderen, met name bij gebruik van fluoxetine en citalopram. Deze effecten omvatten kolieken, voedingsproblemen, slaapproblemen, veel huilen en prikkelbaarheid.
De actieve metaboliet van fluoxetine, norfluoxetine, heeft een lange halfwaardetijd (4-16 dagen), wat kan leiden tot accumulatie bij langdurige borstvoeding. In studies waar hoge SSRI-concentraties werden gevonden, waren de meeste kinderen 2-4 maanden oud en hadden zij nog geen volledig rijpe lever. Het vermogen om deze medicatie te metaboliseren neemt geleidelijk toe vanaf drie maanden leeftijd.

Aanbevelingen voor Borstvoeding
Vanwege hun onmeetbare tot zeer lage concentraties in het serum van de pasgeborene, worden sertraline en paroxetine vaak als middelen van eerste keus beschouwd bij de behandeling van postpartale depressie waarbij de moeder borstvoeding wil geven. Over fluvoxamine zijn onvoldoende gegevens bekend.
Fluoxetine en citalopram worden vanwege hun potentieel hogere relatieve kinddosis soms ontraden. Sommige auteurs adviseren om de blootstelling van de pasgeborene aan SSRI's te minimaliseren door vlak voor de medicatie-inname te voeden en voedingen tijdens de maternale piekconcentratie te vermijden.
Het is belangrijk te benadrukken dat de voordelen van borstvoeding, zoals de ondersteuning van het immuunsysteem en het maag-darmkanaal van de baby, zorgvuldig moeten worden afgewogen tegen de mogelijke nadelen van antidepressiva in de moedermelk. In de meeste gevallen is borstvoeding met een kleine hoeveelheid medicijn in de melk veiliger dan kunstvoeding.
Specifieke Overwegingen
Benzodiazepines (Angstremmers)
Het gebruik van angstremmers (benzodiazepines) tijdens zwangerschap en borstvoeding brengt grotere risico's met zich mee. Langdurig gebruik is schadelijk voor de ontwikkeling van de baby, met name in de laatste drie maanden van de zwangerschap. Baby's kunnen afhankelijk worden van de medicatie, wat leidt tot ontwenningsverschijnselen na de geboorte, of juist erg slap zijn en moeite hebben met drinken en ademhalen. Bij ernstige paniek, angst of slapeloosheid kan kortstondig en occasioneel gebruik, onder strikte medische monitoring, overwogen worden om een crisis te voorkomen. Tijdens borstvoeding wordt het gebruik van angstremmers afgeraden. Indien occasioneel gebruik plaatsvindt, wordt aangeraden de afgekolfde melk weg te gooien.
Medicijnen en Borstvoeding: Algemene Principes
Over het algemeen komen de meeste medicijnen slechts in kleine hoeveelheden in de moedermelk terecht. Factoren zoals de concentratie in het bloed van de moeder, eiwitbinding en lipofiliteit spelen hierbij een rol. Medicijnen die niet via de maag of darmen worden opgenomen, lokaal worden toegepast (zoals inhalatiemedicatie of oogdruppels), of een zeer korte halfwaardetijd hebben, worden over het algemeen als veiliger beschouwd.
Bij medicijngebruik tijdens borstvoeding is het cruciaal om betrouwbare bronnen te raadplegen en het advies van de voorschrijvende arts te volgen. Het plotseling stoppen met borstvoeding kan leiden tot het definitief stoppen ervan, wat nadelige gevolgen kan hebben. Indien er zorgen zijn over specifieke medicijnen, kan de arts alternatieven overwegen die acceptabel zijn bij borstvoeding.
Wat wel en niet te doen met medicijnen tijdens het geven van borstvoeding
Totstandkoming van de Richtlijn
Deze richtlijn is ontwikkeld door een werkgroep van specialisten, gefinancierd door de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). De input van patiënten is meegenomen door middel van een focusgroep met vrouwen die SSRI's gebruikten tijdens zwangerschap en/of lactatie. De belangrijkste knelpunten die hieruit naar voren kwamen, zijn geadresseerd in de richtlijn, met nadruk op verbeterde informatievoorziening en kortere lijnen tussen zorgverleners.
De Nederlandse Vereniging voor Obstetrie en Gynaecologie is verantwoordelijk voor het actueel houden van deze richtlijn. Binnen vijf jaar zal het bestuur, in samenspraak met andere relevante verenigingen, beoordelen of herziening noodzakelijk is.