In de GGD-regio's Zeeland en Limburg-Noord gaat een significant groter deel van de bevolking naar een medisch specialist dan in de rest van Nederland, namelijk meer dan 40%. Daarentegen observeren we in de regio's Twente, Gelderland-Zuid en IJsselland een omgekeerd beeld, waar minder dan 35% van de inwoners aangeeft in de afgelopen 12 maanden ten minste één keer contact te hebben gezocht met een medisch specialist. Door een regio in de kaart te selecteren, kan meer informatie worden verkregen over de significantie van deze verschillen per GGD-regio. Significantie biedt een nadere verklaring van de betrouwbaarheid van de gepresenteerde verschillen.
Orgaantransplantaties in Nederland
Orgaantransplantaties worden exclusief uitgevoerd in de academische ziekenhuizen van Amsterdam (AMC en VUMC), Groningen, Leiden, Maastricht, Nijmegen, Rotterdam en Utrecht. Deze centra beschikken over de benodigde vergunningen en voldoen aan de kwaliteitsnormen die zijn vastgelegd door de minister in de Wet op bijzondere medische verrichtingen (WBMV). De kaart toont de verdeling van het aantal orgaantransplantaties in Nederland. Nederland wordt hierbij als één regio beschouwd, met één centrale wachtlijst, waarbij de transplantaties in meerdere centra plaatsvinden. De toewijzing van een orgaan is niet afhankelijk van het transplantatiecentrum waar een potentiële ontvanger geregistreerd staat, maar van de nationale toewijzingscriteria.
In 2024 werden er in totaal 1.588 organen getransplanteerd, afkomstig van zowel postmortale als levende donoren. Orgaantransplantaties kunnen een combinatie van meerdere organen betreffen. Het verschil in het aantal uitgevoerde transplantaties per centrum wordt beïnvloed door de lengte van de wachtlijst van het betreffende centrum, maar ook door het acceptatiebeleid van de behandelend arts.
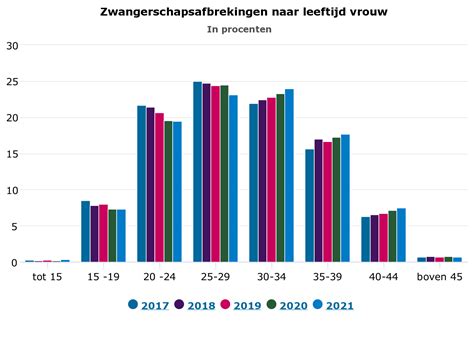
Zwangerschapsafbrekingen in Nederland
Het abortuscijfer is het hoogst in de provincie Flevoland, met 14,6 zwangerschapsafbrekingen per 1.000 vrouwen in de leeftijdscategorie van 15 tot en met 44 jaar. Noord-Holland volgt met een abortuscijfer van 13,4. Het laagste aantal behandelingen wordt geregistreerd in de provincie Drenthe, met een abortuscijfer van 7,3. In 2024 werden er in totaal 39.438 zwangerschapsafbrekingen uitgevoerd. Een deel van deze behandelingen (7,9%) betrof vrouwen die in het buitenland woonachtig zijn en voor een abortus naar Nederland kwamen, wat neerkomt op 3.132 behandelingen. Het aantal behandelde vrouwen dat in Nederland woonde, bedroeg 35.647, wat overeenkomt met 10,6 per 1.000 vrouwen van 15 tot en met 44 jaar.
Opvallend is de aanzienlijke stijging in het aantal vrouwen dat geen woonplaats heeft opgegeven: van 47 zwangerschapsafbrekingen in 2023 naar 659 in 2024 (bron: IGJ, Jaarrapportage 2024 Wet afbreking zwangerschap (Wafz), Utrecht (2025)).
IVF-behandelingen in Nederland
In het Erasmus Medisch Centrum en het VUMC in Amsterdam werden in 2021 de meeste IVF (In Vitro Fertilisatie)-behandelingen uitgevoerd, met respectievelijk 1.673 en 1.422 behandelingen. Het laagste aantal behandelingen (204) werd geregistreerd in de fertiliteitskliniek Nij Barrahûs in Friesland. In totaal werden er 13.683 cycli gestart, bestaande uit 7.195 IVF-behandelingen en 6.488 ICSI-behandelingen.
Het aantal IVF/ICSI-behandelingen is met 24% gestegen ten opzichte van 2020. Door de COVID-19 maatregelen was het aantal behandelingen in 2020 lager dan in voorgaande jaren. In 2022 resulteerde 22,2% van de behandelingen in een doorgaande zwangerschap (bron: Smeenk, J., IVF-cijfers 2021: meer IVF-behandelingen en meer IVF-babies, Utrecht (2023)). Het percentage doorgaande zwangerschappen per gestarte cyclus is een indicator voor de kwaliteit van de zorg die een centrum levert. Echter, dit percentage is ook afhankelijk van diverse andere factoren, zoals de leeftijd van de vrouw, de duur van de kinderwens en het aantal eerdere behandelingen. Bovendien wordt de kwaliteit van een centrum niet uitsluitend bepaald door het percentage doorgaande zwangerschappen; ook de patiënttevredenheid, het percentage complicaties en het percentage meerlingen spelen een rol.
Neonatale Intensive Care Units (NICU)
In 2020 waren er in totaal 10 neonatale intensive care units (NICU's) in Nederland. Er werden in totaal 4.183 kinderen opgenomen, met aantallen variërend van 257 in Maastricht tot 648 in Rotterdam. De gemiddelde opnameduur van de eerste NICU-opname per kind bedroeg 13,2 dagen. Inclusief heropnamen kwam de gemiddelde opnameduur uit op 14,7 dagen. In principe wordt een kind opgenomen op de NICU in de regio waar de moeder woont. Echter, niet altijd is er een bed beschikbaar in die regio, en niet alle NICU's beschikken over alle behandelingsmogelijkheden.
Fertiliteitspoli en Gynaecologie in het IJsselland Ziekenhuis
Wanneer zwanger worden niet vanzelf gaat, en na langer dan een jaar onbeschermde seks zonder zwangerschap, kan er sprake zijn van verminderde vruchtbaarheid of onvruchtbaarheid. In dergelijke gevallen kan men terecht op de polikliniek fertiliteit voor een oriënterend fertiliteitsonderzoek. Na dit onderzoek wordt in samenspraak met de patiënt de meest geschikte behandeling bepaald. Een intakegesprek vindt plaats op de hoofdlocatie met een gespecialiseerde doktersassistente, waarna direct aanvullende diagnostiek, zoals bloed- of zaadonderzoek, kan worden ingezet. Dit maakt het mogelijk om bij een daaropvolgend consult met de gynaecoloog de resultaten direct te bespreken, eventueel aanvullend onderzoek te verrichten en een behandelplan op te stellen. Voor vrouwen die zwanger willen worden, wordt tevens een avondspreekuur aangeboden.
Gynaecologie: Onderzoek, Diagnose en Behandelingen
Gynaecologie is de medische specialisatie die zich richt op het onderzoek, de diagnose en de behandeling van aandoeningen van de vrouwelijke geslachtsorganen en vruchtbaarheidsproblemen. Tijdens het eerste polikliniekbezoek bespreekt de gynaecoloog de klachten met de patiënt, en indien mogelijk wordt direct onderzoek verricht. Een gespecialiseerde doktersassistente is aanwezig bij het consult.
Contactgegevens Polikliniek Gynaecologie IJsselland Ziekenhuis
Voor het maken van een afspraak op de polikliniek Gynaecologie in het IJsselland Ziekenhuis kunt u van maandag tot en met vrijdag contact opnemen via de telefoonnummers 010 258 5920 of 010 258 5921. Voor een afspraak op de polikliniek Rotterdam Nesselande belt u 010 258 5700. Voor de polikliniek Krimpen belt u 010 258 3400. Voor de polikliniek Kralingen kunt u bellen naar 010 258 5920 of 010 258 5921.
Patiëntfolders van de afdeling gynaecologie zijn te vinden op yslfolder.nl.
IVF (In Vitro Fertilisatie) en ICSI (Intracytoplasmatische Sperma Injectie) Behandelingen
Wanneer een arts of fertiliteitsarts een IVF (in vitro fertilisatie)- of ICSI (intracytoplasmatische spermacelinjectie)-behandeling heeft geadviseerd, is het raadzaam om de volgende informatie zorgvuldig door te lezen alvorens met de behandeling te starten. IVF is een medische procedure voor stellen die moeite hebben met zwanger worden.
Het IVF-proces
Tijdens een punctie worden de eiblaasjes één voor één aangeprikt en wordt het vocht, dat de eicellen bevat, opgezogen. Dit vocht wordt in het laboratorium onderzocht, waarna de eicellen worden samengebracht met zaadcellen om bevruchting tot stand te brengen. Enkele dagen later wordt het embryo in de baarmoeder geplaatst. Indien er meerdere embryo's ontstaan, kunnen deze worden ingevroren voor toekomstig gebruik.
IVF wordt overwogen bij:
- Een uitblijvende zwangerschap na 3 tot 6 cycli IUI (intra-uteriene inseminatie).
- Een uitblijvende zwangerschap, ook na andere vruchtbaarheidsbehandelingen zoals IUI (waarbij zaadcellen direct in de baarmoeder worden ingebracht).
IVF in combinatie met erfelijk (genetisch) onderzoek of draagmoederschap vindt niet plaats in het Isala Fertiliteitscentrum.
Het ICSI-proces
ICSI is een gespecialiseerde vorm van IVF. Het grootste deel van de behandeling is vergelijkbaar met IVF, met een verschil in de laboratoriumprocedure. Bij ICSI selecteert de laborant één zaadcel en injecteert deze rechtstreeks in een rijpe eicel.
Voorwaarden en Beperkingen voor IVF/ICSI
De kans op succes met IVF of ICSI hangt af van diverse factoren. Soms kan een IVF- of ICSI-behandeling te riskant zijn voor de gezondheid van de vrouw, bijvoorbeeld bij bepaalde ziektes of aandoeningen. In dergelijke gevallen kunnen de behandeling en een zwangerschap risico's met zich meebrengen. Hoewel de behandeling niet direct wordt uitgesloten, kunnen psychische aandoeningen, psychosociale omstandigheden en/of verslavingen leiden tot een negatief advies van het IVF-team.
In de meeste klinieken, inclusief het Isala fertiliteitscentrum, geldt een maximale leeftijd van 41 jaar voor IVF of ICSI, conform de landelijke richtlijn. Wetenschappelijk onderzoek toont aan dat de kans op een levend geboren baby na 41 jaar aanzienlijk afneemt. In specifieke gevallen kunnen vrouwen tussen 41 en 43 jaar toch in aanmerking komen voor een IVF- of ICSI-behandeling, afhankelijk van hormoonwaarden in het bloed en het aantal beschikbare eiblaasjes.
Patiënten met HIV kunnen in dit centrum geen IVF- of ICSI-behandeling ondergaan vanwege het risico op besmetting van de partner, de baby of andere patiënten. Patiënten met hepatitis B kunnen wel een IVF-behandeling ondergaan, maar geen ICSI, omdat volgens de Nederlandse richtlijnen het virus in de eicel kan komen, wat risico's voor de baby met zich meebrengt.
Intake en Behandelplan
Na verwijzing van de huisarts volgt een intakegesprek met de fertiliteitsarts of gynaecoloog om de mogelijke behandelingen en benodigde onderzoeken te bepalen. In een tweede gesprek worden de onderzoeksresultaten besproken, de behandeling en mogelijke risico's uitgelegd, en een behandelplan opgesteld.
De fertiliteitsverpleegkundige stelt vervolgens, in overleg met de patiënt, een planning op en geeft uitleg over de behandeling, het startmoment en het behandelschema, inclusief medicatiegebruik.
Verplichte Onderzoeken en Verklaringen
Bij een ICSI-behandeling is bloedonderzoek naar hepatitis B, hepatitis C en HIV verplicht. Een negatieve uitslag, die twee jaar geldig blijft, bevestigt de afwezigheid van deze infecties. Soms is aanvullend chromosomen- en DNA-onderzoek bij de man noodzakelijk.
Tijdens het tweede intakegesprek ontvangt u een behandelcontract. Tevens wordt besproken of een postuumverklaring noodzakelijk is. Deze verklaring regelt de bestemming van ingevroren materiaal (zoals embryo's) na overlijden van een partner, om wettelijke vernietiging te voorkomen.
Vitamine Supplementatie en Medicatie
Foliumzuur is essentieel, vooral bij kinderwens, en kan worden verkregen via een gevarieerd dieet. Een verhoogde inname is aanbevolen bij een eerdere zwangerschap met een open ruggetje of indien een van de ouders hiermee geboren is. Vitamine D is ook belangrijk tijdens de zwangerschap voor de calciumopname.
Bij koorts (hoger dan 38 graden Celsius) of start van nieuwe medicatie dient dit gemeld te worden aan de arts.
Stappen van de IVF/ICSI-behandeling
Een IVF- of ICSI-behandeling bestaat uit 5 stappen:
-
Medicatie voor Cyclusregulatie en Follikelontwikkeling
Diverse medicijnen worden voorgeschreven om de cyclus te reguleren en de follikels te laten ontwikkelen en rijpen. Bijwerkingen zijn mogelijk, maar niet bij iedereen aanwezig. Zorgvuldig gebruik en het volgen van het behandelschema zijn cruciaal. Soms is voorafgaand aan de behandeling de anticonceptiepil nodig voor betere cyclusregulatie.
-
Hormonale Stimulatie
Tijdens deze fase worden dagelijks hormooninjecties toegediend om de groei van meer eiblaasjes in de eierstokken te stimuleren. De reactie van het lichaam is variabel, daarom worden regelmatig echo's uitgevoerd ter controle. Een extra medicijn wordt gegeven om de eigen menstruatiecyclus tijdelijk stil te leggen en een te vroege eisprong te voorkomen.
-
Voorbereiding op de Punctie
Vlak voor de punctie wordt een hCG-injectie toegediend om de eicellen goed te laten rijpen en los te laten komen in het blaasje. Indien nodig levert de partner sperma in, met instructies voor de dag van de punctie.
-
Eicelpunctie
Via een infuus wordt een pijnstiller toegediend. Een speculum (eendenbek) wordt ingebracht, gevolgd door een echo-apparaat met een dunne, holle naald. Met deze naald worden de eiblaasjes door de vaginawand aangeprikt en leeggezogen. Het vocht wordt opgevangen in buisjes. Na de procedure wordt op de uitslaapkamer bijgekomen en informeert men naar het aantal gevonden eicellen. Lichte buikpijn of vaginaal bloedverlies is normaal en verdwijnt vanzelf. Bij hevige pijn of bloedverlies is medische aandacht vereist.
-
Embryoterugplaatsing en Nazorg
Na de punctie worden vaginale capsules (Utrogestan®) gebruikt. Het ingeleverde sperma wordt in het laboratorium opgewerkt om de meest beweeglijke zaadcellen te selecteren. Afhankelijk van de methode (IVF of ICSI) worden de eicellen en zaadcellen samengebracht of wordt een zaadcel direct in de eicel geïnjecteerd. De dag na de punctie wordt gecontroleerd op bevruchting. Bij succesvolle bevruchting worden 1 of 2 embryo's teruggeplaatst in de baarmoeder, conform de Nederlandse regelgeving (maximaal 1 embryo bij de eerste twee cycli, maximaal 2 bij de derde cyclus of bij vrouwen vanaf 38 jaar, tenzij medisch ontraden). Eventuele overgebleven embryo's kunnen worden ingevroren.
Voor de terugplaatsing is een halfvolle blaas vereist. Een gecontroleerd proces (Matcher-systeem) garandeert de juiste embryo's. De embryo's worden via een katheter in de baarmoeder geplaatst, onder begeleiding van een echo. De terugplaatsing is doorgaans pijnloos. Na de terugplaatsing wordt Utrogestan® gebruikt tot de zwangerschapstest. Dagelijkse activiteiten kunnen worden hervat.
De zwangerschapstest wordt op een afgesproken dag uitgevoerd met ochtendurine. Bij een positieve test volgt rond de achtste week een eerste echo om de hartslag, groei en eventuele meerlingzwangerschap te controleren. Vervolgens worden mogelijke prenatale onderzoeken besproken.

Mogelijke Complicaties en Risico's
Niet alle IVF- of ICSI-behandelingen leiden tot een zwangerschap, wat teleurstelling en verdriet kan veroorzaken. Ondersteuning van een medisch maatschappelijk werker is beschikbaar. Indien een behandeling niet succesvol is, kan een gesprek met de arts helpen bij het evalueren en eventueel aanpassen van het behandelplan. Soms wordt een evaluatiegesprek geïnitieerd door het centrum.
Overstimulatie Syndroom (OHSS)
Bij ongeveer 2% van de IVF/ICSI-behandelingen kan overstimulatie optreden, vaker bij jonge vrouwen of vrouwen met PCOS. Dit resulteert in een overmatige aanmaak van eiblaasjes. In ernstige gevallen kan het bloed indikken, met risico op trombose of longembolie. Rust en voldoende drinken helpen doorgaans, soms zijn extra controles noodzakelijk. Vergrote eierstokken kunnen kantelen, wat hevige buikpijn veroorzaakt. Bij te veel groeiende follikels of te hoge hormoonwaarden wordt de behandeling gestopt en geen hCG-injectie gegeven. Seksueel contact wordt dan afgeraden.
Infecties
Tijdens de punctie kunnen bacteriën in de eierstokken terechtkomen. Meestal ruimt het lichaam deze zelf op, maar soms ontstaat een infectie. Bij een bewezen infectie wordt antibiotica voorgeschreven. Vrouwen met endometriose hebben een verhoogd risico op infecties.
Bloedverlies
Na de punctie is enig bloedverlies normaal. Soms begint dit tijdens of direct na de procedure en stopt het na lokale druk. Indien nodig kan een hechting worden geplaatst.
Miskraam en Buitenbaarmoederlijke Zwangerschap
De kans op een miskraam na IVF/ICSI is iets hoger (20-25%), mede door de leeftijd van de vrouwen en vroege zwangerschapstesten. Een buitenbaarmoederlijke zwangerschap, waarbij een embryo zich buiten de baarmoeder nestelt (meestal in de eileider), is gevaarlijk en kan leiden tot hevige buikpijn en bloedverlies.
Meerlingzwangerschap
Bij een tweeling- of drielingzwangerschap zijn er meer risico's, zoals vroeggeboorte of groeivertraging bij de baby's, en verhoogde risico's voor de moeder. De kans op een tweeling na terugplaatsing van twee embryo's bedraagt ongeveer 20-25%.
Lange Termijn Gevolgen
Kinderen geboren na IVF/ICSI-zwangerschappen hebben geen grotere kans op aangeboren afwijkingen vergeleken met natuurlijk geboren kinderen. Hoewel de behandelingen sinds de jaren tachtig routinematig worden toegepast, zijn de lange termijngevolgen, met name na ICSI (sinds de jaren negentig), nog niet volledig bekend. Onderzoek heeft uitgewezen dat vrouwen die hormonen ontvangen voor eierstokstimulatie geen verhoogde kans op kanker hebben.
Hoe IVF werkt | 3D-animatie
tags: #ijsselland #ziekenhuis #ivf