De vruchtbaarheid van een man is essentieel voor het krijgen van nageslacht en is nauw verbonden met het aantal en de kwaliteit van de zaadcellen. Problemen met de mannelijke vruchtbaarheid kunnen leiden tot aanzienlijke emotionele stress voor zowel de man als zijn partner, en in ongeveer dertig procent van de gevallen waarbij een zwangerschap uitblijft, ligt de oorzaak bij de man.
Een man produceert vanaf de puberteit dagelijks miljoenen zaadcellen. De vruchtbaarheid is direct afhankelijk van de kwaliteit van deze zaadcellen, die wordt bepaald door het aantal zaadcellen, hun beweeglijkheid en hun vorm. Naast problemen met de zaadkwaliteit zelf, kunnen ook problemen met de zaadleiders, erfelijke factoren, antistoffen, leef- en omgevingsfactoren en seksuele problemen de mannelijke vruchtbaarheid beïnvloeden.
Zaadcellen kunnen beschadigd raken door diverse oorzaken, waaronder ziekte, chemotherapie of bestraling.
Oorzaken van Mannelijke Vruchtbaarheidsproblemen
Vruchtbaarheidsproblemen bij mannen kunnen diverse oorzaken hebben, variërend van aangeboren afwijkingen tot verworven aandoeningen en leefstijlfactoren.
Problemen met Zaadkwaliteit
De kwaliteit van het sperma wordt beoordeeld op drie belangrijke aspecten:
- Aantal zaadcellen (Oligozoöspermie): Normaal gesproken bevat sperma 60 tot 150 miljoen zaadcellen per milliliter. Een tekort aan zaadcellen (minder dan 20 miljoen per milliliter) wordt aangeduid als oligozoöspermie of oligozoöspermie. In ernstige gevallen kunnen er helemaal geen zaadcellen in het sperma aanwezig zijn, wat bekend staat als azoöspermie.
- Beweeglijkheid zaadcellen (Asthenozoöspermie): Zaadcellen moeten voldoende beweeglijk zijn om de eicel te kunnen bereiken. Wanneer de beweeglijkheid onvoldoende is, spreekt men van asthenozoöspermie.
- Vorm zaadcellen (Teratozoöspermie): Een correcte vorm van de zaadcel is essentieel voor de bevruchting. Zaadcellen met een afwijkende vorm, zoals een ontbrekende staart of een misvormd hoofd, hebben een verminderde kans om een eicel te bevruchten. Wanneer meer dan 70% van de zaadcellen een afwijkende vorm heeft, wordt dit teratozoöspermie genoemd.
Vaak is er sprake van een combinatie van deze factoren, aangeduid als oligo-astheno-teratozoöspermie (OAT).
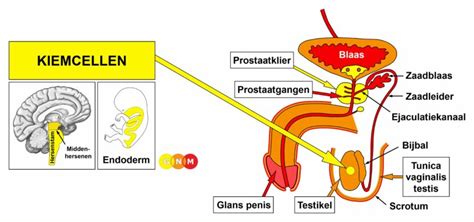
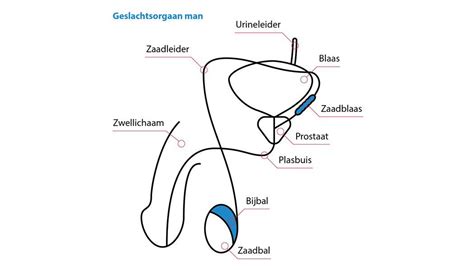
Obstructie van de Zaadafvoerwegen
Een verstopping of obstructie in de zaadleidingen, bijballen, zaadblaasjes of prostaat kan ervoor zorgen dat er geen zaadcellen in het ejaculaat aanwezig zijn. Dit kan aangeboren zijn, bijvoorbeeld door de afwezigheid van de zaadleiders, of veroorzaakt worden door eerdere operaties (zoals na een vasectomie), infecties of ontstekingen.
Productie- en Rijpingsstoornissen
Afwijkingen in de productie en rijping van zaadcellen kunnen ontstaan door:
- Infecties of beschadiging van de zaadbal: Ernstige infecties of trauma aan de testikels kunnen de zaadcelproductie beïnvloeden.
- Hormonale stoornissen: Een verstoorde hormoonbalans, waarbij de hypofyse of de testikels niet de juiste hormonen aanmaken, kan leiden tot verminderde spermaproductie.
- Genetische afwijkingen: Aandoeningen zoals het Syndroom van Klinefelter (XXY-chromosomen) kunnen de zaadcelproductie ernstig belemmeren. Ook andere chromosomale afwijkingen of specifieke genmutaties kunnen een rol spelen.
Immunologische Factoren
De aanwezigheid van antistoffen tegen zaadcellen kan de beweeglijkheid van de zaadcellen beïnvloeden of het onmogelijk maken voor de zaadcel om de eicel te penetreren. Dit komt vaker voor bij mannen die gesteriliseerd zijn, maar kan ook ontstaan na ontstekingen of zonder duidelijke oorzaak.
Seksuele en Ejaculatieproblemen
Problemen met het verkrijgen van een erectie of ejaculatie kunnen de bevruchting bemoeilijken. Bij retrograde ejaculatie, waarbij het sperma in de blaas terechtkomt in plaats van naar buiten, zijn er geen zaadcellen in het ejaculaat.
Leef- en Omgevingsfactoren
Diverse externe factoren kunnen de mannelijke vruchtbaarheid negatief beïnvloeden:
- Medicijngebruik: Bepaalde medicijnen, zoals chemotherapie en steroïden, kunnen de zaadproductie schaden.
- Drugs- en alcoholgebruik: Zwaar alcoholgebruik en drugs kunnen de zaadproductie ernstig verstoren.
- Roken: Roken kan de kwaliteit van het sperma negatief beïnvloeden, met name het DNA van de zaadcellen.
- Hoge temperaturen: Regelmatig gebruik van sauna's, hete baden of het dragen van strak ondergoed kan de temperatuur in de balzak verhogen, wat ongunstig is voor de zaadproductie.
- Blootstelling aan toxische stoffen: Frequent contact met pesticiden, zware metalen (lood, kwik) of bepaalde industriële chemicaliën kan de spermakwaliteit aantasten.
- Overgewicht: Overgewicht kan een negatief effect hebben op de vruchtbaarheid.
Medische Aandoeningen
Ernstige ziekten zoals nierfalen of levercirrose kunnen de vruchtbaarheid beïnvloeden. Ook seksueel overdraagbare aandoeningen (SOA's) zijn in 10 tot 20% van de gevallen verantwoordelijk voor onvruchtbaarheid.
Specifieke medische aandoeningen die de vruchtbaarheid kunnen beïnvloeden zijn onder andere:
- Varicocele: Een spatader in de balzak die de temperatuur kan verhogen en de zaadproductie kan verminderen.
- Hydrocele: Vochtophoping in de balzak die de temperatuur kan verhogen.
- Cryptorchisme: Niet-ingedaalde zaadballen, waarbij de testikels zich niet in het scrotum bevinden.
- Epididymitis: Ontsteking van de bijbal die de omgeving ongunstig kan maken voor de kwaliteit van het sperma.
Diagnose van Vruchtbaarheidsproblemen
Het proces van diagnose begint meestal met een gesprek en diverse onderzoeken om de oorzaak van de vruchtbaarheidsproblemen te achterhalen.
Anamnese en Vragenlijst
Tijdens het eerste polikliniekbezoek aan de fertiliteitsarts of uroloog worden gedetailleerde vragen gesteld over uw algemene gezondheid, medische voorgeschiedenis, levensstijl, medicijngebruik en eventuele vruchtbaarheidsproblemen in de familie. Ook vragen over beroep en blootstelling aan schadelijke stoffen kunnen aan bod komen.
Zaadonderzoek (Sperma-analyse)
Het zaadonderzoek is een cruciaal onderdeel van de diagnose. Hierbij wordt het sperma onderzocht op:
- Volume: De hoeveelheid sperma per ejaculatie.
- Concentratie: Het aantal zaadcellen per milliliter.
- Beweeglijkheid: Het percentage beweeglijke zaadcellen en de kwaliteit van hun beweging.
- Morfologie: Het percentage zaadcellen met een normale vorm.
Voor dit onderzoek wordt geadviseerd om 2 tot 4 dagen voor het onderzoek geen zaadlozing te hebben. Het sperma kan thuis of in het ziekenhuis worden verkregen door masturbatie en moet bij voorkeur binnen één tot twee uur na productie naar het laboratorium worden gebracht.

Aanvullende Onderzoeken
Afhankelijk van de resultaten van het zaadonderzoek en de anamnese kunnen aanvullende onderzoeken nodig zijn:
- MAR-test of IBT-test: Onderzoekt de aanwezigheid van antistoffen tegen zaadcellen.
- Hormoononderzoek: Bloedonderzoek om de niveaus van hormonen zoals FSH en testosteron te meten.
- Urologisch onderzoek: Lichamelijk onderzoek van de geslachtsorganen, inclusief palpatie van de testikels en balzak op afwijkingen zoals spataderen (varicocele) of ontstekingen.
- Echografie van de balzak: Om varicocele of hydrocele te visualiseren.
- Biopsie van de zaadballen: Een klein stukje weefsel uit de zaadbal wordt onderzocht om de zaadcelproductie te beoordelen, vooral bij azoöspermie.
- Chromosomenonderzoek en Genetische testen: Bloedonderzoek om chromosomale afwijkingen (zoals Klinefelter) of specifieke genmutaties te detecteren.
- Onderzoek van de zaadleiders: Soms is verder onderzoek nodig om de doorgankelijkheid van de zaadleiders te beoordelen.
Behandelmogelijkheden
De behandeling van mannelijke vruchtbaarheidsproblemen is sterk afhankelijk van de vastgestelde oorzaak en kan variëren van leefstijlaanpassingen tot complexe medische procedures.
Leefstijlaanpassingen
Voor mannen met een verminderde zaadkwaliteit worden vaak leefstijladviezen gegeven:
- Gezonde voeding: Hoewel speciale diëten geen duidelijke bewezen invloed hebben, wordt een algemeen gezonde voeding aanbevolen.
- Matiging van alcohol en stoppen met roken: Beperking van alcoholgebruik en stoppen met roken kunnen de zaadkwaliteit ten goede komen.
- Vermijden van hoge temperaturen: Draag ruim zittend ondergoed (boxershorts) en vermijd frequente hete baden of sauna's.
- Beheersen van stress: Stress kan een negatieve invloed hebben op de vruchtbaarheid.
- Gewichtsbeheersing: Een gezond gewicht kan bijdragen aan een betere vruchtbaarheid.
Medicamenteuze Behandelingen
In sommige gevallen kunnen medicijnen worden voorgeschreven, bijvoorbeeld om hormonale onevenwichtigheden te corrigeren. Hormoontherapie kan een tekort aan hormonen die de testisfunctie regelen, helpen corrigeren.
Chirurgische Behandelingen
Indien een obstructie van de zaadafvoerwegen de oorzaak is, kan een chirurgische ingreep nodig zijn:
- Varicocele-reparatie: Het chirurgisch corrigeren van spataderen in de balzak.
- Vasovasectomie of Vaso-epididymectomie: Procedures om verstopte zaadleiders te herstellen, bijvoorbeeld na een sterilisatie.
- Chirurgische sperma-extractie: Technieken zoals Percutane Epididymale Sperma Aspiratie (PESA) of Testiculaire Sperma Extractie (TESE) kunnen worden toegepast om zaadcellen direct uit de bijbal of zaadbal te verkrijgen bij azoöspermie of obstructie.

Reproductieve Technieken
Wanneer andere behandelingen niet succesvol zijn, of bij ernstige vruchtbaarheidsproblemen, kunnen geassisteerde reproductieve technologieën (ART) worden ingezet:
- Intra-Uterine Inseminatie (IUI): Bewerkt sperma wordt direct in de baarmoeder van de vrouw ingebracht rond de ovulatie.
- In-Vitro Fertilisatie (IVF): Eicellen worden buiten het lichaam bevrucht met sperma in een laboratorium.
- Intracytoplasmatische Sperma Injectie (ICSI): Een enkele zaadcel wordt direct in de eicel geïnjecteerd. Dit is met name effectief bij ernstige zaadkwaliteitsproblemen of azoöspermie waarbij zaadcellen via TESE of PESA zijn verkregen.
- Kunstmatige Inseminatie met Donorzaad (KID): Gebruik van sperma van een donor, bijvoorbeeld bij ernstige mannelijke onvruchtbaarheid of wanneer er geen mannelijke partner is.
- Pre-implantatie Genetische Test (PGT): Genetische testen van embryo's vóór implantatie in het kader van IVF.
IVF / ICSI
Begeleiding en Emotionele Steun
Het proces van vruchtbaarheidsonderzoek en -behandeling kan emotioneel zwaar zijn. Verdriet, onzekerheid, schuldgevoel, boosheid, angst en depressie kunnen optreden. Het behandelteam kan hierover praten en eventueel doorverwijzen naar maatschappelijk werkers of ondersteuningsgroepen voor lotgenotencontact.