Bij ongeveer 70% van de eeneiige tweelingzwangerschappen delen de beide foetussen dezelfde placenta. Dit type zwangerschap wordt een monochoriale tweelingzwangerschap genoemd. Er is bekend dat een monochoriale tweelingzwangerschap gepaard gaat met een verhoogd risico op complicaties in vergelijking met een twee-eiige tweelingzwangerschap of een eenlingzwangerschap.
Deze complicaties omvatten een grotere kans op groeiachterstand of vroeggeboorte, maar vooral het risico op het tweelingtransfusiesyndroom (TTS). Dit syndroom kan uitsluitend optreden bij een monochoriale tweelingzwangerschap en kan worden opgespoord met behulp van echo-onderzoek.
Soorten Tweelingen en Placenta-deling
Er bestaan twee hoofdtypen tweelingen: eeneiige en twee-eiige tweelingen.
- De kans op een twee-eiige tweelingzwangerschap bedraagt ongeveer 1,5%. Twee-eiige tweelingen hebben altijd elk een eigen placenta (moederkoek) en een eigen vruchtzak. Dit wordt een dichoriale tweeling genoemd.
- De kans op een eeneiige tweelingzwangerschap is ongeveer 0,5%. Sommige eeneiige tweelingen hebben ook elk hun eigen placenta en vruchtzak (en zijn dus dichoriaal). De meerderheid van de eeneiige tweelingen (ongeveer 70%) deelt echter één placenta, terwijl ze elk in een eigen vruchtzak zitten. Dit wordt een monochoriale tweeling genoemd.
In de vroege stadia van de zwangerschap kan de dikte van het vlies tussen de beide foetussen (het tussenschot) middels echoscopie bepalen of een tweelingzwangerschap mono- of dichoriaal is.
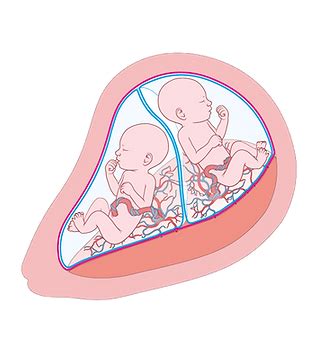
Het Tweelingtransfusiesyndroom (TTS)
De oorzaak van TTS ligt in de placenta. Bij de meeste monochoriale tweelingzwangerschappen bevinden beide foetussen zich in een eigen vruchtzak, maar delen zij één placenta. Over het gemeenschappelijke placentaoppervlak lopen bloedvatverbindingen tussen de foetussen, waardoor hun bloedsomlopen met elkaar verbonden zijn.
Normaal gesproken vindt er een evenwichtige uitwisseling van bloed plaats tussen de foetussen. Echter, bij TTS kan de bloedstroom in de bloedvaten over de placenta voornamelijk in één richting verlopen. De ene foetus (de donor) geeft voortdurend bloedtransfusies aan de andere foetus (de ontvanger), met minimale terugstroom.
Gevolgen van TTS voor de Foetussen
- Donor: Door het bloedverlies ontwikkelt de donor een bloedtekort. Dit resulteert in verminderde urineproductie, wat leidt tot een tekort aan vruchtwater. De vruchtzak van de donor kan strak om de foetus komen te zitten en is op de echo nauwelijks zichtbaar. Dit wordt ook wel een "stuck twin" genoemd.
- Ontvanger: De ontvanger krijgt daarentegen te veel bloed, wat resulteert in een verhoogde urineproductie en dus een overmaat aan vruchtwater in de vruchtzak. Dit leidt tot een snelle groei van de buik van de moeder. Een grote hoeveelheid vruchtwater verhoogt de kans op het breken van de vliezen en het ontstaan van weeën. De foetussen zijn in dit stadium vaak ernstig ziek, met een verhoogd risico op vroeggeboorte en een slechte prognose.
Ontstaan en Symptomen van TTS
TTS kan in principe op elk moment tijdens de zwangerschap ontstaan, maar de kans is het grootst tussen de 16e en 26e zwangerschapsweek. Zwangeren met TTS merken vaak een snelle toename van de buikomvang binnen enkele dagen tot weken. Dit is een alarmsignaal dat onmiddellijke medische aandacht vereist.
Mogelijke symptomen voor de moeder zijn een strak gespannen gevoel in de buik en veel harde buiken. De snelle groei van de buik, veroorzaakt door polyhydramnion (te veel vruchtwater) bij de ontvanger, is het meest opvallende teken.
Diagnose van TTS
De diagnose TTS wordt gesteld middels echoscopie. Hierbij wordt gelet op diverse factoren:
- Hoeveelheid vruchtwater: De donor heeft minder vruchtwater dan de ontvanger, die juist te veel heeft.
- Blaasvulling: De blaas van de donor is minder of niet gevuld, terwijl de blaas van de ontvanger juist vol is.
- Bloedstromen: Metingen van bloedstroomsnelheden en -patronen in specifieke bloedvaten kunnen een te klein bloedvolume bij de donor en een te groot volume bij de ontvanger aantonen.
- Vochtophoping: Vochtophoping in de foetus kan optreden als het hart van de ontvanger het teveel aan bloed niet adequaat kan rondpompen.
Op basis van deze bevindingen wordt de ernst van TTS ingedeeld in vijf stadia, variërend van milde (stadium 1) tot ernstige vormen waarbij één of beide foetussen reeds overleden zijn (stadium 5).
Behandelingen voor TTS
Er bestaan diverse behandelingsopties voor TTS, afhankelijk van de zwangerschapsduur en de ernst van de aandoening. Het LUMC fungeert als nationaal verwijscentrum voor foetale therapie in Nederland.
1. Laserbehandeling
Deze minimaal invasieve ingreep pakt de oorzaak van TTS aan: de bloedvatverbindingen op de placenta. Via een kleine incisie wordt een kijkertje met een laserdraad ingebracht om de bloedvaten tussen donor en ontvanger dicht te branden. Hierdoor worden de bloedsomlopen gescheiden. Teveel vruchtwater wordt gelijktijdig afgetapt. De ingreep vereist een opname van 24 uur en wordt onder lokale verdoving, ruggenprik of algehele narcose uitgevoerd.
2. Amniodrainage
Deze behandeling richt zich op het verlichten van de symptomen door overtollig vruchtwater uit de vruchtzak van de ontvanger te verwijderen via een vruchtwaterpunctie. Dit vermindert de druk op de baarmoeder en verkleint de kans op vroeggeboorte. De oorzaak van TTS wordt hiermee niet weggenomen, en de procedure moet vaak herhaald worden.
3. Navelstrengcoagulatie
Wanneer één van de foetussen ernstig ziek is en dreigt te overlijden, kan de navelstreng van deze foetus worden dichtgemaakt (coagulatie). Dit voorkomt dat bloed van de gezonde foetus naar de overleden foetus stroomt, waardoor de overlevingskans van de gezonde tweeling wordt vergroot. Deze procedure kan ook worden toegepast als een laserbehandeling technisch niet mogelijk is.
4. Zwangerschapsafbreking
In gevallen waarin beide foetussen ernstig ziek zijn en de kans op overleving zonder handicap minimaal is, kan, mits de zwangerschapsduur niet boven de 24 weken is, besloten worden de zwangerschap af te breken.
5. Afwachten
In milde gevallen (stadium 1) met een stabiele situatie kan soms worden gekozen voor afwachten. Echter, TTS vanaf stadium II vereist doorgaans behandeling, aangezien afwachten vaak resulteert in extreme vroeggeboorte met een hoge kans op overlijden van beide kinderen.
Risico's en Resultaten van Behandelingen
Elke behandeling brengt specifieke risico's met zich mee. Amniodrainage heeft een klein risico op het breken van de vliezen (ongeveer 1% per ingreep), met een overlevingspercentage van 66% voor de foetussen. Laserbehandeling kent een hoger risico op het breken van de vliezen (10%), maar resulteert in een overlevingspercentage van 75% voor de foetussen.
Navelstrengcoagulatie heeft vergelijkbare risico's op complicaties als laserbehandeling (10% kans op breken van de vliezen). Het overlevingspercentage van de andere foetus na deze ingreep is 85%. De overleden foetus blijft in de baarmoeder en wordt meestal samen met de placenta geboren, soms vervormd door de ruimte die het levende kind heeft ingenomen.
Complicaties voor de moeder zijn bij laserbehandeling en navelstrengcoagulatie vergelijkbaar met die van een kijkoperatie (minder dan 1%), terwijl amniodrainage een nog kleiner risico voor de moeder met zich meebrengt.
Wat is diversiteit?
Onderzoek en Begeleiding in het LUMC
Het LUMC is niet alleen een centrum voor medische zorg, maar ook voor medisch onderzoek naar TTS. Patiënten worden regelmatig gevraagd deel te nemen aan studies, bijvoorbeeld naar de effectiviteit van vroegtijdige laserbehandeling in stadium 1 van TTS. Na behandeling blijven patiënten onder controle in het LUMC en wordt de zwangerschap nauwlettend gevolgd.
Een multidisciplinair team van specialisten, waaronder gynaecologen, artsen prenatale geneeskunde en gespecialiseerde verpleegkundigen, voert de diagnostiek en behandeling uit. Jaarlijks worden ongeveer 55 tweelingen met TTS behandeld.
Verlies bij Tweelingzwangerschappen
Het verliezen van een kind tijdens de zwangerschap of rond de bevalling is een uiterst ingrijpende gebeurtenis. Bij een tweelingzwangerschap, waarbij één van de twee foetussen overlijdt, wordt het rouwproces complexer. Ouders kunnen worstelen met gemengde gevoelens van vreugde voor het overlevende kind en diep verdriet om het verloren kind.
De begeleiding van ouders in deze situaties is cruciaal. Het "erkennen van de tweelingstatus" en het creëren van een omgeving waarin beide kinderen worden herdacht, is essentieel. Initiatieven zoals "The Butterfly Project" bieden visuele herkenningspunten om de situatie van de familie duidelijk te maken aan zorgverleners en onbedoelde pijnlijke opmerkingen te voorkomen.
Vaak gaat de aandacht uit naar het nog levende kind, waardoor het verdriet en rouwproces van de ouders rondom het verloren kind onderschat kunnen worden. De angst om ook het nog levende kind te verliezen, kan de spanning verder verhogen.
Doodgeboorte
Een doodgeboorte wordt gedefinieerd als het overlijden van een baby na de 20e zwangerschapsweek. De oorzaken zijn divers en in ongeveer een derde van de gevallen onbekend. Mogelijke oorzaken zijn:
- Problemen met de placenta of navelstreng
- Infecties
- Hoge bloeddruk
- Aangeboren afwijkingen
- Ongezonde levensstijl
Doodgeboortes kunnen emotioneel zeer belastend zijn. Ouders kunnen schuldgevoelens ervaren, hoewel zij zelden verantwoordelijk zijn. Het rouwproces kan langdurig en intensief zijn. De geboorte van een levenloos kind, waarbij kennismaking en afscheid samenvallen, is een van de meest aangrijpende ervaringen.
Na een doodgeboorte is het belangrijk om medische controles te laten uitvoeren voordat een volgende zwangerschap wordt overwogen. Het fysieke herstel duurt doorgaans zes tot acht weken.
De Alleengeboren Tweeling
Een specifieke situatie betreft de alleengeboren tweeling. Dit zijn personen die in de baarmoeder met twee of meer waren, maar waarbij één of meerdere broertjes of zusjes zijn overleden. Dit vroege verlies kan een diepgaand en levenslang effect hebben op het psychische en emotionele welzijn, zonder dat de persoon zich hier altijd bewust van is.
Kenmerken van een alleengeboren tweeling kunnen zijn: moeite met het aangaan en onderhouden van relaties, een gevoel van eenzaamheid, onverklaarbare schuldgevoelens, een onvervulbaar verlangen naar eenheid en een gevoel er vaak alleen voor te staan.
Het trauma van het meemaken van een overlijden in de baarmoeder kan sporen nalaten op fysiek, emotioneel, energetisch en spiritueel niveau. Het erkennen van dit verlies en het geven van een plek aan de verloren helft kan leiden tot heling en innerlijke rust.
