Een buitenbaarmoederlijke zwangerschap, ook wel ectopische zwangerschap genoemd, is een ernstige aandoening die vroegtijdige diagnose en behandeling vereist om potentiële complicaties te voorkomen. Hoewel een zwangerschap meestal een vreugdevolle gebeurtenis is, kan een buitenbaarmoederlijke zwangerschap uitgroeien tot een medisch noodgeval. Bij deze aandoening nestelt de bevruchte eicel zich niet op de gebruikelijke plaats in de baarmoederholte, maar op een andere locatie waar een veilige zwangerschap niet mogelijk is.
Dit artikel biedt een diepgaand inzicht in de aard van buitenbaarmoederlijke zwangerschappen, de bijbehorende risicofactoren, veelvoorkomende symptomen, diagnostische methoden, behandelingsopties en de implicaties voor toekomstige vruchtbaarheid en preventie. Kennis over deze aandoening stelt vrouwen en hun naasten in staat om proactief te handelen en tijdig medische hulp te zoeken.
Wat is een Buitenbaarmoederlijke Zwangerschap?
Een buitenbaarmoederlijke zwangerschap treedt op wanneer een bevruchte eicel zich buiten de baarmoederholte innestelt en begint te groeien. Normaal gesproken reist de bevruchte eicel na bevruchting in de eileider naar de baarmoeder om zich daar te hechten aan het baarmoederslijmvlies. Bij een buitenbaarmoederlijke zwangerschap bereikt de eicel de baarmoeder echter niet.
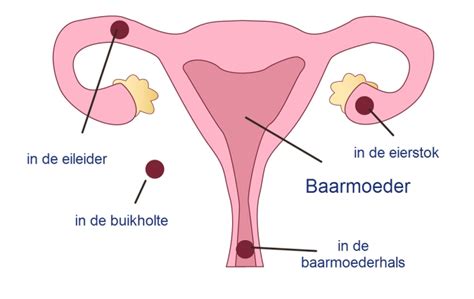
De meest voorkomende locatie voor deze abnormale innesteling is de eileider, wat resulteert in een tubaire zwangerschap. Echter, een buitenbaarmoederlijke zwangerschap kan ook voorkomen op andere plaatsen, zoals de eierstok, de baarmoederhals of zelfs in de buikholte.
In tegenstelling tot de baarmoeder, die zich kan uitzetten om een groeiende foetus te ondersteunen, kunnen deze alternatieve locaties dit niet. Dit kan leiden tot het scheuren van weefsels, ernstige inwendige bloedingen en andere levensbedreigende complicaties. Vroege diagnose en behandeling zijn daarom essentieel. Helaas kan het embryo bij een buitenbaarmoederlijke zwangerschap niet overleven en moet de zwangerschap worden afgebroken om de gezondheid van de moeder te beschermen.
Verschillende Locaties van Buitenbaarmoederlijke Zwangerschappen
Afhankelijk van de plaats van innesteling, worden verschillende typen buitenbaarmoederlijke zwangerschappen onderscheiden:
- Tubaire zwangerschap: De meest voorkomende vorm, waarbij de eicel zich innestelt in een van de eileiders. Deze smalle kanalen zijn niet geschikt voor de groei van een zwangerschap.
- Ovariële zwangerschap: De eicel nestelt zich op de eierstok zelf. Dit is zeldzaam en brengt aanzienlijke risico's met zich mee.
- Cervicale zwangerschap: De eicel nestelt zich in de baarmoederhals, het onderste deel van de baarmoeder.
- Abdominale zwangerschap: Een zeldzame en risicovolle zwangerschap waarbij de eicel zich in de buikholte nestelt.
- Zwangerschap in een keizersnede litteken: De eicel nestelt zich in het littekenweefsel van een eerdere keizersnede, wat kan leiden tot complicaties zoals een baarmoederruptuur.
Oorzaken van een Buitenbaarmoederlijke Zwangerschap
Buitenbaarmoederlijke zwangerschappen ontstaan wanneer iets de normale passage van de bevruchte eicel door de eileider naar de baarmoeder verstoort. Normaal gesproken helpen de trilhaartjes die de binnenkant van de eileiders bekleden de eicel richting de baarmoeder te transporteren.
Verschillende factoren kunnen dit proces belemmeren:
- Bekkenontstekingsziekte (PID): Vaak veroorzaakt door seksueel overdraagbare aandoeningen (soa's) zoals chlamydia of gonorroe, kan PID leiden tot ontsteking en littekenvorming in de eileiders, waardoor de eiceltransport wordt bemoeilijkt.
- Eerdere operaties: Operaties aan de eileiders of andere buikoperaties kunnen littekenweefsel veroorzaken dat de doorgang van de eicel blokkeert.
- Anticonceptiemiddelen: Hoewel effectief in het voorkomen van intra-uteriene zwangerschappen, kunnen bepaalde methoden zoals spiraaltjes (IUD's) het risico op een buitenbaarmoederlijke zwangerschap licht verhogen indien een zwangerschap toch optreedt.
- Endometriose: Hierbij groeit baarmoederslijmvlies buiten de baarmoeder, wat kan leiden tot littekenvorming of verklevingen in de eileiders.
Risicofactoren
Bepaalde factoren verhogen de kans op het ontwikkelen van een buitenbaarmoederlijke zwangerschap:
- Eerdere buitenbaarmoederlijke zwangerschap: Vrouwen die eerder een ectopische zwangerschap hebben gehad, hebben een verhoogd risico.
- Bekkenontstekingsziekte (PID): Zoals hierboven vermeld, kan PID de eileiders beschadigen.
- Buikoperaties: Vooral operaties aan de eileiders kunnen littekenvorming veroorzaken.
- Vruchtbaarheidsbehandelingen: Behandelingen zoals in-vitrofertilisatie (IVF) kunnen het risico licht verhogen.
- Gebruik van een spiraaltje (IUD): Als zwangerschap optreedt tijdens het gebruik van een IUD, is de kans op een buitenbaarmoederlijke zwangerschap groter.
- Leeftijd: Hoewel vruchtbaarheid afneemt met de leeftijd, krijgen veel vrouwen hun eerste kind na hun 35e. Naarmate vrouwen ouder worden, neemt ook de kans op complicaties zoals buitenbaarmoederlijke zwangerschappen toe.
- Roken: Roken wordt ook genoemd als een risicofactor.
Symptomen van een Buitenbaarmoederlijke Zwangerschap
De symptomen van een buitenbaarmoederlijke zwangerschap kunnen variëren en lijken in het begin vaak op die van een normale zwangerschap. Naarmate de zwangerschap buiten de baarmoeder groeit, ontwikkelen zich echter specifiekere tekenen:
- Bekkenpijn: Vaak scherp of stekend, meestal aan één kant van de buik.
- Vaginaal bloedverlies: Lichter dan een normale menstruatie, vaak met spotting.
- Buikpijn: Kan variëren in intensiteit en wordt vaak erger naarmate de zwangerschap vordert. Bij een gescheurde eileider kan de pijn ondraaglijk zijn.
- Schouderpijn: Kan optreden als inwendige bloedingen het middenrif irriteren.
- Duizeligheid of flauwvallen: Kan het gevolg zijn van inwendige bloedingen en een bloeddrukdaling.
- Het gevoel te moeten poepen, terwijl er niets komt: Dit kan duiden op druk op het rectum door de groeiende zwangerschap.
Deze symptomen manifesteren zich meestal tussen de 4e en 12e week van de zwangerschap. Bij het ervaren van een of meer van deze symptomen, vooral als ze ernstig zijn, is het cruciaal om onmiddellijk medische hulp in te schakelen.
Wat is een buitenbaarmoederlijke zwangerschap?
Diagnose van een Buitenbaarmoederlijke Zwangerschap
De diagnose van een buitenbaarmoederlijke zwangerschap omvat een combinatie van klinische evaluaties, bloedonderzoek en beeldvormende technieken.
- Zwangerschapstest: Een positieve test bevestigt de aanwezigheid van het zwangerschapshormoon hCG (humaan choriongonadotrofine).
- Bekkenonderzoek: Om gevoeligheid, zwellingen of tekenen van bloedverlies te beoordelen. Dit onderzoek alleen is echter niet doorslaggevend.
- Bloedonderzoek: Meting van hCG-waarden. Bij een normale zwangerschap stijgen deze gestaag. Afwijkende stijgingen of een plateau kunnen wijzen op een buitenbaarmoederlijke zwangerschap.
- Echografie: Een transvaginale echografie is de meest betrouwbare methode. Hiermee kunnen de baarmoeder, eileiders en eierstokken worden afgebeeld om de aanwezigheid van een vruchtzak te controleren. Een lege baarmoederholte bij een positieve zwangerschapstest kan duiden op een ectopische zwangerschap. Soms wordt een massa in de eileider zichtbaar. Vocht in de buik kan wijzen op inwendige bloedingen.
Als na deze onderzoeken onduidelijkheid blijft bestaan, kan de arts de situatie opvolgen met herhaalde bloedonderzoeken en echo's.
Behandeling van een Buitenbaarmoederlijke Zwangerschap
De behandelingsopties zijn afhankelijk van de voortgang van de zwangerschap, de locatie, de algehele gezondheid van de vrouw en of er complicaties zoals een scheur zijn opgetreden.
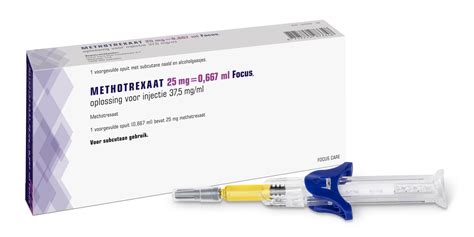
Medicatie: Methotrexaat
Bij een buitenbaarmoederlijke zwangerschap in een vroeg stadium, zonder scheur en met een relatief kleine zwangerschap, kan de arts methotrexaat voorschrijven. Dit medicijn remt de celdeling en groei van het zwangerschapsweefsel, dat vervolgens door het lichaam wordt opgenomen. Deze behandeling is niet-invasief en voorkomt een operatie, maar is niet geschikt voor alle vrouwen (bijvoorbeeld bij lever- of bloedaandoeningen).
Chirurgische Interventie
Als de zwangerschap verder gevorderd is of als er een scheur is opgetreden, is een operatie noodzakelijk.
- Laparoscopie (kijkoperatie): De meest voorkomende chirurgische ingreep. Via kleine incisies wordt een laparoscoop ingebracht om de buitenbaarmoederlijke zwangerschap te lokaliseren en te verwijderen. Vaak wordt de aangetaste eileider verwijderd (salpingectomie).
- Salpingostomie: In sommige gevallen, bij minimale schade, kan de chirurg de eileider openen om de zwangerschap te verwijderen en de eileider te behouden. Dit brengt echter een hoger risico op toekomstige ectopische zwangerschappen in dezelfde eileider met zich mee.
- Laparotomie: Een meer ingrijpende operatie via een grotere snee in de buik, die wordt toegepast bij ernstige complicaties.
Na de operatie is nazorg belangrijk, inclusief bloedonderzoek om te controleren of al het zwangerschapsweefsel is verwijderd.
Preventie van een Buitenbaarmoederlijke Zwangerschap
Hoewel een buitenbaarmoederlijke zwangerschap niet altijd te voorkomen is, kunnen bepaalde maatregelen het risico op toekomstige ectopische zwangerschappen helpen verminderen:
- Veilig vrijen en snelle behandeling van SOA's: Voorkomt schade aan de eileiders.
- Vroege prenatale zorg: Vrouwen met een verhoogd risico moeten vroegtijdig medische zorg zoeken om de locatie van de zwangerschap te monitoren.
- Bewustzijn van symptomen: Vroegtijdige herkenning van symptomen kan leiden tot snellere diagnose en behandeling.
Hoe Vaak Komen Buitenbaarmoederlijke Zwangerschappen Voor?
Buitenbaarmoederlijke zwangerschappen komen voor bij ongeveer 1,5% tot 2% van alle zwangerschappen. Ondanks hun relatieve zeldzaamheid, vormen ze de belangrijkste oorzaak van zwangerschapsgerelateerde sterfgevallen in het eerste trimester. Een buitenbaarmoederlijke zwangerschap vereist altijd dringende medische aandacht.
Toekomstige Vruchtbaarheid en Risico op Herhaling
Na een buitenbaarmoederlijke zwangerschap kan de kans op een nieuwe ectopische zwangerschap licht verhoogd zijn (ongeveer 5-15%). Vrouwen die opnieuw zwanger worden, wordt geadviseerd om vroegtijdig een vaginale echo te laten maken om de locatie van de zwangerschap te bevestigen.
De kans op een succesvolle spontane zwangerschap na behandeling is over het algemeen goed, ongeacht de gekozen behandelmethode. Indien zwanger worden na een buitenbaarmoederlijke zwangerschap uitblijft, kunnen vruchtbaarheidsbehandelingen zoals IVF overwogen worden.
Het is belangrijk om na een buitenbaarmoederlijke zwangerschap de tijd te nemen voor emotioneel herstel. Praten met een vertrouwenspersoon of zoeken van professionele hulp kan hierbij ondersteunend zijn.
tags: #tweede #keer #buitenbaarmoederlijke #zwangerschap