Zwangerschapscholestase, ook bekend als intrahepatische zwangerschapscholestase (ICP), is een leveraandoening die voornamelijk in het derde trimester van de zwangerschap kan optreden. Deze aandoening wordt gekenmerkt door een verminderde galstroom, wat resulteert in een ophoping van galzuren in de lever en de bloedbaan. Het is een belangrijke aandoening omdat het ernstige complicaties kan veroorzaken, waaronder vroeggeboorte en foetale nood.
Cholestase betekent letterlijk 'galstuwing'. Gal is een vloeistof die essentieel is voor de vertering van vetten. Normaal gesproken stroomt gal vanuit de lever naar de galblaas en vervolgens naar de darmen. Bij cholestase verloopt dit proces vertraagd of stagneert het, waardoor gal zich ophoopt in de lever. Dit kan leiden tot tijdelijke leverbeschadiging en een verhoogde concentratie van galzuren in het bloed. Deze galzuren kunnen ook de placenta bereiken en de foetus beïnvloeden.
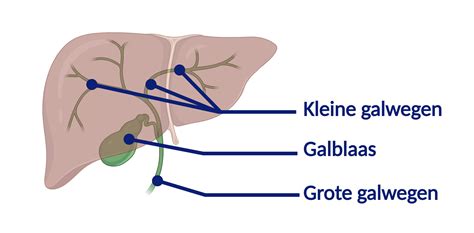
Oorzaken en Risicofactoren
Hoewel de precieze oorzaak van zwangerschapscholestase niet volledig begrepen wordt, wordt aangenomen dat hormonale veranderingen tijdens de zwangerschap een belangrijke rol spelen bij het vertragen van de galafvoer. Er zijn echter ook andere factoren die bijdragen aan het ontstaan ervan:
Genetische Aanleg
Genetische aanleg speelt een significante rol. Vrouwen met een familiegeschiedenis van cholestase tijdens de zwangerschap lopen een verhoogd risico. Ongeveer 25% van de gevallen heeft een genetische component.
Auto-immuunziekten
Auto-immuunziekten, zoals auto-immuunhepatitis, kunnen de kans op het ontwikkelen van zwangerschapscholestase vergroten.
Omgevingsfactoren
Hoewel zwangerschapscholestase niet primair door infecties wordt veroorzaakt, kunnen bepaalde omgevingsfactoren, zoals blootstelling aan specifieke chemicaliën of toxines, leverproblemen verergeren.
Leefstijl en Voeding
Leefstijlkeuzes en voedingsgewoonten kunnen de levergezondheid beïnvloeden. Vetrijke diëten, obesitas en een inactieve levensstijl kunnen de lever extra belasten. Het aanpassen van het dieet om de lever te ontlasten is daarom een belangrijk onderdeel van de zorg.
Andere Risicofactoren
- Zwangerschap van een meerling verhoogt de kans op zwangerschapscholestase.
- Als de aandoening eerder is voorgekomen, is de kans op herhaling bij een volgende zwangerschap ongeveer 50%.
- Er is een hogere incidentie tijdens de herfst en winter.
- Vrouwen van Zuid-Amerikaanse of Aziatische afkomst hebben een verhoogd risico.
Symptomen van Zwangerschapscholestase
Zwangerschapscholestase gaat gepaard met een reeks symptomen die in ernst kunnen variëren. Het meest kenmerkende symptoom is hevige jeuk, die met name de nachtrust ernstig kan verstoren.
Jeuk
De jeuk begint vaak aan de handpalmen en voetzolen en kan zich later uitbreiden naar het hele lichaam. Hoewel de jeuk ondraaglijk kan zijn, is er doorgaans geen huiduitslag zichtbaar, behalve eventuele krabeffecten.
Andere Symptomen
Door de leverschade kunnen ook de volgende symptomen optreden:
- Geelzucht (vergeling van de huid en het oogwit)
- Donkere urine
- Ontkleurde, vettige ontlasting (stopverfkleur)
- Een onprettig gevoel in de rechter bovenbuik
Het is belangrijk om het verschil te kennen tussen normale zwangerschapsjeuk en jeuk door cholestase. Normale zwangerschapsjeuk, vaak aan de buik of borsten, wordt veroorzaakt door huidrek of hormonale veranderingen en is meestal onschuldig. Bij zwangerschapscholestase is de jeuk gerelateerd aan een leverprobleem en treedt deze voornamelijk op aan handen en voeten.
Diagnose
De diagnose van zwangerschapscholestase begint met een grondige klinische evaluatie. Artsen zullen een gedetailleerde anamnese afnemen, waarbij de nadruk ligt op de symptomen, familiegeschiedenis en eventuele leverproblemen. Indien zwangerschapscholestase wordt vermoed, volgt een bloedonderzoek om de leverfunctie en de concentratie van galzuren te meten.
De diagnose wordt gesteld op basis van de volgende criteria:
- Verhoogde galzuren in het bloed (boven een bepaalde waarde).
- Jeuk zonder huiduitslag.
- Zwangerschap in het tweede of derde trimester.
- Afwezigheid van andere aandoeningen die de klachten en verhoogde galzuren kunnen verklaren.
Op basis van de galzuurwaarden wordt onderscheid gemaakt tussen milde (10-39 µmol/L) en ernstige (≥ 40 µmol/L) zwangerschapscholestase.
Risico's en Complicaties
Hoewel zwangerschapscholestase voor de moeder voornamelijk vervelend is door de jeuk, kan het aanzienlijke risico's met zich meebrengen voor de zich ontwikkelende foetus.
Risico's voor de Baby
De verhoogde concentratie galzuren in het bloed van de moeder kan via de placenta bij de baby terechtkomen. Omdat de lever van de baby nog niet volledig ontwikkeld is, kan deze de galzuren niet efficiënt verwijderen. Dit kan leiden tot:
- Hartritmestoornissen door een direct cardiotoxisch effect op de hartspiercellen van de foetus, wat in zeldzame gevallen tot overlijden kan leiden.
- Ademhalingsproblemen met zuurstoftekort tot gevolg.
- Vroeggeboorte, zowel spontaan als iatrogeen (door medische interventie).
- Meconiumhoudend vruchtwater (poep van de baby in het vruchtwater), wat na de geboorte tot problemen kan leiden.
- Een verhoogd risico op intra-uteriene vruchtdood (IUVD), vooral bij hogere galzuurwaarden.
Onbehandelde cholestase kan leiden tot complicaties zoals vroeggeboorte, foetale nood en een verhoogd risico op postpartumbloedingen.
Risico's voor de Moeder
Voor de moeder zelf is zwangerschapscholestase doorgaans niet gevaarlijk. De lever herstelt zich na de bevalling. Echter, de hevige jeuk kan leiden tot slaaptekort en aanzienlijke vermoeidheid.
Behandeling van Zwangerschapscholestase
De behandeling van zwangerschapscholestase is primair gericht op het verlichten van de symptomen en het minimaliseren van de risico's voor de foetus. De behandeling kan bestaan uit medicatie, bewaking en, indien nodig, het inleiden van de bevalling.
Medicatie
Om de jeuk te verlichten en de galzuren te verlagen, kunnen verschillende medicijnen worden voorgeschreven:
- Ursodeoxycholzuur (UDCA): Dit is de eerste keuze medicijn (bijvoorbeeld Ursochol®). Het verbetert de galstroom, verlaagt de galzuurspiegel en kan de jeuk verminderen. De meeste vrouwen merken een verbetering binnen een dag. UDCA is veilig voor de baby vanaf 12 weken zwangerschap en passeert de placenta nauwelijks.
- Cholestyramine: Indien UDCA onvoldoende werkt, kan dit medicijn worden geprobeerd.
- Antihistaminica (zoals Hydroxyzine): Deze medicijnen blokkeren de werking van histamine, een stof die jeuk veroorzaakt. Ze kunnen sufheid veroorzaken, wat kan helpen bij de nachtrust.
- Mentholpoeder of -gel: Lokale toepassingen kunnen tijdelijk verlichting bieden.
Het aanpassen van het dieet, zoals het beperken van vet, zout en suiker, kan de lever ontlasten.
Bewaking van de Zwangerschap
Gedurende de zwangerschap vinden regelmatige controles plaats:
- Bloedonderzoek: Elke één tot twee weken (en vanaf 36 weken wekelijks) wordt bloed geprikt om de galzuren en leverwaarden te controleren.
- CTG (Cardiotocografie): Een hartfilmpje van de baby kan worden gemaakt om de foetale conditie te beoordelen, afhankelijk van de hoogte van de galzuren. Bij hogere waarden kan dagelijkse monitoring nodig zijn, eventueel via thuismonitoring.
Het is belangrijk om de bewegingen van de baby goed in de gaten te houden. Bij een verminderde beweging dient direct medische hulp te worden gezocht.
Inleiden van de Bevalling
Gezien de risico's voor de baby, kan het inleiden van de bevalling worden overwogen, afhankelijk van de galzuurwaarden en de zwangerschapsduur:
- Galzuren 10-39 µmol/L: Overleg over inleiding vanaf 39 weken zwangerschap.
- Galzuren 40-99 µmol/L: Overleg over inleiding vanaf 38 weken zwangerschap.
- Galzuren ≥ 100 µmol/L: Advies voor inleiding vanaf 36 weken zwangerschap vanwege het verhoogde risico op IUVD.
De timing van de inleiding wordt altijd individueel besproken met de gynaecoloog, waarbij de voordelen en nadelen van vroegtijdige bevalling (risico op prematuriteit) versus het risico op complicaties bij afwachten worden afgewogen.
Your Organs During Pregnancy
Verloop na de Bevalling
Na de bevalling verdwijnen de symptomen van zwangerschapscholestase doorgaans snel, meestal binnen enkele dagen tot een week. De jeuk neemt af en de leverfunctie normaliseert zich.
De meeste vrouwen kunnen na de bevalling veilig borstvoeding geven. Het is raadzaam om na de bevalling de leverwaarden opnieuw te laten controleren.
Vrouwen die zwangerschapscholestase hebben gehad, hebben een verhoogde kans om dit opnieuw te krijgen bij een volgende zwangerschap (ongeveer 45-70%). Ook kan het gebruik van de anticonceptiepil na zwangerschapscholestase de kans op galstuwing verhogen. Overleg met de arts over geschikte anticonceptiemethoden is aan te raden.
tags: #zwangerschapscholestase #eerste #trimester