In-vitrofertilisatie (IVF) staat voor bevruchting 'in glas'. Bij deze techniek worden eicellen en zaadcellen samengebracht in een laboratoriumomgeving om bevruchting te bewerkstelligen. Intracytoplasmatische sperma-injectie (ICSI) is een specifieke vorm van IVF waarbij één zaadcel direct in een eicel wordt geïnjecteerd.
Wat is IVF?
IVF, of in-vitrofertilisatie, is een medische behandeling die wordt toegepast bij mensen met vruchtbaarheidsproblemen. Het woord 'in vitro' betekent letterlijk 'in glas', wat verwijst naar de methode waarbij de bevruchting buiten het lichaam van de vrouw plaatsvindt, doorgaans in een laboratoriumomgeving. Bij de klassieke IVF-methode worden eicellen en zaadcellen samengebracht in een petrischaal, waarna de bevruchting spontaan kan plaatsvinden.
Wat is ICSI?
ICSI, of intracytoplasmatische sperma-injectie, is een geavanceerdere techniek binnen de IVF-behandelingen. In tegenstelling tot de klassieke IVF, waarbij de zaadcellen en eicellen samen worden gelegd en de natuur zijn gang laat gaan, wordt bij ICSI één enkele zaadcel geselecteerd en vervolgens direct in de eicel geïnjecteerd. Deze methode wordt vooral ingezet wanneer de mannelijke vruchtbaarheid sterk verminderd is, bijvoorbeeld door een laag aantal of slechte beweeglijkheid van zaadcellen.
Verschillen tussen IVF en ICSI
Het fundamentele verschil tussen IVF en ICSI ligt in de manier waarop de bevruchting plaatsvindt. Bij klassieke IVF worden eicellen en zaadcellen in een petrischaal samengebracht, waarna de zaadcel zelf de eicel binnendringt. Bij ICSI wordt dit proces gemanipuleerd: een laborant injecteert handmatig één zaadcel in elke rijpe eicel. Dit geeft meer controle en is met name effectief bij ernstige verminderde spermakwaliteit.
De keuze tussen IVF en ICSI wordt bepaald door medische indicaties en wordt vastgesteld door een arts. Het is niet mogelijk om als patiënt zelf te kiezen tussen beide methoden.
Het Behandelproces: Stappenplan
Zowel IVF als ICSI volgen een vergelijkbaar stappenplan, dat bestaat uit verschillende fases:
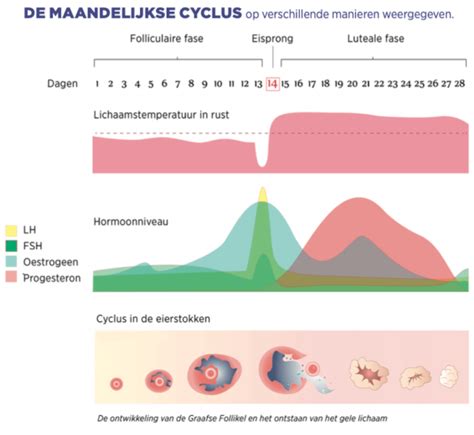
Fase 1: Stimulatie van de Eierstokken (Hormoonbehandeling)
De natuurlijke menstruatiecyclus van de vrouw wordt tijdelijk vervangen door een medisch gecontroleerde cyclus. Dit gebeurt door middel van hormonale stimulatie. De vrouw dient zichzelf dagelijks hormooninjecties toe, meestal in de buik, om de eierstokken te stimuleren tot het rijpen van meerdere eicellen. De groei van de eiblaasjes (follikels) wordt nauwlettend gevolgd via regelmatige echografieën en bloedafnames om hormonale waarden te meten. Er zijn verschillende stimulatieprotocollen mogelijk, afhankelijk van de individuele situatie van de patiënt.
Om te voorkomen dat de eisprong te vroeg plaatsvindt, wordt er een extra medicijn toegediend dat de natuurlijke cyclus tijdelijk stillegt. Wanneer de follikels de gewenste grootte bereiken (meestal tussen de 15 en 20 mm), wordt een hCG-injectie (trigger medicatie) gegeven. Deze injectie zorgt voor de laatste rijping van de eicellen en bereidt ze voor op de eisprong, die ongeveer 36 tot 38 uur later zal plaatsvinden.
Fase 2: Eicelpick-up (Eicelaspiratie) en Spermaproductie
Ongeveer 34 tot 38 uur na de hCG-injectie vindt de eicelpick-up plaats. Dit is een ingreep waarbij de rijpe eicellen uit de follikels worden geoogst. De arts prikt met een fijne, holle naald onder echografische controle door de vaginawand heen in de eierstokken en zuigt het follikelvocht, waarin de eicellen zich bevinden, op. Deze procedure duurt doorgaans 15 tot 30 minuten en wordt uitgevoerd onder plaatselijke verdoving.
Op dezelfde dag als de eicelpick-up, levert de mannelijke partner (of donor) een sperma-staal in bij het laboratorium. Om een optimale zaadcelconcentratie te garanderen, wordt de man vaak gevraagd om enkele dagen voor de afspraak geen zaadlozing te hebben. Het sperma wordt in het laboratorium bewerkt om de meest beweeglijke en kwalitatieve zaadcellen te isoleren.

Fase 3: De Intracytoplasmatische Sperma-Injectie (ICSI) of IVF-bevruchting
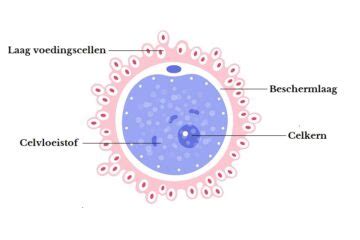
In het laboratorium worden de verzamelde eicellen onderzocht. Bij ICSI wordt elke rijpe eicel geïnjecteerd met één geselecteerde zaadcel. Bij klassieke IVF worden de eicellen en zaadcellen samengebracht in een kweekschaaltje, waarbij de bevruchting spontaan kan optreden. Na de injectie (ICSI) of het samenbrengen (IVF), worden de eicellen in een incubator geplaatst onder omstandigheden die de baarmoeder nabootsen, om de bevruchting en embryale ontwikkeling mogelijk te maken.
Ongeveer 18 tot 24 uur na de procedure controleert het laboratorium of de bevruchting succesvol is geweest. De bevruchte eicellen, nu zygoten genoemd, worden verder gekweekt in de incubator. Gedurende de daaropvolgende dagen ontwikkelen deze zich tot embryo's.
Fase 4: Embryo-ontwikkeling en Embryotransfer
De embryo's worden gedurende enkele dagen (meestal 3 tot 5 dagen) in de incubator gekweekt, waarbij hun ontwikkeling nauwlettend wordt gevolgd. Met behulp van geavanceerde technologieën zoals time-lapse-technologie (bijvoorbeeld EmbryScope) kunnen embryologen de groei en kwaliteit van de embryo's continu monitoren zonder de incubator te hoeven openen.
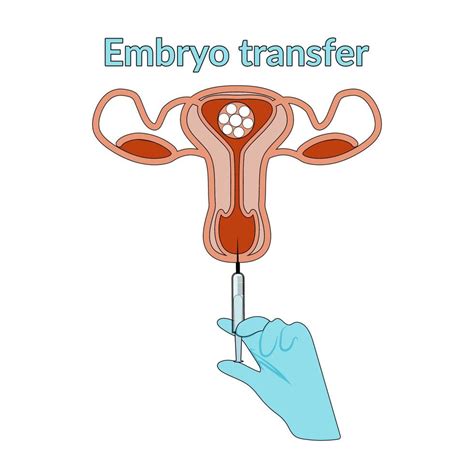
Op basis van de ontwikkeling en kwaliteit worden de beste embryo's geselecteerd voor embryotransfer (terugplaatsing). Dit is een relatief eenvoudige procedure waarbij één of twee embryo's met een dunne katheter via de baarmoederhals in de baarmoederholte worden gebracht. De terugplaatsing vindt plaats onder echografische controle.
Om de innesteling van het embryo te bevorderen, krijgt de vrouw na de punctie vaginale capsules met progesteron (zoals Utrogestan®) voorgeschreven.
Fase 5: Invriezen van Overgebleven Embryo's (Cryopreservatie)
Wanneer er na de embryotransfer nog embryo's van goede kwaliteit overblijven, kunnen deze worden ingevroren (cryopreservatie). Deze ingevroren embryo's kunnen bij een volgende poging worden gebruikt. De terugplaatsing van ontdooide embryo's kan plaatsvinden in een natuurlijke, gestimuleerde of gesubstitueerde cyclus. Het succespercentage van terugplaatsing van ingevroren embryo's is vergelijkbaar met dat van verse embryo's na een klassieke IVF-behandeling, dankzij technieken zoals vitrificatie.
Fase 6: Zwangerschapstest en Verdere Opvolging
Ongeveer twee weken na de embryotransfer kan een zwangerschapstest worden uitgevoerd, meestal via een bloedafname. Bij een positieve test wordt een eerste echografie gepland rond de 7e tot 8e week van de zwangerschap om de hartslag te controleren en de verdere ontwikkeling te beoordelen. Vanaf dit moment wordt de vrouw doorgaans doorverwezen naar een eigen gynaecoloog of verloskundige voor de verdere zwangerschapsbegeleiding.
Indien de zwangerschapstest negatief is, of indien de menstruatie intreedt, wordt contact opgenomen met het fertiliteitscentrum om het vervolg te bespreken. Dit kan een nieuwe poging inhouden of de terugplaatsing van ingevroren embryo's.
Specifieke Situaties en Overwegingen
Wanneer is ICSI Geïndiceerd?
ICSI wordt voornamelijk aanbevolen in de volgende situaties:
- Ernstig verminderde zaadkwaliteit: Wanneer het sperma te weinig bruikbare zaadcellen bevat voor een succesvolle klassieke IVF.
- Onvoldoende bevruchting bij eerdere IVF-pogingen: Als eerdere IVF-behandelingen niet tot bevruchting hebben geleid.
- Azoöspermie: Afwezigheid van zaadcellen in het ejaculaat, waarbij zaadcellen via chirurgische methoden zoals MESA (microchirurgische epididymaire sperma-aspiratie) of TESE (testiculaire sperma-extractie) worden verkregen.
- Gebruik van ingevroren sperma of donorsperma: Soms wordt ICSI toegepast bij het gebruik van ingevroren sperma of sperma van een donor.
Geassisteerde Eicelactivatie (AOA)
In gevallen waar de eicel een beperkte activerende capaciteit heeft, kan geassisteerde eicelactivatie (AOA) worden toegepast. Hierbij wordt tijdens de ICSI-procedure kunstmatig een calciumstijging opgewekt om de eicel te activeren en de kans op bevruchting te vergroten.
Terugbetaling en Kosten
In België wordt een IVF/ICSI-behandeling (maximaal zes cycli) (gedeeltelijk) terugbetaald door de mutualiteit voor patiënten die aan bepaalde voorwaarden voldoen (o.a. leeftijd < 43 jaar en aangesloten bij een Belgische mutualiteit). De terugbetaling geldt doorgaans voor de stimulatiemedicatie en de laboratoriumkosten. Patiënten betalen echter nog steeds de eigen bijdragen (remgelden) voor consultaties, bloedafnames en andere procedures.
Zonder recht op terugbetaling draagt de patiënt de volledige kosten van de behandeling.
Levensstijl en Gezondheid
Een gezonde levensstijl is cruciaal tijdens een vruchtbaarheidsbehandeling. Dit omvat:
- Voeding: Gevarieerd en evenwichtig eten.
- Beweging: Voldoende lichaamsbeweging.
- Alcohol en Roken: Het wordt sterk aangeraden om alcoholgebruik te matigen zodra de behandeling begint en volledig te vermijden vanaf de terugplaatsing, aangezien alcoholgebruik tijdens de zwangerschap het risico op miskraam verhoogt. Roken vermindert de kans op zwangerschap en wordt dus afgeraden.
- Foliumzuur en Vitamine D: Het gebruik van foliumzuur wordt aanbevolen ter voorbereiding op een zwangerschap, en vitamine D is ook belangrijk.
Seksuele Betrekkingen tijdens de Behandeling
Over het algemeen kan seks tijdens een IVF/ICSI-behandeling geen kwaad. Echter, tijdens het PGT-traject (pre-implantatie genetische testen) wordt het gebruik van voorbehoedsmiddelen geadviseerd. Na de eicelpunctie wordt seksuele betrekkingen gedurende de eerste week afgeraden om het risico op infecties te beperken.
Risico's en Bijwerkingen
De toegediende hormonen kunnen bijwerkingen veroorzaken, zoals een opgeblazen gevoel, maar deze zijn doorgaans van tijdelijke aard en niet gevaarlijk. Echte complicaties zijn zeldzaam. Het ovarieel hyperstimulatie syndroom (OHSS), vroeger een veelvoorkomende complicatie, kan nu grotendeels worden voorkomen door preventieve maatregelen, zoals het toedienen van een ander type medicijn om de eisprong uit te lokken en/of het invriezen van alle embryo's.
Bij ernstige pijn in de onderbuik, misselijkheid of kortademigheid is het raadzaam om direct contact op te nemen met het behandelend centrum.
Het risico op een twee- of meerlingzwangerschap is beperkt, mede doordat de terugplaatsing van embryo's wettelijk gereguleerd is. Het aantal terug te plaatsen embryo's is afhankelijk van de leeftijd van de vrouw en het aantal eerdere pogingen.
Identiteitscontrole
Centra voor vruchtbaarheidsbehandeling hanteren strenge procedures voor de identiteitscontrole van eicellen, zaadcellen en embryo's om verwisseling te voorkomen. Een voorbeeld hiervan is de IVF-witnesskaart.
Leeftijdsgrenzen
In de meeste klinieken, waaronder Isala Fertiliteitscentrum, geldt een maximale leeftijd van 41 jaar voor IVF- of ICSI-behandelingen, conform de landelijke richtlijnen. In specifieke gevallen kunnen vrouwen tussen 41 en 43 jaar toch in aanmerking komen, afhankelijk van factoren zoals hormoonwaarden en het aantal beschikbare eiblaasjes.
Specifieke Medische Aandoeningen
Patiënten met HIV kunnen in sommige centra geen IVF- of ICSI-behandeling krijgen vanwege het risico op besmetting. Patiënten met hepatitis B kunnen wel een IVF-behandeling ondergaan, maar geen ICSI, omdat het virus potentieel in de eicel kan komen.
Psychische en Sociale Aspecten
Psychische aandoeningen, psychosociale omstandigheden en/of verslavingen kunnen een reden zijn voor het fertiliteitsteam om een negatief behandeladvies te geven. De periode van afwachten na de terugplaatsing kan spannend zijn en de teleurstelling na een mislukte behandeling kan groot zijn. In dergelijke gevallen kan ondersteuning van een medisch maatschappelijk werker geboden worden.
Postuumverklaring
In het geval van het gebruik van ingevroren materiaal (embryo's, zaadcellen, eicellen) kan het nodig zijn om een postuumverklaring op te stellen. Zonder deze verklaring moeten ingevroren materialen na het overlijden van een van de partners vernietigd worden.