De meeste kinderziekten worden veroorzaakt door een virus. Tegen virussen bestaan geen speciale geneesmiddelen. Door inenting of door het krijgen van de ziekte kan afweer tegen virale infecties worden opgebouwd. Tegen sommige virussen bouw je een levenslange afweer op, dus daar kun je maar één keer ziek van worden.
De kans dat je tijdens een zwangerschap een infectieziekte krijgt, is niet groter dan buiten de zwangerschap. Wel kan een infectieziekte in de zwangerschap meer risico's met zich meebrengen, omdat bij veel infecties niet alleen jezelf, maar ook je ongeboren kind besmet kan worden. Het is daarom verstandig om te controleren of u tegen bepaalde gevaarlijke kinderziekten gevaccineerd bent of dat u de ziekte al heeft doorgemaakt. In die gevallen bent u beschermd.
Gevaarlijke kinderziekten voor het ongeboren kind
Een aantal kinderziekten zijn gevaarlijk voor het ongeboren kind. Het is verstandig om te controleren of u tegen deze ziekten gevaccineerd bent of dat u de ziekte al heeft doorgemaakt. In die gevallen bent u beschermd.
Waterpokken (Varicella Zoster Virus)
Waterpokken is een zeer besmettelijke kinderziekte. Je kunt maar één keer waterpokken krijgen. De kans is groot dat je de ziekte als kind hebt gehad. Dan is er geen risico voor jou of je ongeboren baby. Heb je nooit waterpokken gehad en ben je zwanger, vermijd dan contact met personen die waterpokken hebben. Krijg je toch waterpokken tijdens je zwangerschap, neem dan direct contact op met je (huis)arts. Zeker op het einde van de zwangerschap kan dat zeer gevaarlijk zijn.
Als zwangere heb je een verhoogde kans op een ernstige longontsteking, vooral als je waterpokken krijgt in het derde trimester. Als je in de eerste 20 weken van de zwangerschap voor het eerst met waterpokken wordt besmet, is er een kleine kans (ongeveer 2 procent bij besmetting tussen 13 en 20 weken) op ernstige afwijkingen bij het ongeboren kind, zoals misvorming van de ledematen, oogafwijkingen en beschadiging van het centrale zenuwstelsel. Besmetting na de 20e week geeft geen aangeboren afwijkingen.
Als je rond de geboorte waterpokken hebt (tussen 5 dagen voor tot 2 dagen na de geboorte), kan de baby ernstig ziek worden. De baby moet zo snel mogelijk na de geboorte worden behandeld met antistoffen tegen het waterpokkenvirus. Treden er bij de baby toch blaasjes op en wordt het kind ziek, dan is behandeling met een virusremmer (aciclovir) aangewezen.
Wat kun jij doen? Heb je geen waterpokken gehad of weet je het niet? Vermijd dan contact met kinderen en volwassenen die mogelijk waterpokken of gordelroos (zona) hebben. Iemand is besmettelijk vanaf 2 dagen voor tot maximaal 7 dagen na het verschijnen van de blaasjes, of tot de blaasjes zijn ingedroogd. Indien je nog niet zwanger bent, dan kun je je laten inenten tegen varicella. Je mag dan de eerste maand niet zwanger worden. Ga naar je verloskundige, huisarts of gynaecoloog als je toch contact hebt gehad met iemand met waterpokken of gordelroos (zona) en zeker als je zelf waterpokken krijgt.
Wat kan je arts doen? Indien je niet weet of je waterpokken hebt gehad, kan je (huis)arts bij de eerste zwangerschapscontrole een bloedtest doen om na te gaan of je al dan niet immuun bent. Er bestaat een vaccin tegen varicella, maar dit mag niet tijdens de zwangerschap toegediend worden. Indien je in contact bent geweest met iemand die waterpokken of zona heeft, of indien je zelf de waterpokken krijgt, kan de arts beslissen om binnen de 4 dagen een behandeling met antistoffen (immunoglobulinen) in te stellen. Als je in de eerste 20 weken daadwerkelijk een infectie met waterpokken hebt doorgemaakt, volgt echoscopisch onderzoek zodat eventuele schade aan de vrucht zo vroeg mogelijk kan worden opgespoord. Bij ernstige letsels aan de ongeboren baby kan dan eventueel worden overgegaan tot een zwangerschapsafbreking.
Rode hond (Rubella)
Rode hond (ook wel Rubella genoemd) kan aan het begin van de zwangerschap schadelijk zijn voor de baby. Daarom controleert de verloskundige bij de eerste controle of je hiertegen ingeënt bent. Na de twintigste week zijn aangeboren (congenitale) afwijkingen zeldzaam.
De congenitale infectie kan verantwoordelijk zijn voor onder andere een spontane abortus, intra-uteriene groeiachterstand, doodgeboorte, mentale achterstand, oogafwijkingen (o.a. cataract), doofheid, meningo-encefalitis, hartafwijkingen, spastische verlammingen, microcephalie (abnormaal klein hoofd).
Wat kun jij doen? Twijfel je of je gevaccineerd bent of de ziekte hebt gehad? Laat dan je bloed onderzoeken bij je huisarts. Indien nodig kan je je nog laten vaccineren. Dat kan niet meer als je zwanger bent. Als je je voor de zwangerschap hebt laten vaccineren, mag je de eerste maand niet zwanger worden. Vermijd elk contact met kinderen of volwassenen met rodehond. De incubatietijd van rubella bedraagt vijf dagen voor tot maximum vijf dagen na het ontstaan van de huiduitslag. Indien je in deze periode contact had met een besmet persoon, moet je onmiddellijk je (huis)arts verwittigen indien er geen immuniteit bestaat of indien je onzeker bent. Ook indien jij rodehond krijgt, moet jij onmiddellijk je (huis)arts raadplegen.
Je kunt de ziekte herkennen aan: een lichte verkoudheid, rode uitslag (begint in het gezicht en breidt zich snel uit over het lichaam, vlekken kunnen in elkaar overlopen) en opgezwollen klieren in de nek.
Wat kan je arts doen? Voor de zwangerschap kan je gevaccineerd worden. Eens je zwanger bent, mag dat niet meer. Tijdens de eerste zwangerschapsraadpleging (normaal tussen 6 en 10 weken) zal je (huis)arts bij twijfel of je gevaccineerd bent, een bloedtest doen om na te gaan of je (voldoende) antistoffen hebt tegen rodehond en dus immuun bent. Is dat niet het geval, dan zal je informatie krijgen over wat je kunt doen om een eventuele besmetting zo veel mogelijk te vermijden. Indien je niet immuun bent, zal je onmiddellijk na de zwangerschap gevaccineerd worden. Zo worden problemen bij een volgende zwangerschap voorkomen. Indien je voor de twintigste zwangerschapsweek rubella hebt gehad, zal een onderzoek van de foetus gebeuren. Bij ernstige misvormingen worden de eventuele gevolgen met de ouders besproken en kan een therapeutische zwangerschapsonderbreking worden voorgesteld.
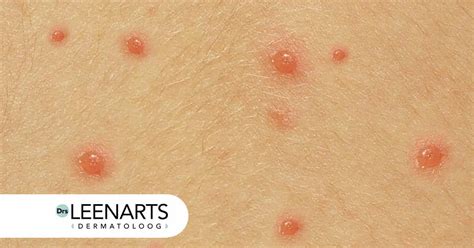
De vijfde ziekte (Erythema infectiosum)
De vijfde ziekte (of erythema infectiosum) is een milde vlekjesziekte die veroorzaakt wordt door het Parvo B19-virus. Veel volwassenen hebben de ziekte als kind al doorgemaakt en zijn levenslang beschermd. Er bestaat geen vaccin tegen de vijfde ziekte. Als je tijdens de zwangerschap de vijfde ziekte krijgt, dan is er een verhoogd risico op een miskraam of doodgeboorte, vooral in de eerste 20 weken. Het virus richt zich op de bloedcellen die de rode bloedlichaampjes maken en nog in het beenmerg zitten. Door de bloedarmoede die hiervan het gevolg is, kan de baby hartfalen ontwikkelen en in enkele gevallen hieraan zelfs overlijden.
Wat kun jij doen? Indien mogelijk moet je in de zwangerschap elk contact vermijden met kinderen die de vijfde ziekte hebben. Probleem is dat de ziekte besmettelijk is voordat de uitslag zichtbaar wordt. Raak je toch besmet, dan moet je je (huis)arts raadplegen.
De eerste verschijnselen lijken op die van griep. Na ongeveer een week komen er op het gezicht rode vlekjes, die vlindervormig zijn, en die zich mogelijk over het hele lichaam uitbreiden. Als je zwanger bent en de vijfde ziekte krijgt, dan is er een verhoogd risico op een miskraam of doodgeboren kindje. Er zijn aanwijzingen dat de vijfde ziekte gevolgen heeft voor vrouwen die net zwanger zijn. Bij hen kan deze kinderziekte de aanleg van de organen van de baby verstoren. Kinderen tussen 3 en 10 jaar lopen het meeste risico op deze ziekte.
Wat kan je arts doen? Als je geïnfecteerd bent, zal het ongeboren kind tot 12 weken na de infectie nauwgezet worden opgevolgd door middel van wekelijkse tot tweewekelijkse echografie en Doppler. Indien nodig zal het met een intra-uteriene bloedtransfusie behandeld worden.
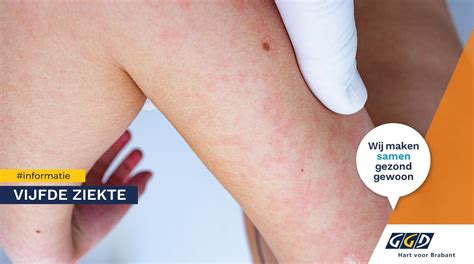
Mazelen
De meeste kinderen worden ingeënt tegen mazelen. Maar de ziekte komt nog geregeld voor. Indien je nooit bent ingeënt tegen de mazelen en de ziekte niet hebt doorgemaakt, dan bestaat het risico dat je tijdens de zwangerschap besmet wordt. Mazelen tijdens de zwangerschap kan veel ernstiger verlopen en gepaard gaan met hoge koorts. Koorts kan een miskraam of een vroeggeboorte opwekken. Of mazelen afwijkingen bij de ongeboren baby kan veroorzaken, is niet bekend. Bij pasgeborenen van moeders die niet immuun zijn, verloopt mazelen zeer ernstig en soms dodelijk.
Wat kun jij doen? Je mag niet gevaccineerd worden als je zwanger bent. Na vaccinatie mag je niet zwanger worden binnen de eerste maand. Indien je niet gevaccineerd bent, probeer dan zoveel mogelijk contact te vermijden met mensen die mazelen hebben. Dat is niet eenvoudig omdat iemand die mazelen heeft de ziekte reeds kan overdragen in de vier dagen voor de eerste rode vlekjes verschijnen. Indien je contact hebt gehad met iemand met mazelen of zelf mazelen krijgt, raadpleeg dan onmiddellijk je (huis)arts.
Wat kan je arts doen? Indien je niet (volledig) bent gevaccineerd kan binnen 1 week na besmetting overwogen worden om immunoglobuline te geven. Zo nodig kan symptomatische behandeling ter bestrijding van koorts en dehydratie worden toegepast. Bacteriële superinfecties moeten behandeld worden.
De symptomen lijken op die van een flinke verkoudheid: hoesten, niezen, ontstoken ogen, zere keel en hoge koorts. Na ongeveer 3 dagen daalt de koorts en verschijnen er kleine witte vlekjes in de mond. De vlekjes verspreiden zich over het hele lichaam, behalve de armen en benen. Vooral bij volwassenen treden ernstige complicaties op, met name longontsteking. Omdat mazelen gepaard kunnen gaan met hoge koorts is het belangrijk de koorts onder controle te houden, dit kan goed gedaan worden met paracetamol. De ziekte verloopt bij een volwassene vaak ernstiger dan bij een kind. Vooral de koorts kan hoog zijn. Hoge koorts kan weeën (en dus vroeggeboorte) opwekken. Zwangeren, die niet beschermd zijn, worden geadviseerd de huisarts te raadplegen bij mogelijk contact met een mazelen patiënt. Ben je toch in contact geweest met een kind met mazelen, dan kan het gewenst zijn om uit voorzorg immuun serum globuline toegediend te krijgen.
Bof
Alhoewel de meeste kinderen gevaccineerd worden tegen bof, komt de ziekte in ons land nog geregeld voor. De meeste gevallen van bof komen voor bij jongeren tussen de 20 en 24 jaar. Dat heeft te maken met het feit dat veel jongeren onvolledig zijn gevaccineerd (ze kregen als kind geen of slechts één dosis van het bofvaccin) en met het feit dat het bofvaccin blijkbaar bij niet iedereen pakt of niet altijd een levenslange bescherming biedt. Om voldoende beschermd te zijn moet je twee vaccindosissen hebben gekregen. Ben je geboren voor 1995 dan is de kans groot dat je slechts één dosis van het vaccin hebt gekregen.
Zwangere vrouwen die in de eerste drie maanden van hun zwangerschap de bof krijgen, hebben een grotere kans op een miskraam. Later in de zwangerschap treedt er mogelijk bij de foetus een verdikking van de hartwand op.
Wat kunt u doen? Indien u niet zeker bent dat u gevaccineerd bent of 2 vaccins hebt gehad, dan laat u zich het best opnieuw inenten. Dit moet echter voor de zwangerschap gebeuren. Na toediening van het vaccin moet u minstens één maand wachten om zwanger te worden. Vermijd contact met kinderen die bof hebben. Probleem is dat er niet altijd symptomen zijn en dat de ziekte kan overgedragen worden voor er symptomen zijn. Hebt u bof, raadpleeg dan uw (huis)arts.
Wat kan uw arts doen? Voor de zwangerschap kan u gevaccineerd worden. De bof wordt veroorzaakt door een virus, antibiotica heeft dan ook geen zin. De bof inenting is opgenomen in het vaccinatie programma voor kinderen. Je kunt de ziekte slecht eenmaal krijgen. De ziekte kwam het meest voor bij kinderen en jong volwassenen, maar sinds (bijna) alle kinderen worden ingeënt is het een zeldzame ziekte geworden. Inenting is alleen mogelijk met een levend virus.
Andere infectieziekten
Naast kinderziekten kunnen verschillende andere infecties gevaarlijk zijn voor moeder of kind, bijvoorbeeld: seksueel overdraagbare aandoeningen (soa’s), streptokokkeninfecties, koortslip, herpes genitalis, bepaalde voedselinfecties (toxoplasma, listeria), cytomegalovirus (CMV), de ziekte van Lyme (veroorzaakt door een tekenbeet).
Cytomegalovirus (CMV)
Het cytomegalovirus (CMV) is voor veel mensen een vrij onbekend virus dat lichte klachten geeft. Meer dan de helft van de Nederlanders heeft het weleens gehad. Het virus kan lichte griepachtige klachten veroorzaken en omdat de klachten vaak mild zijn, weet je meestal niet of je het gehad hebt. CMV kan worden doorgegeven via contact met lichaamsvocht van mensen die het virus bij zich dragen. Hierbij kan je denken aan speeksel, snot, urine of ontlasting. Je kunt het dus aan elkaar doorgeven via knuffelen met je kind en goede handhygiëne is daarom belangrijk om besmetting met het virus te voorkomen. Als er iemand in je omgeving is die CMV heeft of er is een vermoeden hierop, neem dan contact op met de verloskundige.
Zikavirus
Sinds mei 2015 is er een uitbraak van het zikavirus in de tropen. Het zikavirus wordt overgedragen door muggen, maar in sommige gevallen is er ook sprake van seksuele overdracht. Er zijn steeds meer aanwijzingen dat een infectie tijdens de zwangerschap schadelijk kan zijn voor het ongeboren kind. Bent u zwanger? Of wilt u zwanger worden en bent u of uw partner deze zwangerschap in de (sub)tropen geweest? Meld een bezoek aan een land waar het zikavirus heerst tijdens de reguliere controles bij uw verloskundige of arts. Mensen die besmet raken met het zikavirus krijgen niet altijd de ziekteverschijnselen. We adviseren vrouwen die zwanger willen worden te wachten tot minstens een maand na thuiskomst uit een land waar het zikavirus heerst.
Zika-virusvectoren en het risico op verspreiding in de Europese regio van de WHO.
Preventie en advies
LET OP: Ons advies voor mensen die met kinderen in de basisschoolleeftijd werken of met gehandicapte mensen, is als volgt: Laat, het liefst voordat je zwanger bent, bloedprikken (via je huisarts) zodat je weet of je kinderziekten hebt doorgemaakt of niet. Ben je al zwanger en heb je dit nog niet laten doen, dan doen wij dat bloedonderzoek. Wanneer je de kinderziekten hebt doorgemaakt ben jij beschermd en je kindje ook.
Komt u als zwangere vrouw veel in contact met kinderen tijdens de zwangerschap (bijvoorbeeld vanwege het werk)? Dan kunt u laten testen of u de kinderziektes al heeft doorgemaakt en of u beschermd bent. Is er geen sprake van bescherming? Dan kunt u zich in sommige gevallen voorafgaand aan de zwangerschap laten vaccineren tegen deze ziektes. De huisarts of bedrijfsarts kan u hierover adviseren.
Vaccinatie: Zorg ervoor dat je up-to-date bent met je vaccinaties voordat je zwanger wordt. Vermijd contact met mensen die ziek zijn of besmet zijn met een kinderziekte. Goede handhygiëne: Regelmatig en grondig handen wassen kan de verspreiding van virussen helpen voorkomen.
Communicatie met de zorgverlener: Als er vermoedens zijn van blootstelling aan een besmettelijke kinderziekte tijdens de zwangerschap, is het belangrijk om dit met de verloskundige te bespreken.
Kinkhoest is een besmettelijke ziekte. Kinkhoest kan ernstig verlopen voor jonge baby’s. Zij kunnen hierdoor longontsteking krijgen of ademnood en hersenschade door te weinig zuurstof. Jaarlijks worden er zo’n 120 baby’s met kinkhoest opgenomen in het ziekenhuis. Baby’s worden in Nederland ingeënt tegen kinkhoest wanneer ze 2 maanden oud zijn. De eerste maanden zijn ze dus nog niet beschermd. Pasgeboren baby’s worden wel beschermd wanneer de moeder tijdens de zwangerschap een kinkhoestvaccinatie krijgt. Deze vaccinatie wordt vanaf eind 2019 standaard aangeboden aan alle zwangere vrouwen. Het is dan onderdeel van het Rijksvaccinatieprogramma. Totdat het zover is, kun je de prik zelf halen. Je moet deze dan zelf betalen.
Als je zelf bepaalde besmettelijke kinderziektes krijgt tijdens je zwangerschap, dan kan dit gevolgen hebben voor de baby. Het gaat om ziekten waarbij je vlekjes op de huid krijgt, zoals waterpokken, rode hond, de vijfde ziekte. Heb je zelf deze ziektes nooit doorgemaakt en ben je in contact geweest met iemand die deze besmettelijke ziekte heeft?
tags: #verloskundige #vraag #kinderziektes