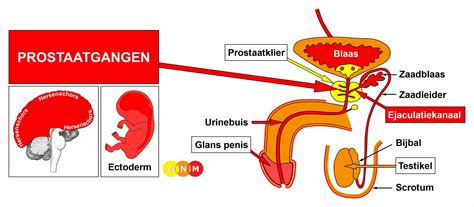
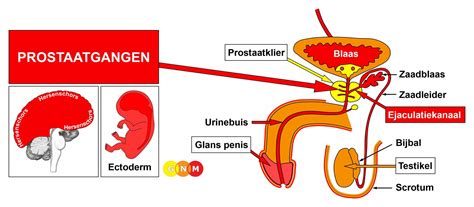
De prostaat is een klier die bij mannen onder de blaas zit. Hij is ongeveer zo groot als een walnoot en produceert een vloeistof die deel uitmaakt van het sperma. Tijdens een zaadlozing komt deze vloeistof, samen met het zaad uit de zaadballen, naar buiten. Het eerste deel van de plasbuis loopt door de prostaat. Ter hoogte van de overgang naar de penis bevindt zich de sluitspier, die helpt om ongewild urineverlies te voorkomen.
Prostaatvergroting: Oorzaken en Gevolgen
Vanaf ongeveer 50-jarige leeftijd beginnen de prostaatklieren bij veel mannen langzaam te groeien, een proces dat wordt beïnvloed door hormonen. Op deze leeftijd ervaart ongeveer 30% van de mannen al plasklachten. De grootte van de prostaat kan al vanaf het 40e levensjaar toenemen, waarbij de mate van groei per individu verschilt. Dit fenomeen staat bekend als goedaardige prostaatvergroting, of 'benigne prostaat-hyperplasie' (BPH).
Een vergrote prostaat kan de urineafvoer belemmeren. Hierdoor moet de blaas harder werken om de urine uit te drijven. Als dit onvoldoende lukt, kan er urine achterblijven in de blaas, wat kan leiden tot blaasontstekingen. In ernstige gevallen kan de urineafvoer volledig geblokkeerd raken, wat een pijnlijke en dringende medische situatie creëert die onmiddellijk ingrijpen vereist. In zo'n geval wordt de blaas geleegd met behulp van een katheter.
Het spierweefsel van de blaashals en de prostaat kan overgevoelig zijn, waardoor deze zich continu samentrekken en onvoldoende ontspannen tijdens het plassen. Dit resulteert in een onvoldoende opening van de plasbuis.
De Rol van de Prostaat in Vruchtbaarheid
De prostaat speelt een belangrijke rol in de vruchtbaarheid van de man en staat los van seksuele prestaties. De prostaat produceert een vloeistof die, samen met de zaadcellen uit de zaadballen en de vloeistof uit de zaadblaasjes, het sperma vormt. De kwaliteit van het sperma wordt bepaald door de hoeveelheid, beweeglijkheid en vorm van de zaadcellen.
Het is al langer bekend dat de kwaliteit van zaadvloeistof en daarmee de vruchtbaarheid negatief wordt beïnvloed door het ouder worden van de man. Hoe ouder de man, hoe slechter de zaadkwaliteit doorgaans is. Dit betekent echter niet dat oudere mannen onvruchtbaar zijn; sommigen kunnen tot op zeer hoge leeftijd kinderen verwekken.
Recent onderzoek toont aan dat goedaardige prostaatvergroting gepaard kan gaan met een verminderde zaadproductie en -kwaliteit. De exacte oorzaken hiervoor zijn nog niet volledig opgehelderd. Naast prostaatvergroting vermindert ook de kwaliteit van zaadcellen met de leeftijd. Een studie uit Estland heeft dit duidelijk aangetoond.
Risicofactoren en Erfelijkheid
Een van de belangrijkste risicofactoren voor prostaatvergroting is leeftijd. Overgewicht, vaak gemeten met de Body Mass Index (BMI), kan ook een rol spelen, aangezien dit gepaard kan gaan met hormonale onevenwichtigheden. Hoewel prostaatkanker duidelijke erfelijke componenten kent, is er tot op heden geen sluitend wetenschappelijk bewijs dat goedaardige prostaatvergroting erfelijk is. Er zijn echter aanwijzingen dat erfelijkheid een rol kan spelen, bijvoorbeeld door de koppeling met genetische afwijkingen die geassocieerd worden met het metabool syndroom (zoals overgewicht en diabetes), wat op zijn beurt de kans op prostaatvergroting vergroot.
Diagnose en Behandeling van Prostaatvergroting
Symptomen van een vergrote prostaat kunnen variëren, maar omvatten vaak:
- Moeite met plassen
- Frequent urineren, met name 's nachts
- Zwakke of onderbroken urinestroom
- Nadruppelen na het plassen
- Pijn of een brandend gevoel tijdens het plassen
- Onvermogen om de blaas volledig te legen
Hoewel deze symptomen hinderlijk zijn, is een vergrote prostaat meestal goedaardig en geen voorbode van prostaatkanker. De exacte oorzaak is onbekend, maar hormonale veranderingen met de leeftijd, zoals een afname van testosteron en een verstoorde hormoonbalans, worden verondersteld een rol te spelen.
Bij verdenking op prostaatvergroting kan een arts verschillende onderzoeken uitvoeren, waaronder een rectaal onderzoek en bloedonderzoek, om de grootte van de prostaat te bepalen en andere oorzaken uit te sluiten. Afhankelijk van de ernst van de symptomen kan de arts medicatie of chirurgische ingrepen voorstellen.
TURP Transurethrale Resectie Prostaatchirurgie, patiëntenvoorlichtingsserie
Verschillende behandelingen zijn mogelijk:
- Green Light Laser therapie: Met laserstralen wordt prostaatweefsel verwijderd om de plasbuis te ontlasten.
- TURP (Transurethrale resectie van de prostaat): Via de plasbuis wordt prostaatweefsel weggeschraapt.
- Green-Light Laser (TURP variant): Via de plasbuis wordt prostaatweefsel weggelaserd.
- Hryntschak-procedure: Via een kleine incisie in de onderbuik wordt prostaatklierweefsel verwijderd.
Onderzoek naar Vruchtbaarheid
Ongeveer één op de zes paren kampt met vruchtbaarheidsproblemen. Bij ongeveer een derde van deze paren ligt de oorzaak bij de vrouw, bij een derde bij de man. Om de oorzaak van verminderde vruchtbaarheid bij mannen te onderzoeken, neemt de arts eerst een uitgebreide medische vragenlijst af (anamnese) over de voorgeschiedenis. Vervolgens wordt in een laboratorium de kwaliteit van het sperma onderzocht.
Spermaonderzoek
Voorafgaand aan het onderzoek wordt geadviseerd om ongeveer twee tot vier dagen geen zaadlozing te hebben. Het sperma kan thuis of in het ziekenhuis worden verkregen door masturbatie en opgevangen in een speciaal potje. Het is belangrijk het monster zo snel mogelijk (liefst binnen één tot twee uur) naar het ziekenhuis te brengen.
Het laboratoriumonderzoek van het sperma omvat de analyse van:
- Hoeveelheid zaadcellen: Normaal worden 60 tot 150 miljoen zaadcellen per zaadlozing geproduceerd. Minder dan 20 miljoen zaadcellen per milliliter wordt oligozoöspermie genoemd.
- Beweeglijkheid (motiliteit): Zaadcellen moeten voldoende beweeglijk zijn om de eicel te bereiken.
- Vorm (morfologie): Zaadcellen met een normale vorm hebben meer kans op bevruchting. Afwijkende vormen worden teratozoöspermie genoemd.
Vaak is er sprake van een combinatie van deze factoren (oligo-astheno-teratozoöspermie, OAT). Spermaonderzoek is een momentopname; ziekte of medicijngebruik kunnen de resultaten beïnvloeden.
Aanvullende Onderzoeken
Naast het standaard spermaonderzoek kunnen aanvullende tests worden uitgevoerd:
- MAR-test of IBT-test: Onderzoekt de aanwezigheid van antistoffen tegen zaadcellen.
- Postcoïtum-test (PCT) of Sperma-Mucus-Test (SMT): Beoordeelt de interactie tussen zaadcellen en het baarmoederhalsslijm van de vrouw.
- Hormoononderzoek: Bepaling van onder andere FSH (follikelstimulerend hormoon) en testosteron in het bloed kan inzicht geven in de spermaproductie.
- Biopsie van de zaadbal: Bij afwezigheid van zaadcellen in het sperma kan een klein weefselstukje uit de zaadbal worden onderzocht.
- Chromosomen- en DNA-onderzoek: Kan genetische afwijkingen aan het licht brengen die de vruchtbaarheid beïnvloeden.
Factoren die de Zaadkwaliteit Beïnvloeden
Verschillende factoren kunnen de zaadkwaliteit negatief beïnvloeden:
- Temperatuur: Verhoogde temperatuur in de balzak, door strak ondergoed, warme baden of sauna's, kan de zaadproductie nadelig beïnvloeden.
- Levensstijl: Roken, overmatig alcoholgebruik (meer dan twee glazen per dag) en een tekort aan vitamine C kunnen de zaadkwaliteit verminderen.
- Koorts: Kan tijdelijk leiden tot verminderde zaadkwaliteit.
- Frequentie van zaadlozing: Zowel te weinig als te vaak een zaadlozing kan een rol spelen. Over het algemeen bevordert langdurig 'sparen' van sperma de kwaliteit niet.
- Omgevingsfactoren: Industriële chemicaliën zoals lood en bestrijdingsmiddelen kunnen de vorm van zaadcellen beïnvloeden.
Behandelingsmogelijkheden en Leefregels
Hoewel de oorzaak van verminderde zaadkwaliteit vaak onbekend is en een specifieke behandeling ontbreekt, kunnen bepaalde leefregels mogelijk bijdragen aan een verbetering:
- Vermijd strakke en zeer warme kleding; draag ruim zittend ondergoed.
- Stop met roken.
- Beperk alcoholgebruik.
- Behoud een gezond gewicht en vermijd overgewicht.
Het is belangrijk te benadrukken dat de effectiviteit van deze maatregelen voor het verbeteren van de spermakwaliteit en de kans op zwangerschap niet altijd wetenschappelijk is aangetoond, maar ze kunnen wel bijdragen aan een algehele gezondheid.
In gevallen waar natuurlijke zwangerschap uitblijft, zijn er geassisteerde voortplantingstechnieken mogelijk, zoals IUI (intra-uteriene inseminatie), IVF (in-vitrofertilisatie) en ICSI (intracytoplasmatische sperma-injectie). Bij IVF worden zaadcellen en een eicel in het laboratorium samengebracht. Bij ICSI wordt een enkele zaadcel direct in de eicel geïnjecteerd. Deze methoden vereisen doorgaans hormonale behandeling van de vrouw.
Impact van Chirurgie op Vruchtbaarheid
Bepaalde chirurgische ingrepen, met name bij kanker, kunnen de vruchtbaarheid van mannen aanzienlijk beïnvloeden:
- Zaadbalkanker: Verwijdering van een of beide zaadballen kan leiden tot verminderde of volledige onvruchtbaarheid. Voorafgaand aan de operatie kan sperma worden ingevroren.
- Blaaskanker: Verwijdering van de blaas en vaak ook de prostaat onderbreekt de verbinding tussen de zaadleiders en de plasbuis, wat resulteert in een 'droog orgasme' (geen zaadlozing). Ook kunnen erectiezenuwen beschadigd raken.
- Prostaatkanker: Verwijdering van de prostaat en zaadblaasjes leidt eveneens tot een droog orgasme en kan erectieproblemen veroorzaken.
- Peniskanker: Gedeeltelijke amputatie van de penis kan de mogelijkheid tot zaadlozing en erectie beïnvloeden.
- Anuskanker of verwijdering van het endeldarm: Kan zenuwbanen beschadigen die essentieel zijn voor erectie en zaadlozing.
- Verwijdering van lymfeklieren in de buik: Kan leiden tot zenuwschade met als gevolg een droog orgasme.
In situaties met een droog orgasme of erectieproblemen na dergelijke operaties, kan sperma indien mogelijk worden opgevangen en gebruikt worden voor vruchtbaarheidsbehandelingen zoals IUI, IVF of ICSI.
tags: #vergrote #prostaat #vruchtbaarheid