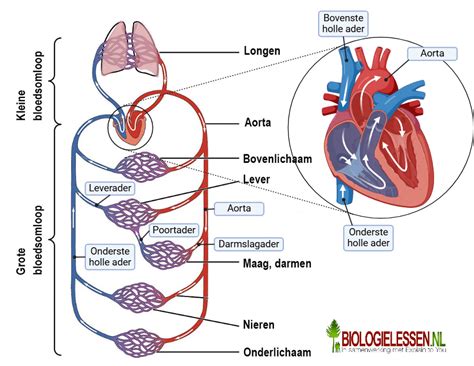
De ziekte van Kawasaki is een ontsteking van de bloedvaten door het hele lichaam. De ziekte dankt zijn naam aan Tomisaku Kawasaki, een Japanse dokter die in 1967 voor het eerst het ziektebeeld beschreef. De ziekte komt voornamelijk voor bij jonge kinderen, en meer bij jongens dan bij meisjes (ongeveer 2:1). Ongeveer 80% van de patiënten is jonger dan 5 jaar, maar het kan ook sporadisch voorkomen bij tieners en volwassenen.
Hoewel de ziekte van Kawasaki lijkt op een gewone kinderziekte, is het in dit geval toch heel anders. Allereerst gaan de symptomen niet snel vanzelf over en blijft de patiënt vaak lang prikkelbaar en jengelig. Ten tweede reageert de koorts niet op paracetamol (en ook niet op antibiotica). Het meest belangrijke is echter wel dat de ziekte van Kawasaki een ontsteking van de bloedvaten is, waarbij vooral de kransslagaders van het hart (coronair vaten) ontstoken kunnen zijn. Aneurysmata (verwijdingen van bloedvaten) kunnen bij 20-25% van de kinderen met de ziekte van Kawasaki vastgesteld worden. Indien de ziekte vroegtijdig herkend en behandeld wordt, kan het risico op aneurysmata van de kransslagaders verlaagd worden tot minder dan 10%.
Symptomen van de Ziekte van Kawasaki
Gedurende de eerste en tweede week van de ziekte kunnen verschillende symptomen op de voorgrond staan. Het kind kan last hebben van buikpijn, overgeven en diarree. Er is ook een kans op een tijdelijke artritis (gewrichtsontsteking), die pijn in de gewrichten in het gehele lichaam kan veroorzaken.
Kenmerkend voor de ziekte van Kawasaki zijn bovendien:
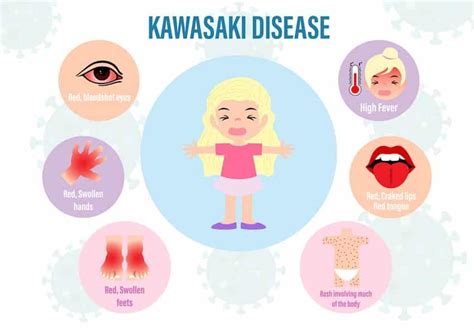
- Hoge koorts (hoger dan 38°C) gedurende minstens 4 tot 5 dagen, die vaak niet goed reageert op koortswerende medicatie zoals paracetamol.
- Rood doorlopen ogen, waarbij de oogjes niet plakken en niet slijmerig zijn (niet-pussende conjunctivitis).
- Een helderrood gekleurd slijmvlies in de mond. De lippen zijn rood en gebarsten, en de tong ziet eruit als een aardbei (frambozentong). Meer dan 90% van de patiënten vertoont deze symptomen.
- Gezwollen handen en voeten, wat doorgaans pas in een latere fase van de ziekte optreedt.
- Huiduitslag die kan variëren; meestal ziet de huid er helderrood uit, maar ze kan ook vervellen. In meer dan 80% van de gevallen is er huiduitslag op romp en ledematen, veroorzaakt door een vasculitis van de huid.
- Een vergroting van een lymfeklier ter hoogte van de hals. Gewoonlijk zijn er geen blaasjes en/of puistjes.
Andere symptomen die bij ongeveer de helft van de kinderen voorkomen, zijn buikpijn, overgeven, diarree, een oorontsteking, pijnlijke en ontstoken gewrichten. Soms kunnen er ook tekenen van hersenvliesontsteking zijn.
Later in het ziekteverloop, na het vervellen van de huid aan vingertoppen en voetzolen, kan de huid gevoelig en erg droog zijn.
Oorzaken van de Ziekte van Kawasaki
Ondanks dat er al meer dan 40 jaar wereldwijd onderzoek wordt gedaan, is de precieze oorzaak van de ziekte van Kawasaki nog altijd onbekend. Onderzoekers denken aan een infectie, die de vaatontsteking kan uitlokken bij kinderen met een bepaalde genetische aanleg. Het is echter onbekend om welke verwekker (bacterie of virus) het gaat. Verschillende onderzoeksverslagen hebben de ziekte in verband gebracht met een aantal mogelijke oorzaken, waaronder een eerdere luchtwegaandoening, blootstelling aan een chemische tapijtreiniger of het gebruik van een luchtbevochtiger.
Er wordt gedacht dat een afwijking in het ITPKC-gen de kans op het krijgen van de ziekte van Kawasaki groter kan maken. Deze afwijking kan mogelijk zorgen voor de klachten van de aandoening. Ook bepaalde infecties zouden een rol kunnen spelen. Of de ziekte erfelijk is, weten dokters niet precies, omdat de oorzaak nog onduidelijk is. Als een vader of moeder de ziekte van Kawasaki heeft gehad, heeft hun kind twee keer zoveel kans om deze ziekte ook te krijgen. Als een kind een broer of zus heeft die de ziekte van Kawasaki heeft gehad, is er ook een verhoogd risico.
De ziekte van Kawasaki is niet besmettelijk. Een ziek kind kan de aandoening dus niet rechtstreeks overdragen op een ander kind.
Diagnose van de Ziekte van Kawasaki
Tot op heden is er geen specifieke diagnostische test voor de ziekte van Kawasaki, zoals een bloedtest of een kweek. De arts stelt de diagnose op basis van de symptomen van het kind. Criteria voor het diagnosticeren van de ziekte zijn hoge koorts gedurende 4 tot 5 dagen samen met de eerdergenoemde verschijnselen. Tekenen van een ontsteking in het bloed ondersteunen de diagnose.
De diagnose van de ziekte van Kawasaki zal niet veel problemen geven als het kind de bekende klassieke verschijnselen heeft. Het kan moeilijker worden als de typische ziekteverschijnselen juist niet op de voorgrond staan of ontbreken. Daarnaast kan het voorkomen dat niet alle symptomen tegelijkertijd aanwezig zijn, of dat niet alle symptomen optreden. Dit laatste wordt vooral gezien bij heel jonge kinderen.
Er gebeurt een bloed- en urineonderzoek om andere aandoeningen uit te sluiten. Bij de ziekte van Kawasaki vindt de arts in het bloed vaak tekenen van ontsteking. Een urinestaal toont meestal geen afwijkingen. Een echografie van het hart (echocardiografie) is een zeer nauwkeurige en kindvriendelijke techniek die gebruikt wordt om eventuele afwijkingen aan de kransslagaders op te sporen.
Het hartgeleidingssysteem en het begrijpen van het ECG, animatie.
Behandeling van de Ziekte van Kawasaki
Hoewel de precieze oorzaak van de ziekte van Kawasaki onbekend is, is er een goede behandeling gevonden die de kans op verwijdingen van de kransslagaders met ongeveer 50-60% kan verminderen. Hiertoe wordt het kind opgenomen en behandeld met een infuus met gammaglobuline (ook wel immunoglobulinen of IVIG genoemd) en aspirine.
Dit gammaglobulinepreparaat is een veilig bloedproduct, waarin allerlei antistoffen zitten van meerdere gezonde bloeddonoren. Naast het gammaglobulinepreparaat worden de kinderen behandeld met aspirine (in poedervorm of als tabletten). Er wordt gestart met een hoge dosering gedurende twee weken, die daarna nog 6 tot 8 weken in een lagere dosering wordt voortgezet.
In 15-20% van de gevallen wordt een tweede dosis gammaglobuline gegeven omdat het kind koorts houdt of opnieuw koorts en symptomen ontwikkelt. In ongeveer 5% van de kinderen wordt uiteindelijk overgegaan tot behandeling met andere medicijnen. Toch zal het snel herkennen van de ziekte van Kawasaki en het vroeg starten van de behandeling niet bij alle kinderen het ontstaan van aneurysmata kunnen voorkomen of de eventueel al aanwezige aneurysmata kunnen terugdringen.
Tijdens de COVID-19 pandemie werden kinderen gezien met een ziektebeeld dat leek op de ziekte van Kawasaki, mogelijk uitgelokt door een voorafgaande infectie met het SARS-CoV-2 virus. Dit ziektebeeld werd gedefinieerd als MIS-C (multisysteem inflammatoir syndroom in kinderen). De behandeling hiervan was in principe niet anders dan bij de ziekte van Kawasaki, hoewel kinderen sneller met aanvullende steroïden werden behandeld vanwege een vaker voorkomende verminderde pompfunctie van het hart.
Zonder behandeling van de ontstekingen van de ziekte van Kawasaki kunnen de kransslagaders beschadigen. Als er geen behandeling wordt gestart binnen 10 dagen, is de kans op het ontstaan van verwijding van (slag)aders (aneurysma) verhoogd. Dit kan bijvoorbeeld ontstaan in de aorta (de grootste lichaamsslagader) of in de hersenen.
Complicaties en Gevolgen op Lange Termijn
Als de ziekte van Kawasaki niet tijdig herkend en behandeld wordt, kan ze in 20% van de gevallen leiden tot een aantasting van de bloedvaten rond het hart (kransslagaders). Deze kunnen zodanig uitzetten dat er zich bloedklonters kunnen vormen. Zo'n bloedklonter kan in zeldzame gevallen een hartinfarct veroorzaken.
Vooral gevreesd is een ontsteking van de kransslagaderen van het hart. Daardoor kan de doorbloeding van de hartspier sterk verminderen met een hartinfarct als gevolg - en dat op zeer jonge leeftijd! De ontsteking van de bloedvatwand kan echter ook een vernauwing van het bloedvat tot gevolg hebben en uiteindelijk kan daar een volledige verstopping ontstaan door bloedstolsels.
Patiënten kunnen zich aanmelden voor een poliklinische controle. Dit geldt zowel voor kinderen uit de regio als voor patiënten uit andere centra. De controle vindt meestal 6 tot 9 maanden na het begin van de ziekte plaats. Deze controle is bedoeld om contact te hebben met ouders en patiënten, zodat zij terecht kunnen met al hun vragen.
De lange-termijn prognose van kinderen die de ziekte van Kawasaki hebben doorgemaakt, is afhankelijk van de mate waarin de vaten van het hart afwijkingen vertonen. Vroege aderverkalking kan tot de risico's in de toekomst behoren. Op gespecialiseerde follow-up poliklinieken wordt dit risico in kaart gebracht.
Sinds 2015 wordt een CT-scan van de kransslagaders gemaakt met een zeer lage dosis röntgenstraling om de stralingsbelasting te beperken en de afmetingen en het beloop van de vaten te beoordelen. Sinds 2007 worden in het AMC ook MRI's van het hart gemaakt. Magnetische Resonantie Imaging (MRI) is een beeldvormingsmethode die, meer nog dan de vaatstructuur zelf, juist de knijpkracht en doorbloeding van het hart gedetailleerd in beeld kan brengen. Dit niet-invasieve onderzoek, geheel vrij van röntgenstralen, is bedoeld om eventuele restschade aan de hartspier zelf na het doormaken van de ziekte van Kawasaki in beeld te brengen.
Meestal verdwijnen de klachten na de behandeling. Een enkele keer kan de ziekte opnieuw terugkomen. Het terugkomen (recidiveren) van de ziekte van Kawasaki is echter ongebruikelijk.
Nazorg en Vaccinaties
Na ontslag uit het ziekenhuis zal een patiënt nog een tijd aspirine moeten slikken, waardoor sneller blauwe plekken kunnen ontstaan. Daarnaast kan het kind enige tijd last blijven houden van pijnlijke gewrichten (artritis). Dit is altijd tijdelijk, maar kan erg vervelend zijn. Indien nodig kan hiervoor medicatie worden voorgeschreven, en fysiotherapie kan hierbij helpen.
Na het vervellen van de huid aan vingertoppen en voetzolen, kan de huid gevoelig en erg droog zijn. Vaselinecrème of een lotion kan de pijn verzachten. Ook kan het kind moe en snel geïrriteerd zijn na thuiskomst. Het is belangrijk te onthouden dat het kind zal herstellen en niet lang nodig zal hebben om weer actief te zijn.
Alle kinderen met de ziekte van Kawasaki worden na ontslag uit het ziekenhuis nog een keer gezien door de kinderarts. Op de polikliniek wordt ter controle nog een echo van het hart gemaakt.
In Nederland worden kinderen op de leeftijd van 14 maanden en 9 jaar gevaccineerd tegen Bof, Mazelen en Rode Hond (BMR-vaccinatie). Het is bekend dat de reactie op deze eerste BMR-vaccinatie verminderd kan zijn door de behandeling met gammaglobuline, waardoor het kind onvoldoende antistoffen aanmaakt. Het wordt aangeraden deze vaccinatie uit te stellen tot minstens 6 maanden na de behandeling voor de ziekte van Kawasaki. Voor andere vaccinaties uit het Rijksvaccinatie Programma geldt dit niet.
Wetenschappelijk Onderzoek
Omdat er nog veel onduidelijk is rondom het ziektebeeld, wordt in het AMC onderzoek gedaan in de acute fase van de ziekte van Kawasaki en op de Kawasaki follow-up polikliniek. In internationaal verband proberen onderzoekers vast te stellen welke bloedmarkers en genetische verschillen in het DNA de gevoeligheid voor de ziekte van Kawasaki het best weerspiegelen om zo de ziekte te helpen verklaren. Daarnaast proberen ze te voorspellen welke patiënten het hoogste risico lopen op ernstige vaatschade (aneurysmata) en/of welke patiënten minder goed op de gammaglobulinen zullen reageren.
tags: #suzuki #swift #kinderziekte