De ontwikkeling van de longen begint al vroeg in de zwangerschap, reeds in de embryonale fase, en zet zich voort gedurende de foetale periode. Na de geboorte blijven de longen groeien, zelfs tot ver in de kindertijd. Tussen de 16e en 25e week van de zwangerschap worden de kleinste vertakkingen van de luchtwegen, de bronchioli, aangelegd. Tegelijkertijd worden het weefsel (epitheel) en de bloedvaatjes gevormd, waaruit later de longblaasjes (alveoli) zullen ontstaan. De luchtwegen vertakken zich steeds verder. Tegen het einde van de 25e zwangerschapsweek begint de aanmaak van surfactant geleidelijk. Surfactant speelt een cruciale rol door de oppervlaktespanning in de longblaasjes te verlagen, waardoor deze open blijven staan en niet inklappen na elke uitademing.
Vanaf 26 weken zwangerschap tot het einde van de dracht ontwikkelen de longen zich verder. Aan het uiteinde van de kleinste luchtwegen ontstaan nieuwe, kleine gangetjes die aan het uiteinde breder worden, waardoor een zakje, een sacculus, ontstaat. Dit zakje heeft een dikke wand waar bloedvaten langs lopen. In de laatste maand van de zwangerschap vormen zich vanuit de wand meerdere, fijne longblaasjes, de alveoli. Deze alveoli hebben een dunne wand en zijn omgeven door een netwerk van fijne haarvaatjes. Rond 34 weken zwangerschap zijn de longen grotendeels gevormd, maar de verdere ontwikkeling, zoals het vergroten van het aantal alveoli en de rijping van het longweefsel, gaat nog lang door. In de kindertijd groeien zowel het aantal als de grootte van de alveoli en de haarvaatjes.
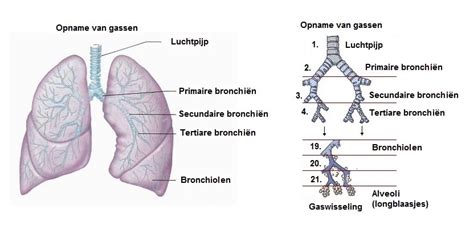
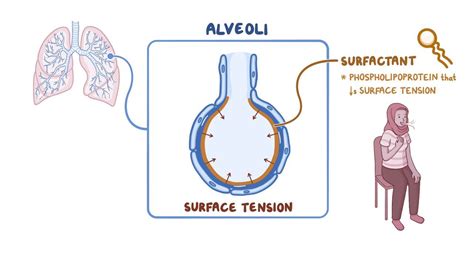
Vanaf 32 weken zwangerschap wordt er steeds meer surfactant aangemaakt. Dit vloeibare mengsel van eiwitten en vetten wordt geproduceerd door gespecialiseerde cellen in de longblaasjes. Surfactant hecht zich aan het oppervlak van de alveoli en verlaagt de oppervlaktespanning. Direct na de geboorte, wanneer de baby begint te ademen, ontplooien de longblaasjes zich en verspreidt het surfactant zich. Dit zorgt ervoor dat de oppervlaktespanning in de longblaasjes afneemt, waardoor ze open blijven staan en niet inklappen na het uitademen. Hierdoor ontstaat een groot longoppervlak, essentieel voor de gasuitwisseling: het opnemen van zuurstof en het afgeven van kooldioxide. Wanneer de longblaasjes goed ontplooid zijn, is de wand erg dun, wat een efficiënte gasuitwisseling bevordert.
In de laatste drie maanden van de zwangerschap ontwikkelen zich de foetale ademhalingsbewegingen. Na de geboorte moeten de longen zich ontplooien en open blijven staan na het uitademen om gasuitwisseling mogelijk te maken. De bloedsomloop door de longen neemt dan aanzienlijk toe, wat leidt tot de definitieve bloedsomloop. Bij te vroeg geboren baby's vergen deze taken en veranderingen aanzienlijk meer inspanning. Vanwege de nog volop in ontwikkeling zijnde en onrijpe longen kunnen er problemen ontstaan.
Respiratoir Distress Syndroom (RDS) bij Prematuren
Het Respiratoir Distress Syndroom (RDS), ook wel hyaliene-membranenziekte genoemd, komt vaker voor bij premature baby's door onrijpe longen. De belangrijkste oorzaak is een tekort aan surfactant. Zonder voldoende surfactant is ademhalen zeer inspannend, wat kan leiden tot een onvoldoende zuurstofopname en een ophoping van koolzuur in het bloed. De kans op RDS is groter naarmate de zwangerschapsduur korter is. Bij prematuren met RDS is de hoeveelheid en de kwaliteit van het aangemaakte surfactant vaak onvoldoende.
Na de geboorte moet een pasgeborene zelfstandig ademen om zuurstof binnen te krijgen. De eerste ademhaling en het huilen helpen de longen zich te ontplooien en het resterende vruchtwater uit de longen te verdrijven door de hogere luchtdruk. Surfactant is hierbij cruciaal om de kleine longblaasjes (alveoli) open te houden na het uitademen, door de oppervlaktespanning aan de binnenzijde te verlagen. Dit maakt gasuitwisseling mogelijk: zuurstof uit de ingeademde lucht passeert de dunne wand van de alveoli naar het bloed, terwijl kooldioxide vanuit het bloed door de wand van de alveoli naar de longen wordt afgegeven om te worden uitgeademd.
Bij RDS, dat kan ontstaan als de longblaasjes nog in ontwikkeling zijn, blijven de alveoli na uitademing niet openstaan. Ze klappen dicht, waardoor er geen lucht meer in kan, wat resulteert in een tekort aan zuurstof en een slechte afvoer van kooldioxide. Om dit te compenseren, gaat de baby dieper en sneller ademhalen, wat veel energie kost. Ondanks deze inspanningen blijft het voor een prematuur extreem moeilijk om de dichtgeklapte longblaasjes open te krijgen, wat kan leiden tot uitputting. Gasuitwisseling wordt verder bemoeilijkt door mogelijke ontsteking en vochtophoping in het longweefsel, veroorzaakt door de overbelasting.
Behandeling van RDS
Na de geboorte kan de ademhaling van een prematuur met RDS ondersteund worden door middel van positieve luchtdruk. Dit zorgt ervoor dat er voldoende positieve druk in de luchtwegen en longen blijft na het uitademen, waardoor de alveoli open blijven staan. Deze luchtdruk kan via de neus, hoge luchtwegen of luchtpijp worden toegediend. Daarnaast kan surfactant direct worden toegediend via de luchtpijp, wat de ontplooiing en openhouding van de alveoli bevordert. Om een tekort aan zuurstof in het bloed (lage saturatie) te voorkomen, kan ook extra zuurstof worden gegeven. Medicatie zoals coffeïne kan worden ingezet om de eigen ademhaling op gang te houden.
Complicaties en Lange Termijn Gevolgen
De behandeling van RDS en de prematuriteit zelf kunnen leiden tot verdere complicaties. Een voorbeeld hiervan is bronchopulmonale dysplasie (BPD), een chronische longaandoening die kan ontstaan door de combinatie van vroeggeboorte, beademing en soms infecties. Baby's die extreem prematuur geboren zijn (vóór 28 weken zwangerschap) hebben een verhoogd risico op BPD en hebben vaak langdurige beademing en zuurstoftherapie nodig. De diagnose BPD wordt gesteld als een baby bij een zwangerschapsleeftijd van 36 weken nog steeds zuurstof nodig heeft.
Schade aan het longweefsel kan ontstaan doordat de nog niet volledig ontwikkelde longen wel hun werk moeten doen. Beschadigd longweefsel bemoeilijkt de gasuitwisseling, wat leidt tot snellere en diepere ademhaling, meer energieverbruik en een verhoogde vatbaarheid voor luchtweginfecties. Schommelingen in de zuurstof- en kooldioxidegehaltes in het bloed kunnen schade veroorzaken aan organen zoals de darmen en de hersenen. Ook de medische behandelingen, zoals beademing, kunnen leiden tot schade aan het weefsel in de neus, luchtpijp en longen, met het risico op infecties.
De ontwikkeling van BPD hangt af van factoren zoals de mate van onrijpheid van de longen en regulatiesystemen, een tekort aan werkend surfactant en ontsteking. Het kan weken tot maanden duren voordat baby's zonder extra zuurstof en ademhalingsondersteuning kunnen. De diagnose BPD wordt gesteld als een baby bij een zwangerschapsleeftijd van 36 weken nog zuurstof nodig heeft.
Apneu en Bradycardie bij Prematuren
Een apneu is een adempauze waarbij er gedurende langere tijd geen nieuwe lucht de longen binnenkomt. Bij prematuren komt dit vaak voor doordat het regulatiesysteem dat de ademhaling aanstuurt nog onrijp is. Hierdoor stoppen de ademhalingsbewegingen tijdelijk, wat de luchtstroom onderbreekt. Een verstopping in de luchtweg kan ook een apneu veroorzaken, hoewel de ademhalingsbewegingen dan wel plaatsvinden. Korte adempauzes zijn normaal, maar langdurige pauzes zijn problematisch. Ze leiden tot een tekort aan zuurstof en een overschot aan kooldioxide in het bloed, wat de zuurstofsaturatie doet dalen. Ook de hartslag kan vertragen, wat leidt tot een bradycardie (brady). Hoe korter de zwangerschapsduur, hoe vaker apneus en bradycardiën voorkomen. Naarmate de prematuur rijpt, wordt de ademhaling stabieler. Langdurige of frequente apneus en bradycardiën kunnen levensbedreigend zijn en leiden tot zuurstoftekort, overschot aan kooldioxide en een te lage hartslag, wat reanimatie kan vereisen.
Zuurstofsaturatie: Wat is het en waarom is het belangrijk?
Saturatie verwijst naar de hoeveelheid zuurstof in het bloed, essentieel voor het voorzien van organen van zuurstof. Een te lage saturatie kan leiden tot ongemak bij de baby en gezondheidsschade. In de baarmoeder is de saturatie van de baby ongeveer 50%; na de geboorte stijgt dit geleidelijk naar ongeveer 90%. Bij een te lage saturatie wordt de zuurstoftoevoer verhoogd, maar dit gebeurt langzaam om schade te voorkomen.
De zuurstofsaturatie wordt gemeten met een saturatiemeter, die via een infrarood lampje aan de voet of hand het zuurstofgehalte in het bloed bepaalt. De normale saturatiegrenzen zijn afhankelijk van de zwangerschapsduur, leeftijd en de specifieke situatie van de baby. Te vroeg geboren baby's kunnen soms tot wel 100 keer per minuut ademen, wat kan duiden op problemen zoals wet lung, RDS, meconiumaspiratiesyndroom (MAS) of een pneumothorax.
Medische Hulpmiddelen en Behandelingen
Voor premature baby's zijn diverse medische hulpmiddelen en behandelingen beschikbaar om hen te ondersteunen:
- Neusbril/snor: Via een slangetje met twee sprietjes wordt een kleine hoeveelheid verwarmde en bevochtigde lucht, eventueel met extra zuurstof, in de neus geblazen.
- High Flow: Een geavanceerdere variant van de neusbril/snor, waarbij een hogere stroom verwarmde en bevochtigde lucht wordt toegediend.
- CPAP (Continuous Positive Airway Pressure): Via een neuskapje of tubings wordt door middel van ingeblazen lucht druk uitgeoefend op de bovenste luchtwegen en longen, wat de zelfstandige ademhaling vergemakkelijkt. Eventueel kan extra zuurstof worden toegevoegd.
- NIPPV (Nasal Intermittent Positive Pressure Ventilation): Een intensievere vorm van CPAP die naast drukondersteuning ook het ademhalingsritme van de baby ondersteunt met extra ademteugen.
- Beademing: In ernstige gevallen kan een beademingsmachine de ademhaling volledig overnemen via een beademingsbuisje (tube) in de luchtpijp.
- Hoogfrequente Oscillatie Beademing (HFO): Een gespecialiseerde beademingsvorm waarbij zeer hoge frequenties (600/min) met kleine luchtvolumes worden toegepast, wat resulteert in een continue trilling van de borstkas.
Naast ademhalingsondersteuning zijn er ook andere belangrijke aspecten van zorg voor premature baby's:
Voeding en Groei
De darmen van pasgeboren baby's zijn vaak nog onrijp en kunnen voeding soms moeilijk verdragen. Bij te vroeg geboren baby's wordt de voeding langzaam opgehoogd. Omdat drinken veel energie kost en het slikproces nog onrijp is, kunnen voedingsproblemen optreden. Sommige baby's ontvangen tijdelijk voeding via een neusmaagsonde of direct in het bloed via een infuus. Goede groei is cruciaal in de eerste periode.
Temperatuurregulatie
Premature baby's hebben vaak moeite om hun lichaamstemperatuur op peil te houden. Daarom worden zij in een couveuse geplaatst, een afgesloten 'kamertje' van plexiglas dat de warme baarmoeder nabootst. Hierin kunnen temperatuur en luchtvochtigheid nauwkeurig worden gereguleerd. Baby's die minder intensive warmteondersteuning nodig hebben, kunnen in een warmtebedje of een gewoon wiegje met kruiken verblijven.
Te laag suikergehalte (Hypoglykemie)
Premature baby's hebben minder reserves dan voldragen baby's, wat de kans op een te laag suikergehalte (glucose) in het bloed vergroot. Langdurige hypoglykemie kan schadelijk zijn voor de ontwikkeling. De glucosewaarde wordt na de geboorte gemonitord en bij een te lage waarde wordt extra voeding of glucose via een infuus toegediend. Vaak wordt preventief extra voeding gegeven.
Verminderde Afweer
Het immuunsysteem van een premature baby is nog onrijp, waardoor zij vatbaarder zijn voor infecties. Strikte hygiënemaatregelen op de neonatologieafdeling zijn daarom van groot belang. Bij verdenking op een infectie worden antibiotica via een infuus toegediend.
Behandeling met Dexamethason en Vitamine A
In sommige gevallen kan dexamethason, een bijnierschorshormoon (corticosteroïd), worden voorgeschreven om ontstekingen te remmen en de longontwikkeling te bevorderen, met name bij baby's met een verhoogd risico op longschade. Hoewel dexamethason gunstige effecten kan hebben, is er ook een kans op minder goede hersenontwikkeling bij sommige baby's. Vitamine A is essentieel voor diverse lichaamsfuncties, waaronder de ontwikkeling van longweefsel, en wordt ook toegediend aan premature baby's om de groei en rijping van de longen te ondersteunen.

Monitoring en Technologie
Op de Neonatale Intensive Care Unit (NICU) worden belangrijke lichaamsfuncties continu gemonitord met behulp van plakkers op de borst, buik en het hoofd. Deze meten onder andere ademhaling, hartslag, bloeddruk, zuurstofgehalte en hersenactiviteit. Geavanceerde technologieën zoals Near-InfraRed Spectroscopy (NIRS) worden ingezet om het zuurstofgehalte in de hersenen en darmen non-invasief te meten. Deze informatie stelt artsen in staat om tijdig in te grijpen bij zuurstoftekorten die hersen- of darmschade kunnen veroorzaken.
Er zijn ook algoritmes ontwikkeld om de toediening van zuurstof te automatiseren. Onderzoek heeft aangetoond dat automatische zuurstoftitratie, zoals met de OxyGenie controller, effectiever kan zijn in het bewaken van de zuurstofsaturatie binnen de gestelde grenzen in vergelijking met oudere systemen of handmatige instelling door verpleegkundigen. Dit kan leiden tot minder hypoxie (zuurstoftekort), hyperoxie (zuurstofoverschot) en een verminderde werkdruk voor het personeel. Hoewel de voordelen van automatische zuurstoftitratie op lange termijn nog verder onderzocht worden, tonen studies veelbelovende resultaten, waaronder een kortere beademingsperiode en minder prematurenretinopathie (een oogafwijking die mede door zuurstoftoediening wordt veroorzaakt).
Kangaroo Care en Thuiszorg
Kangaroo care, waarbij de baby huid-op-huid tegen de blote borst van de ouder wordt gehouden, is een belangrijke manier om lichamelijk contact te bevorderen. Dit contact is rustgevend voor de baby, bevordert de binding en verlaagt stress. Na ontslag uit het ziekenhuis kunnen ouders begeleid worden door thuiszorgprogramma's zoals BabyThuis, een digitale tool die ouders helpt de groei en ontwikkeling van hun baby te monitoren, met ondersteuning van zorgprofessionals op afstand.
Wanneer naar huis?
Een premature baby mag naar huis wanneer hij zichzelf goed op temperatuur kan houden, zelfstandig drinkt, goed groeit en geen complicaties meer heeft. Na ontslag volgt vaak poliklinische controle en eventueel begeleiding door fysiotherapeuten en psychologen om de verdere ontwikkeling te ondersteunen.
Gevolgen op Lange Termijn
De langetermijngevolgen van vroeggeboorte variëren sterk per kind en zijn afhankelijk van factoren zoals de zwangerschapsduur bij geboorte en eventuele medische problemen in de neonatale periode. Sommige prematuren lopen op latere leeftijd tegen gezondheids- of ontwikkelingsproblemen aan, terwijl anderen zich volledig normaal ontwikkelen. Speciale nazorgprogramma's, zoals het TOP-programma (Transmurale Ontwikkelingsondersteuning voor Prematuren), bieden thuis begeleiding om potentiële ontwikkelingsproblemen te voorkomen.