Een miskraam, ook wel spontane abortus genoemd, is het verlies van een vrucht in de eerste periode van de zwangerschap. Dit gebeurt wanneer de zwangerschap misloopt in de eerste drie maanden. Van alle zwangerschappen eindigt meer dan 10% in een miskraam. In veel gevallen is er al vroeg in de zwangerschap iets misgegaan, vaak door een aanlegstoornis van de vrucht, zoals een chromosoomafwijking. Gelukkig is de kans niet extra groot dat een volgende zwangerschap ook weer in een miskraam eindigt, maar het is begrijpelijk dat er extra ongerustheid kan zijn.
Soms wordt een miskraam vermoed door bloedverlies en buikpijn, maar het kan ook pas ontdekt worden bij een echo wanneer er geen hartslag meer te zien is. Bij bloedverlies in de eerste maanden ontstaat vaak direct de angst voor een miskraam. Gelukkig loopt het niet altijd zo'n vaart. In meer dan de helft van de zwangerschappen komt pijnloos bloedverlies voor. Dit kan bijvoorbeeld een innestelingsbloeding zijn, wanneer het bevruchte eitje zich in de baarmoederwand nestelt. Ook kan de buitenkant van de baarmoedermond soms een beetje bloeden, soms na geslachtsgemeenschap, maar vaak ook zonder duidelijke reden. Dit bloedverlies is meestal gering en gaat niet gepaard met buikpijn.
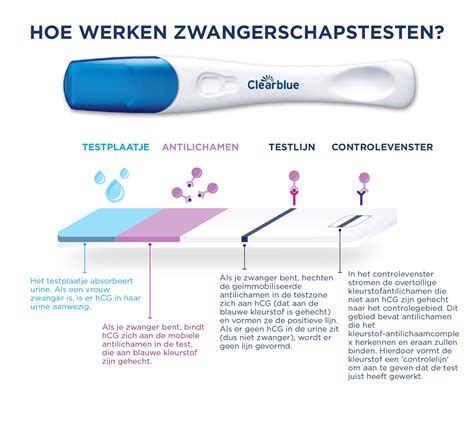
Wanneer medische hulp zoeken bij bloedverlies?
Het is altijd goed om te bellen bij bloedverlies tijdens de zwangerschap. Afhankelijk van de zwangerschapsduur en de hoeveelheid bloedverlies wordt bepaald wat er moet gebeuren. Bij veel bloedverlies, meer dan een normale menstruatie, is directe controle noodzakelijk. Soms is zelfs een verwijzing naar het ziekenhuis nodig voor verdere behandeling. Bij weinig bloedverlies zal meestal een echo worden gepland om te zien of de zwangerschap nog intact is. Dit heeft pas zin vanaf ongeveer 6 weken zwangerschap, omdat de vrucht anders nog te klein kan zijn om te beoordelen. Vóór de 8e week wordt doorgaans een inwendige echo gemaakt; daarna kan dit eventueel ook uitwendig.
Als de echo geen afwijkingen laat zien, wordt rustig afgewacht. Dit geeft nog geen volledige zekerheid, maar het bloedverlies neemt meestal binnen een week af. Het is mogelijk dat de afscheiding daarna nog enige tijd wat meer is en bruin van kleur door oud bloed.
Het verloop van een miskraam
Een miskraam kan op verschillende manieren verlopen. Vaak begint het met wat bloedverlies, dat geleidelijk toeneemt. Dit kan gepaard gaan met krampen die lijken op hevige menstruatiepijn, soms in golven. De baarmoeder trekt samen om de inhoud uit te drijven. Het bloedverlies kan variëren van een normale menstruatie tot een zeer hevige menstruatie, en er kunnen bloedstolseltjes of stukjes weefsel meegekomen zijn. Het is goed om dit te controleren door bijvoorbeeld boven een emmer of po te plassen.
Wanneer de baarmoeder volledig leeg is, neemt de buikpijn en het bloedverlies meestal snel af tot het niveau van een normale menstruatie. Als het bloedverlies niet afzakt, de buikpijn aanhoudt, of opnieuw opkomt na aanvankelijke verbetering, kan er sprake zijn van een incomplete miskraam, waarbij nog weefsel in de baarmoeder achtergebleven is. Dit kan reden zijn voor verdere behandeling.
Mogelijke oorzaken en risicofactoren
In de meeste gevallen is de exacte oorzaak van een miskraam niet bekend. Vaak gaat het om een aanlegstoornis van het vruchtje, zoals een chromosoomafwijking, die meestal niet erfelijk is. Lichamelijke inspanning, vrijen, fietsen of een val veroorzaken geen miskraam. Factoren die de kans op een miskraam kunnen verhogen, zijn:
- Leeftijd: de kans op een miskraam stijgt met de leeftijd.
- Roken: roken verhoogt de kans op een miskraam.
- Eerdere miskramen: na twee of meer miskramen kan verder onderzoek worden overwogen.
Het is belangrijk te weten dat u een miskraam niet zelf kunt veroorzaken.
Diagnose en controle
Bij twijfel over een miskraam, zeker bij bloedverlies of buikpijn, is het raadzaam om contact op te nemen met de verloskundige of arts. Een echo-onderzoek kan helpen om de situatie te beoordelen. Vanaf 6 weken zwangerschap kan op een echo de hartslag van het vruchtje zichtbaar zijn. Soms is het vruchtje nog te klein om dit te beoordelen, en wordt een vervolgecho gepland. Bij twijfel over de zwangerschapsduur kan een tweede echo na één of twee weken meer zekerheid geven.
Na een miskraam, of na een behandeling zoals een curettage, is het belangrijk om infecties te voorkomen. Gebruik gedurende de eerste twee weken na de miskraam geen tampons, vermijd geslachtsgemeenschap waarbij een penis in de vagina komt, ga niet in bad en vermijd de sauna. Douchen is wel toegestaan.
Behandelingsopties
Er zijn verschillende manieren om met een miskraam om te gaan:
1. Afwachten
In veel gevallen wordt eerst afgewacht of de miskraam vanzelf op gang komt. Dit gebeurt zodra de zwangerschapshormonen voldoende gedaald zijn. Het is medisch niet risicovol om dit enkele weken aan te kijken. Als de miskraam niet vanzelf op gang komt, wordt in overleg bepaald hoe verder te gaan.
2. Medicamenteuze behandeling
Indien nodig kan een miskraam worden opgewekt met medicijnen, zoals Mifegyne en Misoprostol. Mifegyne bereidt de baarmoedermond voor, waarna Misoprostol weeën opwekt om het zwangerschapsweefsel uit te drijven. Dit kan thuis worden gedaan, maar het is raadzaam om niet alleen te zijn tijdens de behandeling.
3. Curettage
Een curettage is een chirurgische ingreep waarbij het resterende zwangerschapsweefsel uit de baarmoeder wordt verwijderd. Dit kan onder plaatselijke verdoving of narcose gebeuren. Hoewel een curettage snel resultaat biedt, zijn er, net als bij elke ingreep, mogelijke complicaties, zoals littekenvorming in de baarmoeder (Asherman-syndroom) die de vruchtbaarheid kan beïnvloeden.
Inzicht in de dilatatie- en curettageprocedure (D&C) (3D-animatie) | D&C-vacuümaspirator
Emotionele verwerking na een miskraam
Een miskraam kan een zeer ingrijpende gebeurtenis zijn die veel emoties oproept, zoals verdriet, boosheid, schuldgevoelens, onzekerheid of rouw. Het is belangrijk om uzelf de tijd te geven om dit te verwerken. Praten over uw gevoelens met uw partner, vrienden, familie, een arts of een psycholoog kan helpen. Ook het opschrijven van uw ervaringen kan steun bieden. Het kan troostend zijn om contact te zoeken met mensen die hetzelfde hebben meegemaakt.
Na een miskraam staat de baarmoedermond nog een paar dagen open, wat een verhoogd risico op infectie geeft. Daarom wordt geadviseerd om in de eerste twee weken geen tampons te gebruiken, seksuele gemeenschap te vermijden, niet in bad te gaan en de sauna te mijden.
Herstel en volgende zwangerschap
Het lichamelijke herstel na een miskraam verloopt meestal vlot. De menstruatie treedt meestal na vier tot zes weken weer op. Wat betreft een volgende zwangerschap, hoeft u niet per se te wachten tot u weer ongesteld bent geweest, maar wordt vaak wel aangeraden één menstruatiecyclus af te wachten om de cyclus te laten herstellen. Na een miskraam is de kans op een volgende miskraam niet significant verhoogd, tenzij u meerdere miskramen heeft gehad. In dat geval kan verder onderzoek naar mogelijke oorzaken worden overwogen.
Gezond leven, zoals stoppen met roken en een gezond gewicht behouden, kan mogelijk de kans op een nieuwe miskraam verkleinen. Bespreek dit met uw zorgverlener.
Na een miskraam is er vaak een controleafspraak bij de verloskundige, huisarts of gynaecoloog om te kijken hoe het lichamelijk en emotioneel met u gaat. Indien uw bloedgroep Rhesus-negatief is, kan een injectie met anti-D-immunoglobuline nodig zijn om problemen bij een volgende zwangerschap te voorkomen.
Het verwerken van een miskraam is een persoonlijk proces dat tijd vraagt. Neem de tijd die u nodig heeft en zoek steun waar nodig. De meeste vrouwen kunnen na een miskraam weer een gezonde zwangerschap hebben.
tags: #niet #veel #bloedverlies #miskraam