Een miskraam is een zeer ingrijpende gebeurtenis, zeker wanneer deze meerdere keren voorkomt. Het is begrijpelijk dat u hier veel vragen over heeft: wat zijn de oorzaken, wat gebeurt er precies, en kunt u zelf iets doen om een nieuwe miskraam te voorkomen? Deze tekst beoogt antwoord te geven op deze vragen.
Wat is een miskraam?
Een zwangerschap kan eindigen in een miskraam, waarbij het vruchtje vroeg in de zwangerschap (tot 16 weken) wordt afgestoten. Wanneer u twee of meer miskramen heeft gehad, spreken we van herhaalde miskramen. Deze miskramen kunnen direct na elkaar plaatsvinden, maar het is ook mogelijk dat u tussendoor één of meer gezonde kinderen heeft gekregen, of juist na eerdere miskramen een gezond kind baart.
Bij een miskraam stoot het lichaam het vruchtje af. Dit kan vroeg in de zwangerschap gebeuren wanneer het vruchtje niet levensvatbaar was en al vroeg gestopt is met groeien. Soms ontstaat een miskraam later in de zwangerschap, wanneer het vruchtje eerst wel leefde maar later alsnog sterft. Dit kan verschillende oorzaken hebben.
De kans dat het misgaat in een zwangerschap, lijkt wellicht groot, maar de kans dat een volgende zwangerschap succesvol verloopt, is aanzienlijk groter (gemiddeld 65-70%). Een gynaecoloog kan vaak een persoonlijke inschatting maken van de kans op een nieuwe miskraam.
Bij herhaalde miskramen is het proces vergelijkbaar met een enkele miskraam. Vaak ontstaat er al een probleem bij de bevruchting, waarna het vruchtje zich niet goed ontwikkelt en het lichaam het afstoot. De precieze redenen hiervoor zijn echter niet altijd duidelijk. Hoewel er enkele ziektes zijn die herhaalde miskramen kunnen veroorzaken, wordt bij slechts 15-20% van de stellen een specifieke oorzaak gevonden.
Vrouwen tussen de 35 en 40 jaar hebben ongeveer tweemaal zoveel kans op een miskraam. Als er na twee of meer miskramen geen behandelbare oorzaak wordt gevonden, is het moeilijk om een nieuwe miskraam te voorkomen. Er bestaan geen medicijnen die specifiek helpen. Gezond leven is het enige wat u zelf kunt doen om de kans op een nieuwe miskraam te verkleinen.
Een miskraam is ingrijpend, en meerdere miskramen meemaken is extra zwaar. Verdriet, schuldgevoel, ongeloof, boosheid en leegte zijn normale reacties. Veel vrouwen voelen zich ook alleen, mede doordat een miskraam vaak plaatsvindt voordat de zwangerschap met de omgeving is gedeeld. Het is echter essentieel om over uw verlies te praten met vrienden, familie of lotgenoten. Ook boeken kunnen ondersteuning bieden bij de verwerking.
Bij twee of meer miskramen kan onderzoek naar de oorzaak worden gedaan. Dit kan extra spanning met zich meebrengen, vooral omdat in de meeste gevallen (75-80%) geen oorzaak wordt gevonden, wat teleurstellend kan zijn. Zelfs wanneer er wel een oorzaak wordt gevonden, kan dit stressvol zijn, omdat het wijst op een onderliggende ziekte of aandoening die de kans op een volgende miskraam vergroot.
Het is belangrijk om uw gevoelens te bespreken met uw arts, partner of naasten, en uw vragen te stellen. Hoewel herhaalde miskramen zwaar en verdrietig zijn, is er in de meeste gevallen hoop op een volgende succesvolle zwangerschap.
Mogelijke oorzaken van herhaalde miskramen
Er zijn diverse factoren die een rol kunnen spelen bij herhaalde miskramen:
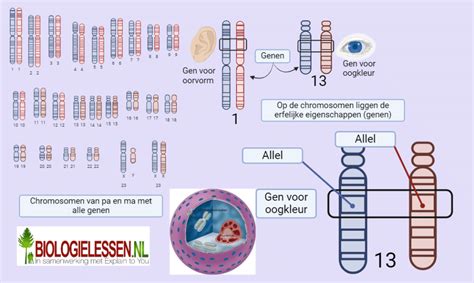
Chromosoomafwijkingen
Een chromosoomafwijking is een afwijking in de genen, het erfelijke materiaal dat wordt doorgegeven aan een kind. Soms zit er een foutje in de genen, wat kan leiden tot problemen bij de ontwikkeling van het vruchtje en daardoor een miskraam kan veroorzaken. Onderzoek naar chromosoomafwijkingen bij u en uw partner kan uitwijzen of dit de oorzaak is. Dit onderzoek duurt enige tijd en wordt alleen uitgevoerd als het nuttig wordt geacht. Het kan raadzaam zijn om de uitslag van dit onderzoek af te wachten alvorens opnieuw zwanger te proberen te worden. Een chromosoomafwijking kan niet worden genezen. Indien een afwijking wordt vastgesteld, kan de gynaecoloog u doorverwijzen naar een klinisch geneticus. Mogelijkheden zoals in vitro fertilisatie (IVF), waarbij de bevruchting buiten het lichaam plaatsvindt en het embryo eerst wordt onderzocht op gezondheid, kunnen dan worden overwogen.
Antifosfolipide syndroom (APS)
Het antifosfolipide syndroom (APS) is een auto-immuunziekte waarbij het lichaam verkeerde antistoffen aanmaakt, de zogenaamde antifosfolipiden. Deze antistoffen maken het bloed stroperiger, wat kan leiden tot bloedklonters of stolsels (trombose). Trombose in de placenta kan de groei van de vrucht belemmeren en een miskraam veroorzaken. Onderzoek naar APS gebeurt via bloedonderzoek, waarbij de hoeveelheid antifosfolipiden antistoffen wordt gemeten. Dit onderzoek wordt pas minimaal 10 weken na een miskraam uitgevoerd, omdat de uitslag daarvoor niet betrouwbaar is. Indien de waarden te hoog zijn, wordt na 12 weken een tweede onderzoek gedaan. Behandeling met bloedverdunners kan het risico op trombose en daarmee op een miskraam verkleinen.
Verhoogd homocysteïnegehalte
Homocysteïne is een aminozuur dat belangrijk is voor de stofwisseling. Een te hoge concentratie in het bloed wordt geassocieerd met een verhoogd risico op miskramen. Bloedonderzoek kan de hoeveelheid homocysteïne meten. Inname van vitamine B6, B12 en foliumzuur kan helpen de homocysteïnegehaltes te verlagen en mogelijk de kans op een volgende miskraam te verkleinen.
Stollingsafwijkingen in de familie
Sommige families hebben een verhoogde aanleg voor stollingsafwijkingen, waarbij het bloed sneller stolt dan normaal. Dit kan leiden tot bloedpropjes of stolsels die bloedvaten kunnen verstoppen (trombose). Als een bloedstolsel de placenta bereikt, kan dit een miskraam veroorzaken. Bloedonderzoek kan uitwijzen of er sprake is van een stollingsafwijking, vooral als er in de familie vaker trombose, embolie of beroertes voorkomt. Hoewel er nog geen wetenschappelijk bewezen behandeling is, wordt onderzocht of bloedverdunners de kans op een miskraam kunnen verkleinen.
Afwijkingen aan de baarmoeder
Afwijkingen aan de baarmoeder, zoals een afwijkende vorm of afwijkingen aan de baarmoederholte, kunnen mogelijk een verhoogde kans op een miskraam geven. Dit kan aangeboren zijn (bijvoorbeeld een dubbele baarmoeder of een tussenschot) of later ontstaan (bijvoorbeeld door vleesbomen of verklevingen). Het kan zijn dat de placenta zich hierdoor niet goed kan innestelen. Onderzoek middels echo of hysteroscopie kan informatie geven, maar biedt geen zekerheid over de oorzaak van herhaalde miskramen. Het kan echter wel bijdragen aan wetenschappelijk onderzoek.
Onderzoek en diagnostiek
Binnen het Vruchtbaarheidscentrum kan onderzoek worden verricht naar de mogelijke oorzaken van herhaalde miskramen. Dit kan al na twee miskramen worden voorgesteld en bestaat doorgaans uit bloedonderzoek en echoscopisch onderzoek van de baarmoeder en eierstokken. Het is belangrijk om te beseffen dat bij de meeste vrouwen (ongeveer 85%) geen (behandelbare) oorzaak wordt gevonden.
De CRP-waarde, of C-reactief proteïne, is een eiwit dat het lichaam aanmaakt als reactie op een ontsteking. Een verhoogde CRP-waarde wijst op een actief ontstekingsproces. De HS-CRP-test (High Sensitive CRP) is een gevoeligere variant die ook laaggradige, chronische ontstekingen kan detecteren. Een verhoogde HS-CRP-waarde kan duiden op een verhoogd risico op hart- en vaatziekten, maar wordt niet direct geassocieerd met de oorzaken van miskramen in de context van deze tekst. De focus ligt hier op oorzaken die specifiek gerelateerd zijn aan herhaalde miskramen.
Wat kunt u zelf doen?
Helaas zijn er weinig mogelijkheden om een nieuwe miskraam te voorkomen, aangezien bij de meeste vrouwen geen specifieke oorzaak wordt gevonden. Het advies is om zo gezond mogelijk te leven: gevarieerd eten, niet overmatig drinken, niet roken en geen medicijnen innemen zonder overleg. Het dagelijks innemen van een tablet foliumzuur (0,4 of 0,5 mg) wordt geadviseerd voor vrouwen die zwanger willen worden. Foliumzuur vermindert met name de kans op een kind met een open rug, en niet zozeer de kans op een miskraam zelf.
Emotionele aspecten en ondersteuning
Een miskraam, en zeker herhaalde miskramen, is een emotioneel zware periode. Verdriet, schuldgevoel, ongeloof, boosheid en een gevoel van leegte zijn veelvoorkomende reacties. Het is belangrijk om hierover te praten, ook al is de zwangerschap nog niet met de omgeving gedeeld. Steun kan gevonden worden bij vrienden, familie, lotgenotencontacten of gespecialiseerde organisaties.
Organisaties zoals Freya (patiëntenvereniging voor vruchtbaarheidsproblematiek) en Humanitas bieden ondersteuning en lotgenotencontact. Ook zijn er boeken beschikbaar die kunnen helpen bij de verwerking.
Stil lijden na een miskraam | Cassandra Blomberg | TEDxSDMesaCollege
Behandelingsmogelijkheden bij een miskraam
In geval van een miskraam vóór 11 weken en 6 dagen zwangerschapsduur zijn er verschillende behandelingsmogelijkheden:
- Afwachtend beleid: Het lichaam krijgt de tijd om het proces natuurlijk af te wachten.
- Medicamenteus beleid: Medicatie wordt ingebracht om de baarmoeder te laten samentrekken, wat kan leiden tot het uitstoten van het vruchtzakje en weefsel. Dit gaat vaak gepaard met krampachtige pijn en bloedverlies.
- Curettage: Een chirurgische ingreep waarbij de vruchtzak en weefselresten uit de baarmoeder worden verwijderd.
De keuze voor een behandeling wordt besproken met de arts, en de casemanager of gynaecoloog zorgt voor emotionele opvang en verdere uitleg.