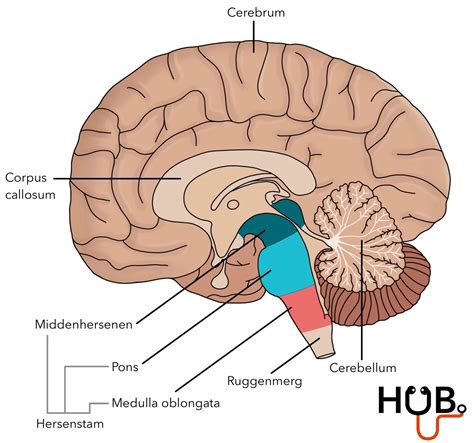
Inleiding tot hersentumoren bij kinderen
Een hersentumor is een aandoening waarbij bepaalde cellen zich in een abnormale hoeveelheid ophopen in de hersenen. Hersentumoren komen niet vaak voor bij kinderen: ongeveer 5 op de 100.000 kinderen per jaar. In België zijn er jaarlijks 50 tot 100 nieuwe gevallen. Na leukemie is het de belangrijkste vorm van kanker bij kinderen. Een hersentumor kan goedaardig of kwaadaardig zijn. Goedaardige tumoren kunnen druk uitoefenen op het brein, terwijl kwaadaardige tumoren meestal sneller groeien. Sommige tumoren zaaien uit naar het ruggenmerg (dropmetastasen) of andere delen van de hersenen. Uitzaaiingen in de hersenen, afkomstig van tumoren elders in het lichaam, zijn er bij kinderen bijna nooit.
Specifieke typen hersentumoren
Atypische Teratoïde/Rhabdoïde Tumor (AT/RT)
Een atypische teratoïde/rhabdoïde tumor (AT/RT) wordt ook wel een WHO graad IV tumor genoemd. De World Health Organisation (WHO) heeft alle hersentumoren ingedeeld volgens een gradering lopend van graad I tot en met graad IV. Graad I zijn de minst kwaadaardige tumoren, graad IV de meest kwaadaardige tumoren. Een atypische teratoïde/rhabdoïde tumor komt met name voor bij jonge kinderen; 95% van de kinderen met een AT/RT is jonger dan 5 jaar.
De oorzaak van een atypische teratoïde/rhabdoïde tumor is niet bekend. Deze tumor ontstaat uit voorlopercellen waaruit normaal hersencellen ontstaan. In de tumorcellen van een AT/RT blijkt vaak een stuk of heel chromosoom 22 te missen. Hoe deze fout ontstaat, is niet bekend. Het missen van een belangrijk stuk van chromosoom 22 zorgt ervoor dat de hersencellen niet meer geremd worden tijdens de celdeling.
Medulloblastoom
Het medulloblastoom is een tumor die behoort tot de groep van de zogenaamde primitieve neuroectodermale tumoren (PNET) en is de meest voorkomende kwaadaardige hersentumor bij kinderen. Een specifieke oorzaak is niet aan te geven, wat geldt voor veel tumoren van het zenuwstelsel. Deze tumor komt alleen voor in de achterste schedelgroeve, waar zich de hersenstam en de kleine hersenen bevinden. De tumor vindt waarschijnlijk zijn oorsprong in het middengedeelte van de kleine hersenen (de zogenaamde vermis) en breidt zich eventueel vandaar uit naar opzij. Hij komt vooral voor bij kinderen en jonge volwassenen.
Een ependymoblastoom is een kwaadaardige tumor die ontstaat uit voorloperzenuwcellen die normaal bij een nog ongeboren baby aanwezig zijn. Een ependymoblastoom is een bepaald type PNET. De term 'primitieve' verwijst naar het ontstaan van deze tumoren uit voorloperzenuwcellen. De WHO heeft alle hersentumoren in vier groepen onderverdeeld: groep 1 tot en met 4. Groep 1 zijn de minst kwaadaardige tumoren en groep 4 de meest kwaadaardige tumoren. Een ependymoblastoom komt met name voor bij zuigelingen en peuters. De oorzaak van een ependymoblastoom is niet bekend. Een ependymoblastoom ontstaat uit voorloperzenuwcellen die zich normaal moeten ontwikkelen tot zenuwcellen. Het is normaal dat cellen zich vermenigvuldigen, maar normaal is er ook een rem die ervoor zorgt dat de cellen zich niet meer gaan vermenigvuldigen. Het ependymoblastoom is een hersentumor die gemakkelijk uitzaait naar de hersenvliezen en zich enorm kan uitbreiden. De meeste ependymoblastomen zitten meestal in de grote hersenen.
Ependymoom
Het ependymoom ontstaat uit het weefsel dat de bekleding van de hersenkamers vormt. Deze tumor kan dan ook in elke hersenholte ontstaan, waarbij frequent de 4e ventrikel (hersenkamer) is aangedaan. Aangezien de ventrikels zich als een kanaaltje voortzetten in het ruggenmerg, kunnen ependymomen ook in het ruggenmerg voorkomen. Het zijn tumoren die vooral voorkomen op de leeftijd van hele jonge kinderen en jonge volwassenen. Het ontstaan is niet duidelijk, maar waarschijnlijk is de neiging om deze tumor te vormen aangeboren. Ependymomen zijn vaak laaggradig (al kunnen ze weer aangroeien), maar er zijn ook kwaadaardige vormen.
Andere zeldzame tumoren
Minder vaak voorkomende gezwellen die zich binnen de schedel kunnen bevinden, zijn onder andere opticusgliomen, craniofaryngeomen, pinealomen en pilocytische astrocytomen. Deze tumoren komen vaak voor bij kinderen en jonge volwassenen. De behandeling en verschijnselen kunnen verschillen op grond van de locatie van de tumor.
- Het opticusglioom ontstaat uit de oogzenuw of het chiasma opticum. Symptomen zijn meestal langzaam optredende verslechtering van het zien.
- Het craniofaryngeoom groeit uit een structuur bij de hypofyse en kan leiden tot slechter zien en hormonale stoornissen.
- Het pinealoom ontstaat in de pijnappelklier en kan leiden tot afsluiting van de verbinding tussen de derde en vierde hersenkamer, met hydrocefalie tot gevolg.
- Het pilocytisch astrocytoom is een goedaardige tumor die meestal in de kleine hersenen groeit en leidt tot verschijnselen van onzeker lopen, duizeligheid en hydrocefalie.
Symptomen van hersentumoren
Wanneer een hersentumor nog klein is, zal deze doorgaans geen klachten veroorzaken. Naarmate de tumor groter wordt, neemt deze meer ruimte in beslag en duwt het omliggende hersenstructuren opzij. De hersenen die aangetast worden, kunnen niet meer goed functioneren, wat leidt tot diverse klachten.
Een hersentumor is een ruimte-innemend proces in de hersenen. De schedel biedt beperkte ruimte, en groei van de tumor leidt tot verhoogde druk in de schedel. Dit kan resulteren in:
- Hoofdpijn, vaak in combinatie met misselijkheid en braken, door trek aan de hersenvliezen.
- Visuele problemen, zoals wazig zien, problemen met kleurperceptie of dubbelzien, door druk op de oogzenuwen.
- Motorische problemen, zoals verlamming van een arm of been, problemen met lopen of het bewaren van het evenwicht, wanneer de tumor de aansturing van bewegingen verstoort.
- Gedragsveranderingen, aangezien de hersenen een belangrijke rol spelen in het gedrag van kinderen.
- Waterhoofd (hydrocefalus), wanneer de tumor druk uitoefent op de vochtholtes in de hersenen, waardoor hersenvocht zich ophoopt en de druk in de schedel verder toeneemt.
- Hormonale stoornissen, indien de tumor zich uitbreidt naar de hormoonklieren, wat kan leiden tot tekorten aan bijvoorbeeld groeihormoon, ADH of schildklierhormoon.
- Uitzaaiingen naar de vliezen rondom het ruggenmerg en naar het ruggenmerg zelf, wat pijnklachten in de rug of ledematen en verlammingen kan veroorzaken.
De klachten ontstaan vaak geleidelijk. Wegens gebrek aan langetermijnresultaten over de impact van radiotherapie tijdens de zwangerschap, geven artsen vaak de voorkeur aan een alternatieve kankerbehandeling zoals chemotherapie. Afwijken van de standaardbehandeling kan echter de slaagkansen beïnvloeden.
Diagnostisch proces
Het diagnostisch proces begint met een anamnese (het verhaal van de patiënt en ouders) en een klinisch onderzoek. Vaak is het moeilijk om een hersengezwel vast te stellen omdat veel vroege symptomen ook voorkomen bij andere, minder ernstige aandoeningen. Hierdoor worden hersentumoren vaak pas in een later stadium ontdekt, wanneer er symptomen optreden die specifiek zijn voor een probleem in de hersenen.
Beeldvormend onderzoek
Bij vage, aanhoudende en onverklaarde symptomen, of bij symptomen die specifiek wijzen op een hersenprobleem, wordt een hersenscan uitgevoerd. Bij voorkeur wordt een MRI-scan (magnetic resonance imaging) gebruikt, omdat deze de hersenen gedetailleerd in beeld brengt met behulp van een magnetisch veld en radiogolven. Als een MRI-scan niet direct beschikbaar is en het onderzoek dringend is (bijvoorbeeld bij plotselinge achteruitgang), wordt een CT-scan (computertomografie) uitgevoerd. Deze is sneller, maar toont de hersenen minder gedetailleerd en maakt gebruik van röntgenstralen.
Vaak wordt contraststof toegediend via een infuus om meer informatie te verkrijgen over de aard van het gezwel. Een hersenscan kan de aanwezigheid van een hersentumor aantonen of uitsluiten, en de relatie met andere hersenstructuren, zoals belangrijke bloedvaten, in beeld brengen. Een hersenscan kan echter meestal niet het specifieke type tumor bepalen of de agressiviteit ervan; daarvoor is doorgaans een biopsie nodig.
Biopsie en pathologisch onderzoek
Om de diagnose met zekerheid te stellen, is onderzoek van het tumorweefsel noodzakelijk. Dit gebeurt door middel van een biopsie, waarbij een klein stukje weefsel uit de tumor wordt weggenomen. Een biopsie in de hersenen wordt uitgevoerd door een neurochirurg onder narcose. De tumor kan via een kleine opening in de schedel (transcranieel) of via de neus (transnasaal of endonasosphenoïdaal) bereikt worden, vaak met behulp van neuronavigatie (stereotaxie) voor precisie.
Het weggenomen weefsel wordt door een patholoog onder de microscoop onderzocht (histopathologisch onderzoek). Hierbij wordt gekeken naar de structuur, vorm, grootte en opbouw van de tumorcellen, evenals de bloedvaten. Soms is een tumorcel niet makkelijk te onderzoeken, waardoor aanvullend genetisch onderzoek (DNA-onderzoek) wordt uitgevoerd om veranderingen in het erfelijk materiaal (genmutaties) te identificeren. Dit moleculaire onderzoek helpt bij het bepalen van het type tumor, het gedrag ervan en de meest geschikte behandeling.
De bepaling van de genetische en moleculaire kenmerken kan 2 tot 3 weken in beslag nemen. Naast het pathologisch onderzoek kan ook onderzoek naar de hoeveelheid specifieke stoffen in het bloed plaatsvinden, bijvoorbeeld om hormonale onevenwichtigheden of functies van organen zoals lever en nieren te beoordelen.
Onderzoek van hersenvocht
Wanneer er op scans geen aanwijzingen zijn voor uitzaaiingen, kan een ruggenprik worden verricht om hersenvocht (liquor cerebrospinalis) af te nemen. Dit vocht, dat rondom de hersenen en het ruggenmerg stroomt, kan in het laboratorium worden onderzocht op de aanwezigheid van kankercellen die niet zichtbaar zijn op een scan. Dit onderzoek is belangrijk om de volledige verspreiding van de tumor te beoordelen en de behandeling hierop aan te passen.
Behandeling van hersentumoren
De behandeling van een hersentumor is multidisciplinair en wordt besproken in een team van specialisten, waaronder kinderneurologen, neurochirurgen, kinderoncologen, radiotherapeuten, oogartsen, kinderendocrinologen en pathologen.
Medicatie en chirurgie
De eerste stap in de behandeling kan bestaan uit het toedienen van vochtafdrijvende medicijnen, zoals dexamethason, om vochtophoping rond de tumor te verminderen en de druk te verlagen.
De belangrijkste behandeling is vaak een operatie, waarbij geprobeerd wordt de tumor zo volledig mogelijk te verwijderen zonder al te veel gezond hersenweefsel te beschadigen. De mate van verwijdering hangt af van de grootte en de vergroeiing van de tumor met omliggende structuren. Het is niet altijd mogelijk de tumor volledig te verwijderen.
Kort na de operatie wordt een nieuwe MRI-scan gemaakt om het resultaat te evalueren. Als er een tumorrest achterblijft, kan aanvullende behandeling nodig zijn.
Radiotherapie en chemotherapie
Afhankelijk van het type tumor, de leeftijd van het kind en de mate van verwijdering, kan radiotherapie (bestraling) en/of chemotherapie worden toegepast.
Radiotherapie wordt toegediend via een bestralingsapparaat gedurende een bepaalde periode. De frequentie en dosis worden bepaald door de radiotherapeut. Kinderen met een hoog risico op terugkeer van de tumor kunnen naast radiotherapie ook chemotherapie krijgen via een infuus. Vaak wordt een combinatie van chemotherapeutische middelen zoals vincristine, cisplatina, carboplatine of etoposide gebruikt.
Soms wordt chemotherapie gecombineerd met een stamceltransplantatie, of wordt chemotherapie direct in het hersenvocht toegediend.
Behandeling van hydrocefalus
Indien er sprake is van hydrocefalus (waterhoofd), kan een drain worden geplaatst. Dit is een slangetje dat overtollig hersenvocht afvoert naar de buikholte, waardoor de druk in de schedel wordt verminderd.
Behandeling tijdens zwangerschap
Een belangrijke recente ontwikkeling is de studie van UZ Leuven, die aantoont dat kankerbestraling tijdens de zwangerschap veilig is voor het ongeboren kind, mits bepaalde veiligheidsdrempels niet worden overschreden. Dit biedt geruststelling voor zwangere moeders die kanker hebben en gebaat zouden zijn met bestraling. Vóór deze studie kozen artsen vaak voor alternatieve behandelingen zoals chemotherapie, die ook veilig is gebleken voor de foetus.
Hersentumoren bij kinderen – Veelgestelde vragen
Prognose en nazorg
De prognose van kinderen met een atypische teratoïde/rhabdoïde tumor is somber; ongeveer twee van de tien kinderen is twee jaar na de diagnose nog in leven. Kinderen die ouder zijn dan drie jaar op het moment van diagnose hebben een betere prognose. Bij andere tumortypen kan de prognose variëren, afhankelijk van factoren zoals leeftijd, tumorgrootte, locatie, agressiviteit en reactie op behandeling.
Na de behandeling blijven kinderen onder regelmatige controle om te monitoren of de tumor terugkomt. Zelfs na genezing kunnen er blijvende gevolgen zijn van de tumor en de behandeling:
- Leerproblemen, aandacht-, concentratie- en geheugenstoornissen komen vaak voor als gevolg van operaties en bestraling op de hersenen. Soms is speciaal onderwijs nodig.
- Hormonale tekorten die levenslange medicatie vereisen.
- Overgewicht en groeiproblemen.
- Zicht- en gehoorproblemen.
Het omgaan met kinderkanker en de behandeling is een zware belasting voor het kind en de familie. Ondersteuning door maatschappelijk werk, psychologen of oncologieverpleegkundigen is essentieel. Zij bieden begeleiding bij het verwerken van de ervaringen en de gevolgen ervan.
In zeldzame gevallen, wanneer er in alle lichaamscellen een fout op chromosoom 22 aanwezig is, hebben broers en zussen een verhoogde kans om ook een atypische teratoïde/rhabdoïde tumor te krijgen. Dit is echter slechts bij een klein deel van de kinderen het geval.