De groei van een ongeboren baby wordt nauwlettend gevolgd om er zeker van te zijn dat de baby zich optimaal ontwikkelt. Wanneer een baby in de buik mogelijk kleiner is dan gemiddeld, worden specifieke onderzoeken ingezet om dit te beoordelen. Een groei-echo is hierbij een essentieel hulpmiddel. Tijdens deze echo worden de belangrijkste lichaamsmaten van de baby gemeten, waaronder het hoofd, de buikomvang en het bovenbeen. Deze metingen helpen om een inschatting te maken van het gewicht van de baby.
Het is belangrijk te beseffen dat een echo geen weegschaal is; het geeft een schatting van het gewicht die tot 10% kan afwijken van het werkelijke gewicht. Een geschat gewicht van 2000 gram betekent bijvoorbeeld dat het werkelijke gewicht waarschijnlijk tussen de 1800 en 2200 gram ligt.
De p-waarde: Een maat voor groei
Bij een groei-echo wordt ook de p-waarde van het gewicht berekend. Deze waarde geeft aan hoe de groei van de ongeboren baby zich verhoudt tot die van een gemiddelde baby bij dezelfde zwangerschapsduur. Een p50-waarde betekent een gemiddelde groei, terwijl lagere waarden (zoals p10 of p2.3) aangeven dat de baby kleiner is dan gemiddeld.
Om de groei van de baby accuraat te volgen, worden meerdere metingen verricht. Echter, vanwege de mogelijke afwijking van 10% in de echo-schatting, is het niet zinvol om deze metingen te kort op elkaar te plannen. Een te snelle opeenvolging van echo's kan een verkeerd beeld geven van de groei. Stel dat een baby in werkelijkheid 200 gram groeit in een bepaalde periode, maar de schattingen bij twee opeenvolgende echo's (één te hoog, één te laag) dit niet weerspiegelen, kan het lijken alsof de baby niet groeit, terwijl dit niet het geval is.
Het onderscheid tussen een baby die vanaf het begin kleiner is (bijvoorbeeld altijd rond p10 groeit) en een baby die van een gemiddelde groei plotseling naar een lagere groei overgaat, is cruciaal. In het laatste geval kan er sprake zijn van onvoldoende groei.

Mogelijke oorzaken van een kleine baby
Als een ongeboren baby bij een groei-echo kleiner lijkt dan verwacht voor de zwangerschapsduur, kunnen hier verschillende oorzaken aan ten grondslag liggen.
Aangeboren afwijkingen
Wanneer een baby al vóór de 32 weken zwangerschap kleiner is dan p2.3, kan dit wijzen op een aangeboren chromosomale afwijking. Een gespecialiseerde echo, de Gespecialiseerde Ultrageluid Onderzoek (GUO), kan hier meer duidelijkheid over verschaffen. Zelfs na een gedetailleerde 20-weken-echo kan een GUO worden uitgevoerd. Gelukkig is er bij veel van deze kleinere baby's geen sprake van een aangeboren afwijking, wat direct geruststelling kan bieden.
Genetische aanleg
Het is ook mogelijk dat de baby simpelweg klein is van aanleg, net zoals mensen van nature verschillen in lengte. Dit is niet abnormaal en brengt geen verhoogd risico op een slechte uitkomst van de zwangerschap met zich mee. Om te bepalen of een baby kleiner is van aanleg, maar wel consistent doorgroeit op zijn eigen groeicurve, zijn minimaal twee echo's nodig. Blijft de baby consistent op een lagere p-waarde groeien, dan is de kans groot dat dit de natuurlijke aanleg is.
Onvoldoende voedingsstoffen
Soms krijgt een ongeboren baby te weinig voedingsstoffen binnen, wat de groei kan belemmeren. Dit kan diverse redenen hebben:
- Onvoldoende voeding bij de moeder: Hoewel dit in Nederland niet vaak voorkomt, kan een tekort aan voedingsstoffen bij de moeder invloed hebben op de baby.
- Roken tijdens de zwangerschap: Nicotine vernauwt de bloedvaten en kan de toevoer van voedingsstoffen naar de baby verminderen. Stoppen met roken wordt sterk aangeraden en hulp hierbij is volledig vergoed. Er zijn verschillende mogelijkheden voor ondersteuning, zoals via de huisarts, verloskundige, gynaecoloog of via telefonische hulp.
- Niet goed functionerende placenta: De placenta (moederkoek) speelt een cruciale rol in de voeding en zuurstoftoevoer naar de baby. Wanneer de placenta niet optimaal functioneert, kan de baby onvoldoende voedingsstoffen ontvangen en daardoor minder goed groeien. Dit is een veelvoorkomende oorzaak.
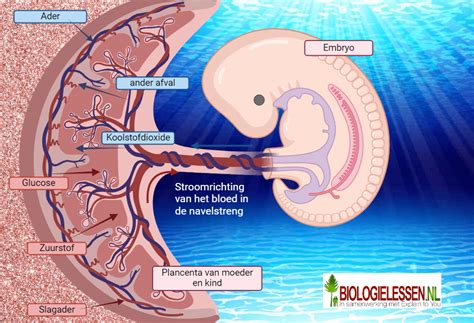
Onderzoek naar placentafunctie en bloedtoevoer
Om te bepalen of een baby te klein is van aanleg of dat de placenta minder goed werkt, worden doorgaans drie echo's gepland binnen een periode van drie weken. Deze onderzoeken omvatten groei- en dopplermetingen.
- Eerste controle: Groei- en dopplermeting.
- Tweede controle: Dopperler meting.
- Derde controle: Groei- en dopplermeting.
Als uit deze onderzoeken blijkt dat de baby klein is van aanleg, maar er geen andere afwijkingen zijn, kunnen de controles weer naar het normale schema terugkeren. In de meeste gevallen kan de bevalling dan thuis met de verloskundige plaatsvinden, tenzij er andere medische redenen zijn voor een ziekenhuisbevalling.
De rol van de placenta en doppleronderzoek
De placenta is essentieel voor de toevoer van voeding en zuurstof naar de baby. Een verminderde werking van de placenta kan leiden tot een vertraagde groei. Soms gaat dit gepaard met een hoge bloeddruk bij de moeder, wat vroeger zwangerschapsvergiftiging werd genoemd (nu pre-eclampsie).
Met een dopplerecho kan de bloedstroom in de bloedvaten van de baby en de placenta worden gecontroleerd. Dit geeft inzicht in hoe goed de placenta functioneert. Rode en blauwe kleuren op de echo visualiseren de bloedstroom. Een goede doppler-meting betekent dat de baby voldoende zuurstof krijgt en er geen verhoogd risico is. Bij twijfel over de werking van de placenta worden wekelijkse doppler-metingen verricht.
Een tekort aan zuurstof wordt vaak pas zichtbaar nadat de doppler-metingen al enige tijd afwijkend zijn, wat aangeeft dat de baby vaak nog een zekere reserve aan zuurstof heeft. Bij twijfel worden extra controles uitgevoerd. In sommige gevallen kan het nodig zijn de bevalling eerder in te leiden om een zuurstoftekort te voorkomen.
Cardiotocogram (CTG): Bewaking van de hartslag
Om de conditie van ongeboren baby's te bewaken, met name wanneer er zorgen zijn over zuurstoftekort, wordt een cardiotocogram (CTG) gebruikt. Dit apparaat meet de hartslag van de baby en de samentrekkingen van de baarmoeder. Zolang het CTG tijdens de zwangerschap normale waarden aangeeft, is de kans op een acuut zuurstoftekort in de komende 24 tot 72 uur klein.
Een afwijkend CTG kan wijzen op een zuurstoftekort, maar dit is niet altijd het geval. Vaak wordt een langer CTG gemaakt of wordt het onderzoek herhaald. Meestal wordt pas ingegrepen als het CTG bij herhaling afwijkend is.
Wanneer is extra bewaking nodig?
Bij een verhoogd risico voor de baby, bijvoorbeeld door afwijkende doppler-metingen, een abnormaal CTG, weinig vruchtwater of verminderde bewegingen van de baby, kan de bewaking intensiever worden, soms zelfs dagelijks. In dergelijke situaties kan opname in het ziekenhuis noodzakelijk zijn.
Adviezen bij risicofactoren:
- Roken: Probeer minder te roken of stop volledig.
- Werk en sport: Pas uw activiteiten aan, maar blijf wel bewegen. Rusten in bed is meestal niet nodig, en zittend werk is geen probleem.
- Beweging van de baby: Houd de bewegingen van uw baby goed in de gaten. Een verminderde beweging kan een teken zijn van een naderend zuurstoftekort. Bij minder leven in de buik dient direct contact opgenomen te worden met de afdeling Verloskunde.
CTG-basisprincipes
Bevalling bij een kleine baby
Als een baby klein is van aanleg, maar er zijn geen tekenen van een minder goed werkende placenta, dan is er geen verhoogd risico en geen reden voor extra controles of een vroegtijdige bevalling.
Wanneer de placenta minder goed werkt, kan dit leiden tot een verminderde zuurstofreserve. De bevalling, die veel van zowel moeder als kind vraagt, kan dan een risico vormen. Een CTG kan helpen om een dreigend zuurstoftekort tijdens de bevalling tijdig te signaleren.
Bij twijfel over het begin van de bevalling of bij frequent optredende harde buiken, kan een extra controle nodig zijn. Hoewel er bij een minder goed werkende placenta een iets groter risico is, is een keizersnede meestal niet direct nodig. Een geboorte vóór 37 weken brengt nadelen met zich mee voor het kind. Een bevalling wordt alleen eerder ingeleid als er een acuut zuurstoftekort wordt verwacht, waarbij de risico's van een vroeggeboorte worden afgewogen tegen het risico van een zuurstoftekort bij langer verblijf in de baarmoeder.
Indicaties voor inleiden of keizersnede
- Baby zeer klein (onder p3) of sterk afwijkende dopplers: Er wordt geadviseerd om bij 37 weken de bevalling in te leiden.
- CTG-afwijkingen: Dit kan leiden tot een eerdere geboorte, soms via een geplande keizersnede.
- Geschat gewicht tussen p3 en p10 en/of vertraagde groei: Er is geen directe reden voor inleiding bij 37 weken. De risico's op complicaties rondom de bevalling zijn vergelijkbaar bij inleiding vanaf 38 weken of afwachten tot 40 weken. Echter, bij inleiding vanaf 38 weken is de kans op een extreem laag geboortegewicht kleiner. In deze gevallen ligt de keuze voor de bevalling bij de vrouw, na overleg met de arts of verloskundige. Bij afwachten wordt de baby tot 40 weken tweemaal per week gecontroleerd met een CTG.
De beslissing over het moment van bevalling wordt altijd genomen na zorgvuldige afweging van de voordelen en risico's, met de vrouw zelf als centrale partij in het besluitvormingsproces.
Onderzoek bij vrouwen met een eerdere keizersnede
Bij vrouwen die eerder een keizersnede hebben ondergaan en een Trial Of Labour (TOL) overwegen, is continue CTG-bewaking essentieel voor de foetale conditie. Aanvullend onderzoek, zoals microbloedonderzoek (MBO), kan worden overwogen om hypoxie (zuurstoftekort) te diagnosticeren.
De voorspellende waarde van een afwijkend CTG voor foetale hypoxie of acidose is beperkt. Vaak is aanvullend MBO nodig om dit betrouwbaar vast te stellen. Als een afwijkend CTG sterk zou voorspellen op uterusruptuur (baarmoederruptuur) tijdens een TOL, zou aanvullend MBO overbodig zijn en alleen maar tot tijdverlies leiden. Dit geldt met name bij een preterminaal CTG, waarbij onmiddellijke interventie (keizersnede) wordt geadviseerd.
De rol van CTG bij uterusruptuur
De vraag is in hoeverre een suboptimaal of abnormaal CTG de kans op een uterusruptuur voorspelt. Hoewel niet definitief vast te stellen, lijkt het onderscheidend vermogen van een afwijkend CTG niet groot. Studies tonen aan dat vrouwen met een uterusruptuur vaker een afwijkend CTG hadden tijdens de bevalling dan vrouwen zonder uterusruptuur na een eerdere keizersnede. Echter, abnormale CTG's kwamen ook veelvuldig voor bij de controlegroep.
De voorspellende waarde van het CTG voor foetale hypoxie is altijd al beperkt geweest, wat de noodzaak van aanvullend onderzoek zoals MBO verklaart. Uterusruptuur is een zeldzame maar ernstige complicatie bij TOL. Er zijn weinig voorspellende signalen dat een uterusruptuur dreigt. De vraag is of CTG-veranderingen alleen voldoende voorspellend zijn om direct een spoedkeizersnede te rechtvaardigen.
Counseling en keuzehulp zijn cruciaal voordat een Trial Of Labour wordt aangegaan. Daarbij worden de factoren die leidden tot de eerdere keizersnede zorgvuldig meegewogen. Een keuzehulp kan hierbij ondersteunen. Zowel een Trial Of Labour als een electieve repeat keizersnede brengen inherente risico's met zich mee.
Achtergrond: Toename van keizersnedes
De afgelopen decennia is er een gestage toename van het aantal bevallingen via keizersnede. De keuze voor de beste bevalling na een eerdere keizersnede wordt besproken tijdens uitgebreide counseling. Vaginale baring na een keizersnede (VBAC) kent een hoger risico op uterusruptuur, terwijl een geplande keizersnede eigen complicaties kan hebben. Er zijn weinig voortekenen die een dreigende uterusruptuur voorspellen.
Foetale bewaking tijdens een poging tot vaginale baring na een eerdere keizersnede wordt geadviseerd. Preterminale CTG-veranderingen leiden altijd tot een onmiddellijke spoedkeizersnede. CTG-veranderingen die aanleiding geven tot objectivering van het foetale welzijn door middel van MBO, zijn mogelijk voorspellend voor uterusruptuur. De vraag is of deze afwijkingen voldoende onderscheidend zijn om direct een spoedkeizersnede te besluiten, of dat MBO eerst zinvol is.
Onderzoek naar foetale hartslagafwijkingen en uterusruptuur
Twee studies, van Andersen (2016) en Desseauve (2016), hebben de relatie tussen CTG-afwijkingen en uterusruptuur onderzocht bij vrouwen met een eerdere keizersnede. De studie van Andersen vergeleek CTG-patronen bij vrouwen met volledige uterusruptuur met die van vrouwen zonder ruptuur. De studie van Desseauve analyseerde foetale hartslagafwijkingen in de twee uur voorafgaand aan een uterusruptuur.
Bevindingen uit de studies
- Andersen (2016): Een pathologisch CTG (FIGO graad 3) kwam vaker voor bij vrouwen met uterusruptuur dan bij de controlegroep, zowel in het eerste als in het tweede stadium van de bevalling. Echter, pathologische CTG's kwamen ook frequent voor bij de controlegroep.
- Desseauve (2016): Significante veranderingen in CTG-afwijkingen (FIGO graad 3 en 4) werden waargenomen in de laatste 60, 40 en 20 minuten voorafgaand aan de diagnose van uterusruptuur.
Deze studies wijzen erop dat afwijkende CTG's mogelijk voorspellend zijn voor uterusruptuur, maar de bewijskracht van de gevonden studies wordt als laag beschouwd. Het is onduidelijk hoeveel procent van de vrouwen met een afwijkend CTG uiteindelijk een uterusruptuur zal ontwikkelen.
Mogelijke confounders en effectmodificatoren: De groepen in de studies waren vergelijkbaar wat betreft maternale leeftijd en zwangerschapsduur. Er waren echter ook risico's in de studies, zoals onduidelijkheid over correcties van data en het ontbreken van matching van controlegroepen in bepaalde analyses.
Conclusie van auteurs: De aanwezigheid van pathologische CTG-patronen en ernstige variabele deceleraties kan een voorspeller zijn voor uterusruptuur.
Belangenverklaringen en financiering
De ontwikkeling en herziening van richtlijnmodules worden ondersteund door het Kennisinstituut van de Federatie Medisch Specialisten en gefinancierd door de Stichting Kwaliteitsgelden Medisch Specialisten (SKMS). Werkgroepleden verklaren eventuele financiële of indirecte belangen om belangenverstrengeling te voorkomen. Belangen worden gedurende het proces gemeld en beoordeeld. Verschillende onderzoeken, zoals TANGO DM, SUGARDIP en het WOMB-project, worden gefinancierd, en de resultaten worden gepubliceerd op het gebied van obesitas en zwangerschap.
Er werd aandacht besteed aan het patiëntenperspectief door de deelname van patiëntvertegenwoordigers. De code ter voorkoming van oneigenlijke beïnvloeding door belangenverstrengeling is gevolgd.