Wanneer een baby tijdens de zwangerschap langzamer groeit dan verwacht, spreekt men van foetale groeibeperking (FGV) of intra-uteriene groeiretardatie (IUGR). Dit betekent dat de baby te klein is voor de zwangerschapsduur. Indien de arts dit vaststelt tijdens de periodieke zwangerschapscontroles, kan dit leiden tot opname in het ziekenhuis voor verdere controles. De zwangere vrouw zal gedurende de rest van de zwangerschap nauwgezet worden opgevolgd. Groeivertraging van de foetus in de baarmoeder verhoogt de kans op ziekte en overlijden, vooral in combinatie met vroeggeboorte.
Jaarlijks wordt ongeveer 10% van de kinderen geboren met een geboortegewicht onder de 10e percentiel van een referentiepopulatie. Tegenwoordig wordt steeds meer gebruik gemaakt van individuele groeicurves. Met behulp van computerprogramma's kan voor iedere zwangere vrouw het verwachte 'ideale' geboortegewicht van haar kind worden vastgesteld, wat nauwkeurigere resultaten oplevert dan vergelijkingen met algemene groeicurves. Het is niet altijd mogelijk om een precies onderscheid te maken tussen een 'normale' fysiologische groei (klein zonder groeibeperking en zonder verhoogd gezondheidsrisico) en een 'abnormale' groei (foetale groeibeperking met verhoogd risico op complicaties).
Vormen van Groeivertraging
Er worden twee vormen van IUGR onderscheiden:
Symmetrische Groeivertraging (Type I)
Bij symmetrische groeivertraging is de IUGR in verhouding tot het gehele lichaam van het kind; alle organen, inclusief hoofd en buik, zijn te klein voor de zwangerschapsduur. Het kind is in zijn gehele lichaam vertraagd in de groei. Deze vorm ontstaat meestal vroeg in de zwangerschap en komt het vaakst voor bij kinderen met een aangeboren afwijking of aandoening.
Asymmetrische Groeivertraging (Type II)
Bij asymmetrische groeivertraging is de IUGR niet in verhouding tot het hele lichaam van het kind. Een voorbeeld hiervan is een te kleine buik in verhouding tot het hoofd of de rest van het lichaam. De verhouding buikomtrek/hoofdomtrek (AC/HC) is normaal constant tijdens de zwangerschap; een AC/HC kleiner dan 1 wijst op asymmetrische vertraging. Deze vorm ontstaat meestal laat in de zwangerschap door een verminderde werking van de placenta.
Oorzaken van Foetale Groeivertraging
Foetale groeivertraging kan tal van oorzaken hebben. De belangrijkste factoren zijn:
Factoren Gerelateerd aan de Moeder
- Lengte: De lengte van de moeder is een belangrijke determinant van foetale groei. Kleinere vrouwen (onder 1,55 meter) hebben een grotere kans op een kind met een te laag geboortegewicht dan langere vrouwen (1,70 meter of langer). Dit verband is zichtbaar vanaf 32 weken zwangerschap. De lengte van de vader heeft weinig invloed.
- Gewicht: Een normaal gewicht (BMI tussen 20 en 25 kg/m²) beïnvloedt de groei positief. Een hoger maternale gewicht correleert met een hoger geboortegewicht, mits de BMI normaal is. Zowel een te lage BMI (<20 kg/m²) als een te hoge BMI (≥25 kg/m²) heeft een negatief effect. Vrouwen die minder dan 54 kg wegen, krijgen vaker kinderen met een laag geboortegewicht (<2500 gram). Meer gewichtstoename tijdens de zwangerschap verkleint de kans hierop. Hoge BMI en obesitas geven een 50% hoger risico op een te laag gewicht.
- Leeftijd: Zeer jonge vrouwen (<14 jaar) hebben een verhoogde kans op vroeggeboorte en foetale groeibeperking. Ook bij oudere vrouwen (+35 jaar) bestaat een verhoogde kans op een laag geboortegewicht.
- Aantal kinderen (Pariteit): Hoe meer kinderen een vrouw heeft, hoe hoger het geboortegewicht. Dit verschil is het grootst tussen het eerste en tweede kind.
- Interval tussen zwangerschappen: Vrouwen die binnen 6 maanden na een voorgaande zwangerschap weer zwanger worden, hebben een kleine verhoogde kans op foetale groeibeperking.
- Etniciteit: Niet-westerse kinderen zijn genetisch doorgaans lichter. Het gebruik van geboortegewichtcurves die gebaseerd zijn op een voornamelijk autochtone populatie kan het beeld geven dat een onevenredig groot aantal vrouwen van niet-westerse afkomst een kind krijgt met een te laag gewicht.
- Roken: Hoe meer de moeder rookt, hoe lager het geboortegewicht van het kind. Bij vrouwen die tussen 1 en 10 sigaretten per dag roken, kan dit oplopen tot 150 gram, en bij meer dan 10 sigaretten tot 260 gram. Bij vrouwen die stopten met roken in het eerste trimester was het geboortegewicht vergelijkbaar met niet-rooksters. Passief meeroken heeft een kleiner, maar aanwezig effect (ongeveer 25 gram vermindering).
- Alcohol en drugs: Het foetaal alcoholsyndroom (FAS) kenmerkt zich onder meer door foetale groeivertraging. Harddrugs zoals heroïne, methadon en cocaïne veroorzaken eveneens foetale groeivertraging. De relatie tussen marihuana en foetale groeivertraging is minder duidelijk, maar laat wel een trend naar vermindering van het geboortegewicht zien.
- Luchtvervuiling: Er bestaat mogelijk een relatie tussen luchtvervuiling en foetale groeibeperking.
- Geneesmiddelengebruik: Diverse medicamenten zijn in verband gebracht met foetale groeibeperking, waaronder corticosteroïden, bloeddrukverlagers, anticonvulsiva, anticoagulantia, immuunonderdrukkende geneesmiddelen en chemotherapie. Indien de toediening van het geneesmiddel belangrijk is voor de maternale gezondheid, is het beperkte negatieve effect op de groei van ondergeschikt belang.
- Socio-economische klasse: Een lage sociaal-economische klasse is gerelateerd aan foetale groeibeperking. Dit is vaak geassocieerd met andere factoren zoals roken, zwaar lichamelijk werk, slechtere voedingstoestand en minder goede medische zorg.
- Voeding: Ondervoeding in het tweede en derde trimester leidt tot een vermindering van het geboortegewicht met respectievelijk circa 100 en 200 gram. In geïndustrialiseerde landen is het effect van voeding van de zwangere vrouw op het geboortegewicht echter marginaal. Een ijzertekort (anemie) kan eventueel tot groeivertraging leiden.
- Stress en werkbelasting: Kinderen van moeders die veel psychosociale stress ervaren, zijn bij de geboorte gemiddeld 150 tot 190 gram lichter. Hoe angstiger of gestrester de moeder, hoe lager het geboortegewicht. Hoge werkbelasting kan ook foetale groeivertraging veroorzaken, met variabelen als nachtdiensten, onregelmatige diensten, minimaal vier uur per dag staan, zwaar tillen, lawaai en matige tot hoge werkbelasting in combinatie met slechte sociale steun. Hoe meer van deze factoren aanwezig zijn, hoe groter het risico op een te laag geboortegewicht.
- Lichaamsbeweging: Over lichaamsbeweging in relatie tot groeivertraging is weinig bekend. Gematigde lichaamsbeweging vroeg in de zwangerschap bevordert zeer waarschijnlijk de foetale groei.
- Diabetes: Vrouwen met (zwangerschaps)diabetes hebben een verhoogde kans op een te groot of te klein kind.
- Hoge bloeddruk: Zwangerschapshypertensie en pre-eclampsie gaan gepaard met stoornissen in de aanleg en doorbloeding van de placenta, wat kan leiden tot foetale groeibeperking. Een reeds bestaande, chronisch verhoogde bloeddruk heeft eveneens een negatief effect op de foetale groei.
- Andere medische aandoeningen: Diverse ziekten van de moeder kunnen oorzaak zijn van foetale groeibeperking, zoals ernstige astma en COPD, ernstige hart- en vaatziekten, kanker, hyperthyreoïdie, inflammatoire darmaandoeningen, nierziekten, reumatische aandoeningen (lupus, reumatoïde artritis), neurologische aandoeningen (epilepsie) en collageenziekten.
- Geslacht van het kind: Meisjes zijn gemiddeld lichter dan jongens.
Factoren Gerelateerd aan de Baby
- Congenitale afwijkingen: Bij 20 tot 40% van de kinderen met chromosomale afwijkingen (zoals triploïdie en trisomie) treedt foetale groeivertraging op.
Factoren Gerelateerd aan de Placenta en Navelstreng
- Verminderde placentafunctie: Meestal is een verminderde placentafunctie de oorzaak van foetale groeibeperking, vooral wanneer de groeivertraging optreedt in de tweede helft van de zwangerschap. Hierdoor krijgt de foetus steeds minder aanvoer van zuurstof en voedingsstoffen. Dit kan diverse oorzaken hebben, zoals hoge bloeddruk tijdens de zwangerschap (pre-eclampsie, HELLP-syndroom), een placentatumor (chorioangioma), infecties of placentaloslating.
- Afwijkingen van de placenta: De grootte van de placenta bepaalt de hoeveelheid voedingsstoffen en zuurstofoverdracht naar het kind. Een relatief kleine placenta geeft een verminderde bloedstroom naar de foetus. Dit geldt ook bij placenta-afwijkingen, zoals een voorliggende placenta of chromosomale afwijkingen (partiële mola, mozaïcisme).
- Afwijkingen van de navelstreng: Afwijkingen van de navelstreng, zoals slechts één navelstrengader, kunnen eveneens aanleiding geven tot groeivertraging.
Vroeggeboorte en Groeivertraging
Vroeggeboorte kan bijzonder zorgwekkend zijn. Een baby wordt als vroeggeboren beschouwd als deze voor de 37e zwangerschapsweek wordt geboren. Premature baby's kunnen speciale zorg nodig hebben omdat ze mogelijk nog niet volledig ontwikkeld zijn.
De drie belangrijkste oorzaken van een premature bevalling zijn:
- Eerdere bevalling van een prematuur kind.
- Meerlingenzwangerschap (tweeling of drieling).
- Problemen met de baarmoeder of baarmoederhals die een premature bevalling waarschijnlijker maken.
Bepaalde medische aandoeningen, evenals factoren gerelateerd aan leeftijd, etniciteit of levensstijl, kunnen het risico op vroeggeboorte verhogen.
Risicofactoren en Preventie
Een gezonde levensstijl is cruciaal om vroeggeboorte te voorkomen. Dit omvat het behouden van een gezond gewicht door evenwichtig te eten, het nemen van prenatale vitaminen (vitamines, ijzer en foliumzuur), het vermijden van roken, alcohol en drugs, en het nastreven van dagelijkse lichaamsbeweging. Goede prenatale zorg en snelle behandeling van chronische gezondheidsproblemen zijn eveneens van belang. Daarnaast is het belangrijk om jezelf zoveel mogelijk te beschermen tegen infecties en stress te verminderen.
Als er een verhoogd risico op vroeggeboorte is, of bij zorgen hierover, is het raadzaam om met de arts te praten. Verhoogde opvolging van moeder en baby kan problemen in de ontwikkeling of tekenen van een premature bevalling tijdig opsporen. Levensstijlveranderingen kunnen worden voorgesteld om het risico te minimaliseren. Het leren omgaan met stress is essentieel, bijvoorbeeld door steun te zoeken bij organisaties die zich bezighouden met vroeggeboorte, en door je voor te bereiden op het ziekenhuisverblijf en de praktische aspecten van de zorg voor een premature baby.
Kort opvolgende zwangerschappen verhogen ook het risico. Het wordt aanbevolen om minstens 18 maanden te wachten na een bevalling voordat men opnieuw zwanger probeert te worden.
Diagnose en Opsporing van Groeivertraging
Groeivertraging komt meestal aan het licht doordat de baarmoeder onvoldoende groeit. Tijdens elke zwangerschapscontrole wordt gecontroleerd of de grootte van de baarmoeder overeenkomt met het aantal weken zwangerschap.
Bij vermoeden van foetale groeivertraging worden specifieke onderzoeken uitgevoerd:
- Meten van de hoogte van de baarmoeder (fundushoogte): Een afwijking van 4 cm in fundusgroei, bij een correcte bepaling van de zwangerschapsduur, kan wijzen op groeivertraging.
- Echografie: Deze ongevaarlijke techniek brengt de baarmoeder, baby en moederkoek in beeld. Bij alle zwangere vrouwen wordt tussen 30 en 34 weken, bij voorkeur rond 32 weken, een echografie gemaakt waarbij de foetale buikomtrek wordt gemeten. Indien groeivertraging wordt vermoed, wordt na 14 dagen een tweede echo gemaakt. Naast groei wordt ook gekeken naar eventuele anatomische afwijkingen.
- Doppleronderzoek: Dit onderzoek meet de bloeddoorstroming in de navelstreng en geeft informatie over de werking van de moederkoek. Het wordt aangeraden bij vrouwen met een verhoogd risico.
- Bloedonderzoek: Kan worden uitgevoerd om na te gaan of er sprake is van een ziekte of infectie.
- Cardiotocografie (CTG): Onderzoekt de conditie van de baby door de hartslag en bewegingen in de baarmoeder op te volgen.
De KNOV-standaard 'Opsporing Foetale Groeivertraging' (2013) doet aanbevelingen om de opsporing te verbeteren met de GROW-NL-methode. Hierbij krijgt elke zwangere vóór de 26e zwangerschapsweek een individuele groeicurve. Vanaf 26-28 weken wordt de foetale groei beoordeeld met gestandaardiseerde fundus-symfysemetingen (meting van de hoogte van de baarmoeder). Bij vermoeden van groeivertraging wordt een echo uitgevoerd om het geschatte foetale gewicht te berekenen. Bij een afwijkende curve volgt een diagnostische echo.
Risico's voor het Kind
Een kind met foetale groeivertraging heeft een verhoogd risico op specifieke problemen. Hoe langer de groeivertraging duurt, hoe groter de kans hierop. Ook de onderliggende oorzaak en de zwangerschapsduur zijn belangrijke factoren.
- Vroeggeboorte: Bij foetale groeivertraging is de kans op een spontane of ingeleide vroeggeboorte zeer groot.
- Asfyxie: Kinderen met een te laag geboortegewicht hebben dubbel zoveel kans op asfyxie (lage Apgarscores en navelstreng-pH).
- Doodgeboorte: Foetale groeivertraging is een belangrijke oorzaak van perinatale sterfte. Bij ongeveer de helft van de doodgeboren kinderen is er sprake van foetale groeivertraging.
- Eerste levensjaren: De meeste kinderen (80%) halen de groei grotendeels in, maar ongeveer een derde blijft te klein. Hoe langer de groeivertraging duurde, hoe minder inhaalgroei, vooral bij symmetrische groeivertraging. Zowel in lengte, gewicht als hoofdomvang blijft een grotere achterstand bestaan. Er kan blijvende neurologische schade ontstaan; het risico op verstandelijke beperkingen is groter als de groeivertraging vroeger in de zwangerschap is begonnen. Wiegendood (Sudden Infant Death Syndrome) komt vaker voor bij kinderen die met een te laag gewicht geboren werden.
- Latere leeftijd: Groeivertraagde kinderen hebben op latere leeftijd een verhoogde kans op hart- en vaatziekten, hoge bloeddruk en diabetes.
Beleid bij Foetale Groeibeperking
Het beleid bij foetale groeibeperking richt zich op het bewaken van de conditie van de foetus en het bepalen van het optimale geboortemoment.
Leefwijze
Er zijn geen aanwijzingen dat bedrust effectief is voor de behandeling of preventie van foetale groeibeperking; het kan zelfs schadelijk zijn. Vermijden van giftige stoffen en stoppen met roken zijn belangrijke preventieve maatregelen. Indien er thuis anderen roken, is het verstandig dat zij buiten roken.
Foetale Bewaking
- Echo (om de twee weken): Vaker meten is onbetrouwbaar vanwege de meetfout.
- Doppler (1 à 2 keer per week): Meet de bloeddoorstroming in de navelstrengbloedvaten om de conditie van de placenta te beoordelen.
- Cardiotocografie (CTG) (2x per week, of frequenter indien nodig): Volgt de hartslag van de foetus en bewegingen in de baarmoeder op.
- Biofysisch profiel (wekelijks): Beoordeelt tijdens de echografie systematisch het vruchtwatervolume, foetale bewegingen (inclusief adembewegingen) en het hartpatroon op cardiotocografie. Het dagelijks tellen van foetale bewegingen geeft een indicatie van de conditie van de baby.
Placenta (3D Animation)
De Placenta: Functie en Afwijkingen
De placenta speelt een cruciale rol tijdens de zwangerschap door zuurstof en voedingsstoffen door te geven aan de baby, zodat deze kan groeien en zich kan ontwikkelen. De plaats, grootte en vorm van de placenta kunnen variëren, wat normaal is. Soms kunnen problemen ontstaan, zoals wanneer de placenta voor de uitgang van de baarmoeder ligt of een afwijkende vorm heeft waardoor deze minder goed functioneert.
Wat doet de placenta tijdens de zwangerschap?
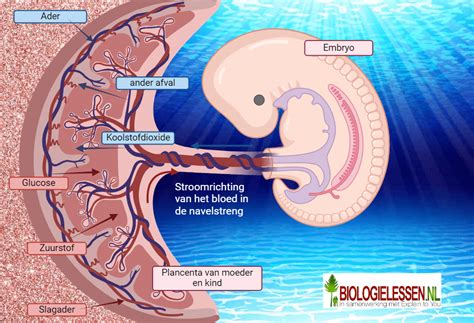
De placenta is een orgaan dat tijdens de zwangerschap in de baarmoeder groeit. Het geeft voedingsstoffen en zuurstof uit het bloed van de moeder door aan het bloed van de baby. Afvalstoffen van de baby worden via de placenta afgevoerd naar het lichaam van de moeder. De placenta werkt als een filter en maakt hormonen aan die belangrijk zijn voor de zwangerschap, zoals het in stand houden van de zwangerschap en de voorbereiding op de bevalling en borstvoeding.
Afwijkende Placenta Vormen en Gevolgen
Normaal gesproken is de placenta rond, zo'n 15-25 cm in doorsnee en 3 cm dik. Bij een grotere baby is de placenta groter, bij een kleinere baby kleiner. De navelstreng zit meestal stevig vast in het midden.
Navelstreng in de Vliezen (Velamenteuze Navelstrenginsertie)
Wanneer de navelstreng niet direct aan de placenta vastzit, maar aan de dunne vliezen eromheen, zijn de bloedvaten minder goed beschermd. Dit kan leiden tot langzamere groei van de baby en een lager geboortegewicht. Extra echo's worden gemaakt om de groei te monitoren. Meestal worden baby's gezond geboren, zelfs met deze afwijking.
Navelstreng bij de Rand (Marginale Navelstrenginsertie)
Als de navelstreng niet in het midden, maar dicht bij de rand van de placenta vastzit, kan dit de doorvoer van voedingsstoffen en zuurstof beïnvloeden, wat kan resulteren in langzamere groei en een lager geboortegewicht. Extra echo's worden ingezet om de groei te volgen. Dit komt regelmatig voor en kan meestal geen kwaad.
Bloedvaten voor de Baarmoedermond (Vasa Praevia)
In zeldzame gevallen liggen bloedvaten uit de navelstreng of placenta voor de uitgang van de baarmoeder. Dit is erg zeldzaam (1 op 3000 tot 6000 zwangerschappen) en komt vaker voor bij een placenta die uit twee delen bestaat, laag in de baarmoeder ligt, of een afwijkende navelstrenginsertie heeft. Bij vaststelling krijgt de zwangere extra controles en een plan voor een veilige bevalling, mogelijk een keizersnede tussen 35 en 37 weken.
Placenta in Twee Delen (Placenta Bilobata)
Bij 2-8% van de zwangerschappen bestaat de placenta uit twee delen, met bloedvaten ertussen. Hoewel de placenta goed kan werken, is er vaker sprake van een velamenteuze insertie of vasa praevia. Extra onderzoeken zijn nodig. Bij de bevalling is het belangrijk dat beide delen van de placenta geboren worden.
Onbedekte Placenta (Placenta Circumvallata)
Wanneer een deel van de placenta niet bedekt is met de vliezen, kan dit bloedverlies veroorzaken. Bij een klein onbedekt deel gaat het vaak goed, maar bij een groter deel is er een grotere kans op een minder goed werkende placenta, langzamere groei van de baby, vroegtijdige vruchtafdrijving, vroeggeboorte of placentaloslating. Meestal wordt dit pas na de geboorte ontdekt, maar soms al tijdens een echo.
Voorliggende Placenta (Placenta Praevia)
Bij de meeste zwangerschappen (95%) ligt de placenta niet in de buurt van de baarmoedermond. Soms ligt de placenta (deels) over de baarmoedermond. Dit kan leiden tot plotseling bloedverlies zonder pijn. Bij de 20-wekenecho wordt de positie van de placenta beoordeeld. Bij meer dan 90% van de zwangere vrouwen groeit de placenta later in de zwangerschap naar een hogere positie. Bij een laagliggende placenta wordt tussen 30 en 32 weken opnieuw een echo gemaakt. Indien de placenta niet hoog genoeg ligt, wordt meestal een keizersnede gepland. Vrouwen die eerder een keizersnede hebben gehad, hebben een verhoogde kans op een voorliggende placenta.
Wat gebeurt er als de Placenta Niet Goed Werkt?
Als de placenta minder goed werkt, krijgt de baby te weinig voeding en zuurstof, wat kan leiden tot verminderde beweging in de buik en langzamere groei. Dit wordt opgemerkt door het meten van de buik tijdens controles of via een groeiecho. Te weinig vruchtwater kan ook een teken zijn van verminderde zuurstof- en voedingstoevoer.
Oorzaken van een slecht werkende placenta kunnen zijn: hoge bloeddruk, suikerziekte, roken, bepaalde ziektes of aangeboren afwijkingen bij de baby. De placenta zelf kan niet worden behandeld, maar de oorzaak wel. Extra controles volgen om de toestand van de baby te monitoren, met als doel de baby zo lang mogelijk veilig in de baarmoeder te laten groeien. Alleen als de placenta erg slecht werkt en de baby niet meer groeit, wordt een plan gemaakt om eerder te bevallen via inleiding of keizersnede, zodat de baby buiten de baarmoeder extra hulp kan krijgen.
Wat gebeurt er als de Placenta Loslaat?
Hoewel de placenta erg goed vastzit, kan deze in zeldzame gevallen (ongeveer 2 op 1000 zwangerschappen) tijdens de zwangerschap (deels) loslaten. Dit vereist snelle medische hulp, omdat de baby te weinig zuurstof kan krijgen en de moeder veel bloed kan verliezen. Symptomen zijn plotselinge, ernstige buikpijn, een keiharde buik en bloedverlies uit de vagina. Bij verdenking op placentaloslating volgt verwijzing naar het ziekenhuis voor onderzoek, zoals een echo en een hartfilmpje (CTG). Bij een volledige placentaloslating wordt de baby met een spoedkeizersnede geboren.
Wat gebeurt er als de Placenta er niet uit komt bij de Bevalling?
Normaal gesproken laat de placenta binnen dertig minuten na de geboorte van de baby los door samentrekkingen van de baarmoeder. Indien dit niet gebeurt, kan de verloskundige medicatie geven, de blaas legen, of hulp van een arts inschakelen. In zeldzame gevallen, wanneer de placenta is ingegroeid in de baarmoederwand (placenta accreta), kan een operatie nodig zijn.
Ervaringen met een baby die voorloopt op groei:
Sommige zwangere vrouwen ervaren dat hun baby voorloopt op groei, wat kan leiden tot zorgen over zwangerschapsdiabetes. Dit wordt vaak opgevolgd met regelmatige groeiecho's. De ervaringen variëren: sommigen krijgen een flinke baby zonder zwangerschapsdiabetes, terwijl anderen wel zwangerschapsdiabetes ontwikkelen. Het is belangrijk om de adviezen van de verloskundige en gynaecoloog op te volgen en je niet te veel zorgen te maken, aangezien schattingen niet altijd accuraat zijn.