Vrouwen die een knobbeltje of een verharding in de borst voelen, denken uiteraard onmiddellijk aan borstkanker. Echter, de meeste gezwellen in de borst zijn goedaardig. Omdat er altijd een kans bestaat dat ze toch kwaadaardig zijn, moeten dergelijke knobbeltjes onmiddellijk door een arts worden onderzocht. Wanneer je een abnormaal knobbeltje voelt in de borsten, of wanneer bij een borstonderzoek afwijkingen worden gezien, moet je dat altijd laten onderzoeken. Het doel van deze onderzoeken is om na te gaan of het om een goed- of kwaadaardige aandoening gaat. Daarom zullen vrouwen die geregeld dergelijke gezwellen hebben, van nabij worden opgevolgd door de arts.

Diagnostische Methoden
De arts zal de borsten bekijken en betasten (palpatie). Hij bekijkt ook de huid en de tepels, en gaat na of de lymfeklieren gezwollen zijn. Een mammografie is een röntgenfoto van de borsten. Met de foto wordt bekeken wat voor soort knobbels of onregelmatigheden zich in de borst bevinden. Op deze manier is het mogelijk een scherpe afbeelding van de borst te krijgen. Bovendien geeft een mammografie bij vrouwen jonger dan 30 jaar en bij zwangere vrouwen, waarvan de borsten bijna volledig gevuld zijn met klierweefsel, vaak een slecht beeld waarop weinig of niets te zien is. Bij een echografie wordt een afbeelding van de borsten gemaakt door geluidsgolven. Dit geeft informatie over de verschillende weefsels in de borst. Op deze manier kan een arts bijvoorbeeld een cyste onderscheiden van een ander soort knobbel. Door de uitkomsten van deze onderzoeken kan de chirurg bepalen of weefselonderzoek nodig is. Vaak wordt dan een punctie verricht.
Soorten Puncties
- Cytologische punctie: Bij een cytologische punctie worden weefselcellen of vocht opgezogen met een dunne holle naald. Dit materiaal wordt vervolgens door de patholoog onderzocht onder de microscoop of er al dan niet kwaadaardige cellen aanwezig zijn.
- Excisie biopsie: Bij een excisie biopsie maakt de chirurg een sneetje in de borst en haalt het afwijkende stukje weefsel weg. Dit wordt vervolgens onder de microscoop onderzocht. Afhankelijk van de situatie kan een biopsie onder plaatselijke of algehele verdoving gebeuren.
Veelvoorkomende Goedaardige Borstgezwellen
De term teratoom, ook wel 'wondergezwel' of 'monstergezwel' genoemd, verwijst naar een vaak goedaardige tumor die bestaat uit cellen die normaal gesproken niet voorkomen op de plaats waar het gezwel ontstaat. Het is een type tumor dat ontstaat uit stamcellen. Deze cellen kunnen nog veel andere soorten cellen vormen, zoals cellen van het hart en bijvoorbeeld botcellen. Om die reden zitten er vaak allerlei verschillende typen weefsel in het gezwel, zoals huid, haren, botten en tanden. Teratomen zijn meestal goedaardig en komen op verschillende plekken in het lichaam voor. Vaak zitten ze op de eierstokken of teelballen.
Een teratoom (Grieks: τεράτωμα, monsterlijke zwelling) is een vorm van neoplasie, ontstaan uit ongedifferentieerde stamcellen. Het zijn tumoren die weefsels of orgaancomponenten bevatten uit alle drie de kiembladen. Meestal liggen dergelijke tumoren ingekapseld in het lichaam en zijn er verschillende gedifferentieerde weefsels aanwezig, als haar, huid, tanden, spieren en zenuwen. Als het teratoom weefsels uit alle kiembladen bevat, wordt het matuur of rijp genoemd. Een embryonaal (immatuur, onrijp) teratoom daarentegen bevat slecht gedifferentieerde epitheliale en mesenchymatische weefsels. Voor het overgrote deel zijn teratomen goedaardige tumoren.
Hoewel de term teratoom vaak geassocieerd wordt met andere delen van het lichaam, is het belangrijk te weten dat dergelijke weefselvormingen ook in de borst kunnen voorkomen, hoewel dit relatief zeldzaam is. Een teratoom in de borst kan worden beschouwd als een dermoidcyste, wat duidt op een goedaardige cyste die zich vormt uit overgebleven huidonderdelen, vet en andere weefsels. Deze cysten zijn aanwezig vanaf de geboorte als gevolg van een fout in de ontwikkeling. Hoewel ze vaak geen klachten veroorzaken, kunnen ze naarmate ze groter worden druk uitoefenen op omliggende structuren.
1. Fibrocystische Veranderingen
De meeste gezwellen in de borst worden veroorzaakt door "fibrocystische" veranderingen. Fibrose verwijst naar de vorming van bindweefsel of littekenweefsel, cysten zijn holtes gevuld met vloeistof. Pijn of zwelling van de borst wijst vaak op fibrocystische veranderingen. Voor deze aandoening bestaan vele verouderde benamingen zoals ziekte van Reclus, fibrocystische mastopathie, mammaire dysplasie. Vrijwel alle vrouwen hebben een bepaalde knobbeligheid in hun borsten tegen de tijd dat ze in de dertig en veertig zijn. Tijdens elke cyclus die doorlopen wordt zet het borstweefsel uit en krimpt het weer, waardoor bindweefselgebiedjes achterblijven die aanvoelen als knobbels of kleine gezwelletjes verspreid door de hele borst. Soms worden de borsten op verschillende plaatsen gevoelig. In de premenstruele periode kan de gevoeligheid erger worden en het aantal knobbels kan toenemen omdat cysten de neiging hebben zich rond deze tijd te vormen. Eigenlijk gaat het hier dus om een normale evolutie van de borst en niet om een aandoening. Als je regelmatig pijn hebt in de borst en kleine onregelmatigheden voelt, raadpleeg je best je huisarts.
2. Goedaardige Bindweefseltumoren
Een goedaardige bindweefseltumor in de borst is een woekering van bindweefsel (steunweefsel) van de borst. De oorzaak van goedaardige bindweefseltumoren is onbekend. Omdat de tumoren pas ontstaan na het op gang komen van de menstruele cyclus wordt vermoed dat het hormoon oestrogeen een rol speelt.
Bindweefselknobbel (Fibroadenoom)
Een fibroadenoom of ‘borstmuis’ is het meest voorkomende goedaardige bindweefseltumor in de borst. Een fibroadenoom is een klein (2 à 3 cm, maximaal 4 cm in doorsnede), rond knobbeltje dat aanvoelt alsof het van rubber is. Wanneer het knobbeltje tussen twee vingers wordt vastgehouden, kan het heen en weer worden bewogen. Het zit dus niet vast aan de huid of aan een diepere laag van de borst. Het bevindt zich vaak in de buurt van de tepel. Omdat een fibroadenoom hormoongevoelig is kan de grootte voor de menstruatie of tijdens een zwangerschap veranderen. Een fibroadenoom is meestal pijnloos, maar tijdens een zwangerschap, bij borstvoeding of vlak voor de menstruatie kan het wel gevoelig zijn. Fibroadenomen komen meestal voor bij jongere vrouwen (-35 jaar). Het grootste gedeelte van de borstgezwellen die zich voordoen in de leeftijdsgroep tussen 15 en 25 jaar betreffen fibroadenomen. Naar schatting heeft zowat een kwart van de vrouwen tussen 20 en 30 jaar een fibroadenoom. In de leeftijdsgroep van 30 tot 40 jaar zijn 15% van alle voelbare borstgezwellen fibroadenomen. Ze kunnen ook op oudere leeftijd voorkomen, maar niet meer na de overgang, behalve bij vrouwen die een hormoonvervangende behandeling krijgen. Zijn fibroadenomen al aanwezig, dan zullen deze na de overgang meestal in grootte afnemen.
Phyllodeale Bindweefseltumor
Deze bindweefseltumoren komen veel minder vaak voor en worden vooral gezien bij vrouwen tussen de 35 en 55 jaar oud. Een phyllodeale of bladvormige bindweefseltumor voelt meestal hobbelig aan en kan in korte tijd snel groeien. Een kleine tumor geeft meestal geen verschijnselen. Een grote tumor kan pijnlijk zijn en de contouren en de grootte van de borst veranderen. Fibroadenomen zijn opgebouwd uit klier- en bindweefsel en zijn onschadelijk. Ze vergroten het risico op borstkanker niet. Toch is het belangrijk om een knobbeltje altijd te laten onderzoeken, zelfs wanneer men ervan uitgaat dat het om een fibroadenoom gaat. Een mammografie en een echografie en eventueel onderzoek met magnetische resonantie (MRI) zijn hiervoor de meest aangewezen technieken. Wanneer een fibroadenoom groot (+ 3 cm) of erg pijnlijk is, of wanneer het begint te groeien, kan het heelkundig verwijderd worden. Een phyllodeale of bladvormige bindweefseltumor wordt meestal verwijderd omdat er, zeker bij vrouwen met een familiale voorgeschiedenis van borstkanker, een licht verhoogde kans bestaat dat het uiteindelijk kwaadaardig kan worden.
3. Hamartoma
Een hamartoma is een goedaardige tumor bestaande uit weefsels die aanwezig zijn in de borst (epitheel, bindweefsel, vet). Dit type van knobbeltje voelt heel zacht aan en is meestal scherp afgelijnd. Het letsel wordt op jonge leeftijd aangetroffen. De behandeling en opvolging is hetzelfde als bij een fibroadenoom.
4. Verhard Klierweefsel (Scleroserende Adenose)
Adenose betekent een toename van klierstructuurtjes in de eindvertakkingen van de melkklieren, in de zogeheten lobuli. Deze nieuwe kliertjes zijn opgebouwd uit normale goedaardige cellen. Dit gaat samen met toename van fibreus weefsel eromheen, sclerose genoemd. De getroffen gebieden zijn klein en het weefsel wordt hard en kan soms door de huid heen gevoeld worden als een knobbel. De knobbel is niet beweeglijk binnenin het borstweefsel. Meestal wordt deze diagnose gesteld wanneer er weefselonderzoek is gedaan van kalkspatjes gezien op een borstfoto. Verhardende adenosis treft meestal maar een borst en komt voor bij menstruerende vrouwen, maar het vormt geen obstakel bij borstvoeding. Deze aandoening is onschuldig en een operatie is niet nodig. Om zeker te zijn dat het om deze aandoening gaat, moet wel een biopsie worden uitgevoerd.
5. Papillomen
In de hoofdmelkgangen, net onder de tepelhof, komen soms kleine, wratachtige gezwellen voor die papillomen worden genoemd. Soms produceren ze een geel vocht, of veroorzaken ze een ingetrokken tepel. Na verloop van tijd kunnen ze verkalken en kan er littekenweefsel gevormd worden (fibrose). Ze komen het meeste voor bij vrouwen tussen 30 en 50 jaar. Papillomen kunnen zich in meerdere melkgangen tegelijk ontwikkelen. Een papilloom is vaak moeilijk te herkennen op een mammografie of een echografie. Omdat het ook vaak moeilijk is om een onderscheid te maken met bepaalde kwaadaardige tumoren, zal de aangetaste melkgang meestal operatief weggehaald worden.
6. Cyste
Een cyste is een met vocht gevulde holte die duidelijk voelbaar is. Ze kunnen ontstaan door verstopping van een melkgang. Borstcysten kunnen zeer klein zijn, maar ook enkele centimeters in doorsnede. Ze veroorzaken soms pijn in de borsten. Als de borsten gespannen zijn, is een cyste te voelen als een ronde, stevige knobbel. In de loop van de menstruatiecyclus kan de cyste groter of kleiner worden. Er kunnen meerdere cysten tegelijk in de beide borsten voorkomen. Dit wordt dan 'fibrocysteuze mastopathie' genoemd. Borstcysten komen veel voor, vooral in de leeftijdsgroep 35-55 jaar. Na de overgang ontwikkelen cysten zich meestal niet, behalve in zeldzame gevallen of wanneer een vrouw een oestrogeenvervangende behandeling ondergaat. Meestal zal je huisarts een echografie en mammografie laten uitvoeren. Daarnaast wordt vaak wat vocht uit de cyste opgezogen en onderzocht in het laboratorium. Afhankelijk van de uitslag hiervan kan een biopsie noodzakelijk zijn. Hierbij wordt een stukje van de wand van de cyste verwijderd en in het laboratorium onderzocht. Vrouwen jonger dan 50 jaar bij wie een voelbare cyste wordt gevonden, en zeker wanneer er een familiale geschiedenis van borstkanker bestaat, moeten nauwgezet opgevolgd worden. De aanwezigheid van een cyste wijst immers om een verhoogde activiteit van epitheelweefsel, wat een hoger kankerrisico betekent. Daarom zal jaarlijks een mammografie en een echografie worden uitgevoerd. Ook wanneer de cyste niet kwaadaardig is, kunnen grote cysten die pijnlijk zijn, onder echografische geleiding gemakkelijk leeggeprikt worden (drainage).
7. Vetnecrose
Vetnecrose betekent letterlijk het afsterven van vetweefsel. Vetnecrose kan ontstaan na een trauma van de borst, bv. een ongeluk, een stoot tegen de borst of een operatie (bv. na een borstverkleining of -vergroting of een borstreconstructie). Soms ontstaat vetnecrose in de borst spontaan. Het wordt vooral gezien bij vrouwen met overgewicht en/of zware borsten. Bij een vetnecrose voel je één of meerdere stevige knobbeltjes. De huid van de borst kan een beetje rood zien. Er kan een foto van de borst (mammografie) of echo nodig zijn om meer duidelijkheid te geven. Op de foto of de echo kan vetnecrose soms sterk lijken op een kwaadaardige aandoening. Om in dat geval de diagnose met zekerheid te stellen, wordt met een dunne naald wat vocht uit een knobbel opgezogen en daarna onderzocht. Dit wordt dunne naald aspiratie cytologie genoemd. Vetnecrose verdwijnt vanzelf, meestal binnen een maand. Daarbij kan wel littekenweefsel ontstaan. Soms ontstaat een cyste (holte) die gevuld is met afgestorven vetweefsel. De cyste kan met een dunne naald worden leeggezogen. Het risico op borstkanker is niet verhoogd.
8. Vetweefselknobbel (Lipoom)
Een lipoom of vetbolletje is een geïsoleerde, kleine, niet pijnlijke massa die bestaat uit vetweefsel en traag groeit. Het voelt meestal zacht aan. Lipomen kunnen overal in het lichaam voorkomen waar vetcellen zitten. De meest voorkomende plaatsen zijn de oksels, bovenbenen, onderarmen, de hals en de romp. Meestal zijn lipomen goedaardig en is een behandeling niet nodig. Het lipoom wordt pas chirurgisch verwijderd wanneer het hinderlijk is omdat het op andere weefsels drukt, of ervan wordt verdacht kwaadaardig te zijn. In dat geval gaat het niet om een lipoom maar om een liposarcoom, een tumor die zelden in de borst voorkomt.
9. Verwijde Melkgang (Ductectasie)
Ductectasieën zijn verwijde melkgangen die gepaard kunnen gaan met een chronische ontsteking en tepelvloed. Het gaat om heldere, witte of soms groene vloeistof die uit de tepel komt. De borst voelt pijnlijk, warm en rood aan. Verwijde melkgang komt vooral voor rond de leeftijd van vijftig jaar, voor of rond de menopauze. Het is onbekend wat de oorzaak hiervan is. Zijn de tepelvloed of chronische ontstekingsverschijnselen erg storend, dan is het raadzaam om operatief enkele verwijde melkgangen te verwijderen (microdochectomie). Het verwijderen van alle tepeluitgangen heet een conusexcisie. Hierbij wordt het klierweefsel verwijderd achter de tepel en tepelhof middels een snee langs de tepelhof.
Kiemceltumoren en Teratomen
Kiemceltumoren (GCT's) zijn zeldzame vormen van kanker die ontstaan in cellen die eicellen (eierstokken) of zaadcellen (testes) moeten worden. Omdat kiemcellen zich al heel vroeg in de ontwikkeling vormen, kunnen ze zich soms ook elders in het lichaam nestelen, wat leidt tot tumoren in gebieden zoals het staartbeen (sacrococcygeale regio), de borstkas (mediastinum), de buik, de hersenen of het bekken. Het goede nieuws: de meeste GCT's bij kinderen zijn goed te behandelen - en veel zijn zelfs te genezen - vooral wanneer ze vroeg worden ontdekt.
Een teratoom is een type tumor dat ontstaat uit stamcellen. Deze cellen kunnen nog veel andere soorten cellen vormen, zoals cellen van het hart en bijvoorbeeld botcellen. Om die reden zitten er vaak allerlei verschillende typen weefsel in het gezwel, zoals huid, haren, botten en tanden. Teratomen zijn meestal goedaardig en komen op verschillende plekken in het lichaam voor. Soms worden ze ook aangetroffen op het stuitje, de neus, rondom de ogen, de nek of middenrif. Afhankelijk van de locatie en de grootte, kan een teratoom klachten veroorzaken. Soms drukken ze op andere organen en dat kan pijn veroorzaken of naarmate ze groter worden, kan je ze voelen.
Tumor growth - 3D medical animation
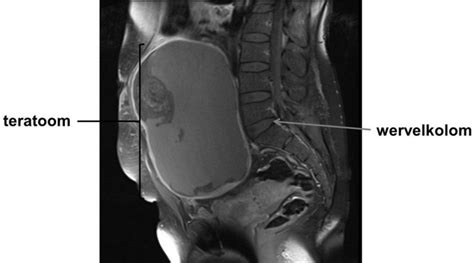
Sacrococcygeaal Teratoom (SCT)
Een sacrococcygeaal teratoom (SCT) kan geheel intrapelvien gelegen zijn en is dan uitwendig niet zichtbaar. Zo’n SCT kan zeer aspecifieke symptomen geven. Bij de eerste patiënte, een pasgeboren meisje, werd vóór de geboorte vastgesteld dat zij intrapelvien een cysteuze massa had. Dit was een benigne SCT. Na verwijdering hiervan bleek zij een neurogene blaasdisfunctie te hebben. Bij de tweede patiënt, een 2-jarige jongen, ontstond een maligne SCT na 2 incomplete resecties van een benigne intrapelvien SCT. De twee andere patiënten, een 4- en een 15-jarig meisje, hadden beiden klachten van obstipatie en buikpijn. Ook zij bleken een SCT te hebben. Vroege detectie en radicale excisie, inclusief verwijdering van het os coccygis, zijn nodig om maligne ontaarding te voorkomen. Epidemiologie: 1 op de 15.000 tot 30.000 baby’s heeft deze tumor en in Nederland worden per jaar ongeveer zes kinderen met deze tumor geboren. De tumor komt daarbij vier keer zo vaak voor bij meisjes dan bij jongens. Diagnose: Door een gestructureerde orgaanscreening en verbeteringen in techniek, worden tegenwoordig ongeveer 2/3 van alle SCT al tijdens de zwangerschap vastgesteld. Met name de volledig inwendig gelegen SCT zijn soms lastig tijdens de zwangerschap vast te stellen en komen soms pas na de geboorte aan het licht. Als er een SCT tijdens de zwangerschap wordt vastgesteld, betekent dit dat het kind nauwkeurig dient te worden opgevolgd. Dit zal met herhaaldelijke echo onderzoeken gebeuren. Hierbij wordt gekeken hoe snel de tumor groeit en of het kind hiervan problemen ervaart. De baby moet namelijk naast zijn eigen lichaam ook de tumor met bloed voorzien en dit kan een grote belasting voor het hart vormen met kans op het ontwikkelen van hartfalen. Zoals gezegd is het SCT in de meerderheid van de gevallen een goedaardige tumor, een kwaadaardige tumor bij de geboorte wordt maar in ongeveer 7% van alle gevallen gezien. Echter, de tumor kan snel kwaadaardig worden, waardoor een snelle operatieve behandeling in alle gevallen noodzakelijk is. De behandeling: Alle SCT moeten middels een operatie worden verwijderd, onafhankelijk of ze goed- of kwaadaardig zijn. Doordat de doorbloeding van de tumor zeer goed is, is dit voor het hart van het kind een extra belasting. Daarnaast bestaat het risico op een bloeding vanuit de tumor die zeer ernstig kan zijn. Op basis van deze redenen worden kinderen met een SCT altijd vrij snel na de geboorte geopereerd, waarbij de tumor in zijn geheel weggenomen wordt samen met het botje van het stuitbeen. Bij kinderen met een bloeding of waar tijdens de zwangerschap reeds hartfalen is vastgesteld, moet een spoedoperatie direct na de geboorte plaatsvinden. De kinderchirurg neemt met de ouder(s) de operatie en het postoperatieve beloop door en bespreekt samen eventuele vragen. De kinderanesthesist legt alle details over de narcose uit. Opvang na de geboorte: Kinderen met een SCT worden in een academisch ziekenhuis met kinderchirurgische afdeling en een neonatale intensive care unit (NICU) geboren of worden hiernaartoe overgeplaatst als het van te voren niet bekend was. In principe is een keizersnede niet per se noodzakelijk; dit zal individueel worden bepaald en hangt onder andere van het verloop van de zwangerschap af. Op de NICU is het mogelijk nodig om het kind te helpen de bloeddruk op pijl te houden met medicatie en mogelijk moet het ook worden beademd. Soms is er geen ondersteuning nodig. Dit hangt onder andere samen met de leeftijd waarop het kind wordt geboren en hoe de zwangerschap tot de geboorte is verlopen. Na de operatie: Na de operatie wordt het kind teruggebracht naar de NICU voor verdere observatie. Soms is het noodzakelijk dat het kind nog wordt beademd en nog niet direct uit de narcose wakker wordt gemaakt. Het kind kan na de operatie gewoon worden gevoed, maar de hoeveelheid zal langzaam worden opgebouwd. De wond dient de eerste dagen goed in de gaten te worden gehouden, omdat er in dit gebied makkelijk wondontstekingen kunnen ontstaan. Afhankelijk van de uitbreiding van de tumor in de buik wordt er ook nog een echo van de nieren en heupgewrichten gemaakt om te kijken of deze door de tumordruk zijn beschadigd. Als het weefselonderzoek toont dat er sprake is van een kwaadaardige tumor, kan het nodig zijn dat het kind chemotherapie moet ondergaan. Risico’s van de operatie: Het grootste risico tijdens een operatie is een bloeding van de tumor zelf of de vaten die de tumor van bloed voorzien. Om dit te voorkomen kan het nodig zijn om eerst met een kijkoperatie de verzorgende bloedvaten te onderbinden voordat dan in buikligging via de bil de tumor wordt verwijderd. Soms kan ook direct vanuit deze positie de verzorgende bloedvaten onderbonden worden alvorens de tumor wordt verwijderd. Verwachtingen op de lange termijn: In ongeveer 9 tot 18% van de gevallen kan het SCT weer terugkomen; meestal is dit binnen drie jaar na de operatie. Daarom worden kinderen die zijn behandeld ook nauwkeurig opgevolgd met een regelmatige policontrole, in het begin om de drie maanden. Hierbij wordt het kind onderzocht en wordt bloed afgenomen. Indien nodig kan ook een echo of een MRI scan worden gemaakt. De kinderchirurg bespreekt dit samen met de ouder(s). Tijdens de zwangerschap wordt de bekkenbodem van het kind in wisselende mate door de tumor verdrongen. Hierdoor kunnen later poep- en plasklachten ontstaan. De ernst van de klachten en de invloed op de levenskwaliteit is heel wisselend en niet alle kinderen ontwikkelen deze klachten.