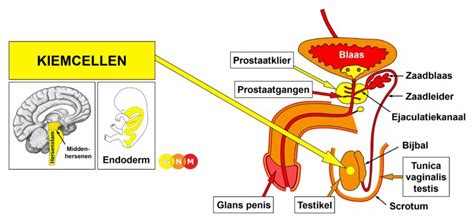
De productie van sperma is een continu proces dat begint in de testikels. Hier bevinden zich, binnen een netwerk van buisjes genaamd zaadbuisjes, de kiemcellen. Onder invloed van hormonen, zoals testosteron, worden deze kiemcellen omgezet in sperma. Zodra zaadcellen hun kenmerkende staarten ontwikkelen, verplaatsen ze zich naar de bijbal, een buisje achter de testikels, waar ze zich verder ontwikkelen gedurende ongeveer vijf weken.
Wanneer een man seksueel opgewonden raakt, komen circa 200 tot 400 miljoen zaadcellen samen met een witachtige vloeistof. Deze vloeistof wordt geproduceerd door de prostaatklier en de zaadblaasjes en staat bekend als zaadvocht. Het mengsel van zaadcellen en zaadvocht wordt vervolgens zaad genoemd. Het gehele proces, van kiemcel tot een zaadcel die een eicel kan bevruchten, duurt ongeveer 2,5 maand. Ondanks deze ontwikkelingstijd produceert het mannelijk lichaam dagelijks miljoenen zaadcellen, waardoor een gezonde man altijd over sperma beschikt, zelfs bij meervoudige ejaculaties per dag.
Factoren die de Kwaliteit van Sperma Beïnvloeden
Naarmate mannen ouder worden, kunnen het aantal zaadcellen en de kwaliteit van het sperma afnemen, wat kan leiden tot meer mutaties. Ook levensstijl- en gezondheidsfactoren spelen een significante rol in de hoeveelheid en kwaliteit van het sperma.
Levensduur van Sperma
De levensduur van sperma is sterk afhankelijk van de omstandigheden. Buiten het lichaam van de man kan sperma al binnen enkele minuten afsterven. Om zwangerschap te bewerkstelligen, is het cruciaal dat de geslachtsgemeenschap plaatsvindt tijdens de vruchtbare periode van de vrouw. Vanwege de beperkte levensduur van sperma buiten het lichaam, is de kans op zwangerschap door sperma in water uiterst klein.
Invriezen van Sperma
Indien het in een land is toegestaan, kan sperma worden ingevroren. Met behulp van vloeibare stikstof bij een temperatuur van -196 °C kan sperma tientallen jaren overleven. In spermabanken kan ingevroren sperma potentieel eeuwig bewaard blijven. Standaard bewaartermijnen in het Verenigd Koninkrijk zijn vaak 10 jaar, hoewel wettelijke bepalingen onder speciale omstandigheden opslag tot 55 jaar toestaan. Deze termijnen zijn echter primair gebaseerd op juridische overwegingen en niet op een daadwerkelijke vervaldatum van het ingevroren sperma.
Het Belang van Gezond Sperma en Levensstijlkeuzes
Gezond sperma is essentieel voor de voortplanting. Het behouden van een optimale spermakwaliteit vereist aandacht voor levensstijlkeuzes:
- Houd de testikels koel: Een temperatuur die iets lager is dan de lichaamstemperatuur is optimaal voor spermaproductie.
- Stop met roken: Roken kan de vruchtbaarheid negatief beïnvloeden.
- Beperk alcoholgebruik: Overmatig alcoholgebruik kan, net als roken, de kwaliteit van het sperma aantasten.
- Vermijd recreatieve drugs: Het gebruik van drugs kan de vruchtbaarheid schaden.
- Raadpleeg een arts over medicatie: Bepaalde voorgeschreven of vrij verkrijgbare medicijnen kunnen invloed hebben op de mannelijke vruchtbaarheid.
- Maak gezonde keuzes: Een algemeen gezonde levensstijl draagt bij aan een betere spermakwaliteit.
- Vermijd stress: Ernstige stress kan de spermaproductie belemmeren.
Omdat de aanmaak van nieuw sperma ongeveer 2,5 maand duurt, zullen veranderingen in levensstijl pas na verloop van tijd effect hebben op de spermakwaliteit.
Overleven van Sperma in het Vrouwelijk Lichaam
Sperma kan tot vijf dagen overleven in het lichaam van een vrouw. Dit betekent dat een vrouw zelfs vijf dagen voor de ovulatie zwanger kan worden. Het verbeteren van de spermakwaliteit door een gezonde levensstijl en het koel houden van de testikels kan het aantal, de beweeglijkheid en de algehele kwaliteit van de zaadcellen ten goede komen.
Geassisteerde Voortplanting en de Ontwikkeling van Kinderen
Kinderen die geboren zijn na behandelingen met donorzaadcellen, donoreicellen of via een draagmoeder, ontwikkelen zich doorgaans net zo goed als kinderen die op natuurlijke wijze zijn verwekt. Langdurig onderzoek, dat gezinnen twintig jaar lang volgde, toont aan dat er geen significant verschil is in psychisch welbevinden of de kwaliteit van familierelaties tussen kinderen geboren via geassisteerde voortplanting en kinderen die natuurlijk zijn verwekt. Het open communiceren over de biologische achtergrond met het kind, bij voorkeur op jonge leeftijd (vóór het naar school gaan), kan positief bijdragen aan gezinsrelaties en een gezonde aanpassing aan de situatie.
Een studie van de Universiteit van Cambridge, de eerste die de langetermijneffecten van verschillende vormen van geassisteerde voortplanting onderzocht, volgde 65 Britse gezinnen met kinderen geboren door geassisteerde voortplanting (22 via draagmoederschap, 17 via eiceldonatie en 26 via spermadonatie) tot de leeftijd van 20 jaar. Deze gezinnen werden vergeleken met 52 gezinnen die natuurlijk zwanger werden. De resultaten toonden aan dat gezinnen die open waren over de biologische afkomst, iets positiever functioneerden. Dit weerlegt eerdere aannames dat kinderen geboren uit donorzaadcellen of eicellen in het nadeel zouden zijn vanwege het ontbreken van een genetische band.
Moeders die hun kinderen vóór de leeftijd van zeven jaar informeerden over hun biologische afkomst, rapporteerden een positievere relatie met hun kinderen en ervoeren minder angst en depressie. Jongvolwassenen aan wie vóór hun zevende verjaardag hun afkomst was verteld, scoorden positiever op het gebied van ouderlijke acceptatie, communicatie binnen het gezin en psychisch welzijn. Ze meldden ook minder vaak problemen met gezinsrelaties.
Over het algemeen maakten de jongvolwassenen zich geen grote zorgen over hun biologische afkomst, en sommigen omarmden de methode van hun conceptie zelfs als iets speciaals. Onderzoekers merkten op dat moeders na eiceldonatie minder positieve familierelaties rapporteerden dan moeders na spermadonatie, mogelijk door onzekerheid over het ontbreken van een genetische band. Dit werd echter niet weerspiegeld in de perceptie van de jongvolwassenen. Jongvolwassenen die door spermadonatie waren verwekt, rapporteerden een slechtere gezinscommunicatie, wat mogelijk te wijten is aan grotere geheimhouding rond spermadonatie. Slechts 42% van de ouders na spermadonatie was op 20-jarige leeftijd openhartig tegen hun kinderen, vergeleken met 88% na eiceldonatie en 100% na draagmoederschap.
Professor Susan Golombok benadrukt dat het hebben van kinderen op nieuwe manieren geen invloed heeft op het functioneren van gezinnen; een oprechte kinderwens is het belangrijkste.
Het Invriezen en Gebruik van Embryo's
In de Amerikaanse staat Ohio is een baby, Thaddeus, geboren na de implantatie van een meer dan 30 jaar oud ingevroren embryo. De ouders, Lindsey en Tim Pierce, slaagden er na 7 jaar vruchteloze pogingen om via een christelijke adoptieorganisatie een dergelijk embryo te bemachtigen. Het embryo was afkomstig van Linda Archerd, die het sinds de jaren '90 had laten invriezen nadat haar toenmalige partner besloot geen kinderen meer te willen. Linda Archerd, nu 62 jaar, beschouwt het embryo moreel gezien als een mens en wilde het niet voor wetenschappelijk onderzoek doneren.
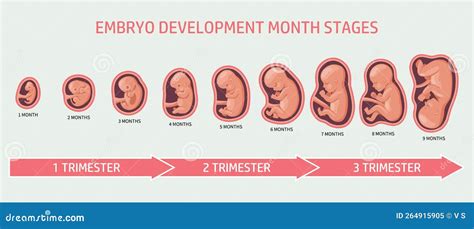
Het proces van IVF (in-vitrofertilisatie) omvat het stimuleren van eierstokken voor het rijpen van meerdere eicellen. Na punctie worden de rijpe eicellen bevrucht. Een bevrucht embryo wordt vervolgens in de baarmoeder geplaatst. Bij Linda en haar ex-partner werd één embryo geïmplanteerd, wat resulteerde in een dochter van 30 jaar. De overige embryo's werden ingevroren. Na haar menopauze heeft Linda de embryo's afgestaan, waarbij ze de voorkeur gaf aan adoptie boven wetenschappelijk onderzoek.
Genetische Mutaties en Mannenonvruchtbaarheid
Onderzoekers van het Universitair Ziekenhuis Gent en Oxford University hebben een genetische mutatie ontdekt die een specifieke vorm van mannelijke onvruchtbaarheid veroorzaakt. Deze mutatie werd gevonden bij een man met een spermadefect na meerdere mislukte vruchtbaarheidsbehandelingen. Tijdens de bevruchting brengt een zaadcel niet alleen genetisch materiaal in, maar activeert het ook de eicel om de embryonale ontwikkeling te starten. Dit gebeurt via een 'zaadcelactiverende factor', specifiek fosfolipase C (PLCzeta).
Een Belgisch-Brits onderzoeksteam onderzocht zaadstalen van negen mannen bij wie ICSI (intracytoplasmatische sperma-injectie) was gefaald. Bij deze mannen werden de eicellen niet geactiveerd. De onderzoekers constateerden dat het eiwit PLCzeta in verminderde hoeveelheid of op een abnormale locatie in hun zaadcellen aanwezig was. Bij één man werd een mutatie in het PLCzeta-gen geïdentificeerd, wat de verminderde of uitblijvende eicelactivatie verklaart. Deze ontdekking is significant omdat het de eerste spontane mutatie is die de functie van PLCzeta drastisch verstoort en tot onvruchtbaarheid leidt.
Het screenen van PLCzeta bij een grotere populatie kan bijdragen aan een beter begrip van de rol ervan bij mannelijke onvruchtbaarheid. Toepassing van PLCzeta tijdens IVF/ICSI-behandelingen zou een nieuwe oplossing kunnen bieden voor eerdere vruchtbaarheidsbehandelingen. Tests met muizeneicellen, geïnjecteerd met een correcte versie van het PLCzeta-gen, toonden aan dat deze eicellen het eiwit zelf aanmaken en geactiveerd worden.
Professor Petra De Sutter van het UZ Gent stelt dat kunstmatige productie van PLCzeta in de toekomst natuurlijke eicelactivatie kan stimuleren, wat hoop biedt aan koppels na meerdere mislukte IVF-pogingen. Daarnaast kan een nog te ontwikkelen medicijn dat PLCzeta onderdrukt, potentieel als mannelijke anticonceptiepil dienen.
Vruchtbaarheidsbehandelingen en Opslag van Reproductief Materiaal
Indien natuurlijke conceptie niet lukt, kunnen vruchtbaarheidsbehandelingen uitkomst bieden. In het Catharina Ziekenhuis worden behandelingen aangeboden zoals ovulatie-inductie (opwekken van de eisprong), IUI (intra-uteriene inseminatie) en IVF/ICSI. Ovulatie-inductie kan plaatsvinden met hormonen, vaak bij vrouwen met het Polycysteus Ovarium Syndroom (PCOS), met medicatie zoals Letrozol of clomifeencitraat, of hormooninjecties.
Bij IUI worden zaadcellen rechtstreeks in de baarmoeder ingebracht, vaak in combinatie met hormoonbehandelingen voor de vrouw. IVF is de procedure waarbij eicel en zaadcel buiten het lichaam worden samengebracht. Het verschil met ICSI zit in de wijze van bevruchting in het laboratorium, waarbij één zaadcel direct in de eicel wordt geïnjecteerd. Na succesvolle bevruchting wordt het embryo overgeplaatst naar de baarmoeder (embryotransfer).
Invriezen van Sperma, Eicellen en Embryo's
De mogelijkheid om reproductief lichaamsmateriaal in te vriezen en te bewaren bestaat voor verschillende doeleinden:
- Sperma: Mannen die een behandeling moeten ondergaan die hun vruchtbaarheid kan verminderen (zoals chemotherapie of langdurig medicijngebruik) kunnen hun sperma laten invriezen.
- Eicellen: Via het IVF-centrum kunnen eicellen worden ingevroren met de vitrificatietechniek, een methode die kristalvorming minimaliseert. Dit is relevant voor vrouwen die vruchtbaarheidsverminderende behandelingen moeten ondergaan, vrouwen met een verhoogd risico op vervroegde overgang, of wanneer er op de dag van de eicelpunctie geen zaadcellen beschikbaar zijn.
- Embryo's: Overgebleven embryo's van goede kwaliteit na een IVF/ICSI-behandeling kunnen worden ingevroren. Dit is ook de standaardprocedure wanneer er risico is op overstimulatie van de eierstokken (OHSS).
- Eierstokweefsel: Voor vrouwen of meisjes die te maken krijgen met kanker of een bloedziekte, kan het invriezen van eierstokweefsel een optie zijn als fertiteitsbewarende maatregel.
- Zaadbalweefsel: Bij jongens die nog geen sperma produceren en een kankerdiagnose krijgen, kan het invriezen van prepubertair teelbalweefsel, dat stamcellen bevat, een optie zijn.
In de MLM-bank van Brussels IVF worden deze materialen veilig bewaard. Het invriezen gebeurt onder strikt gecontroleerde omstandigheden, waarbij kristalvorming wordt voorkomen door toevoeging van speciale media of door vitrificatie. Rietjes met materiaal worden gelabeld met patiëntinformatie en datum van invriezen. Bij donormateriaal wordt een geanonimiseerd donornummer gebruikt.
Proces en Overlevingskansen
Bij het gebruik van ingevroren sperma worden de rietjes ontdooid, waarna de zaadcellen worden "opgewerkt" in het laboratorium: gewassen, geconcentreerd en de beste, beweeglijke zaadcellen worden geselecteerd via 'capacitatie'. Gemiddeld overleeft ongeveer 50% van de zaadcellen het dooiproces. Voor ICSI is doorgaans één rietje nodig.
Eicellen, die delicater zijn, worden ingevroren via vitrificatie. Het gemiddelde overlevingspercentage bij het ontdooien van gevitrificeerde eicellen ligt rond de 75%, met individuele verschillen. Embryo's zijn doorgaans goed bestand tegen invriezen; voor driedaagse embryo's ligt het overlevingspercentage rond de 95%, en voor vijfdaagse embryo's zelfs 98%. Ingevroren embryo's hebben een vergelijkbare kans op succesvolle innesteling als verse embryo's.
Bewaartermijnen en Contracten
De maximale wettelijke bewaartermijn voor zaadcellen is 10 jaar, met medische verlengingen mogelijk. Voor eicellen geldt een maximum van 10 jaar of tot de dag vóór de 48ste verjaardag, eveneens met medische verlengingen. Ingevroren embryo's worden na een IVF/ICSI-behandeling standaard 5 jaar bewaard, waarbij de kosten vaak binnen de terugbetalingscriteria vallen. Verlenging is mogelijk met een gemotiveerd doktersadvies.
Voorafgaand aan het invriezen wordt een contract opgesteld waarin de bestemming van het materiaal na afloop van de bewaartermijn wordt vastgelegd: schenking voor wetenschappelijk onderzoek, vernietiging of anonieme donatie. Bij het verstrijken van de bewaartermijn wordt de afgesproken bestemming automatisch uitgevoerd, tenzij tijdig een verlenging wordt aangevraagd.

Onderzoek naar de Ontwikkeling van Embryo's en Nieuwe Vruchtbaarheidstechnieken
Wetenschappers zijn er voor het eerst in geslaagd een embryo na bevruchting twaalf dagen lang te laten groeien op een petrischaaltje. Normaal gesproken worden bevruchte eicellen enkele dagen na bevruchting in de baarmoeder geplaatst, waar ze zich innestelen en verder ontwikkelen. Onderzoekers van de Rockefeller University hebben de omstandigheden van de baarmoeder in het laboratorium nagebootst, waarbij de embryo's tot dag twaalf een normale ontwikkeling vertoonden, waarna afwijkingen optraden en de ontwikkeling stokte.
Deze bevindingen kunnen vrouwen met vruchtbaarheidsproblemen op termijn helpen en antwoord geven op vragen over waarom IVF-behandelingen vaak mislukken en waarom sommige vrouwen herhaaldelijk een miskraam hebben. De bestaande regel dat er niet geëxperimenteerd mag worden met embryo's ouder dan 14 dagen, komt hiermee ter discussie te staan.
Japanse onderzoekers hebben een nieuwe techniek ontwikkeld die vrouwen met vroegtijdig ovariumfalen (POF), waarbij de menopauze voor het veertigste levensjaar intreedt, kan helpen om toch nog een kind te krijgen. Bij 27 vrouwen met POF werd een eierstok weggehaald, in reepjes en blokjes gesneden, en behandeld met het eiwit Akt. Dit eiwit stimuleert voorlopercellen van eicellen om uit te groeien tot volwassen eicellen. Bij 13 proefpersonen met resterende voorlopercellen werden de behandelde eierstokfragmenten teruggeplaatst, gevolgd door hormoonbehandeling. Bij vijf vrouwen leidde dit tot eisprongen, waarna de rijpe eicellen via IVF werden bevrucht. Eierstokfragmentatie in combinatie met Akt-activering kan een veelbelovende techniek worden, hoewel verder onderzoek nodig is om de slagingskansen te verhogen.
Educatieve content, van bevruchting tot bevalling | 3D medische animatie | door Dandelion Team
Langetermijnonderzoek naar Kinderen geboren uit Reproductief Materiaal
Kinderen geboren na behandelingen met reproductief materiaal dat ingevroren is geweest, vertonen geen verhoogd gezondheidsrisico. Sinds de oprichting in 1983 worden kinderen geboren na MBV-behandelingen in UZ Brussel periodiek onderzocht. Dit onderzoek, dat wereldwijd is uitgebreid over meerdere generaties, toont aan dat deze kinderen een vergelijkbare gezondheid hebben als kinderen die op natuurlijke wijze zijn verwekt. Er zijn momenteel geen aanwijzingen voor verhoogde gezondheidsrisico's.