Tijdens de zwangerschap kan het voorkomen dat de baby in de buik kleiner is dan gemiddeld. Een groeiecho is een medische echo die wordt uitgevoerd om te controleren of de baby goed groeit. Deze echo vindt meestal plaats tussen de 26e en 34e zwangerschapsweek. Een groeiecho wordt ingezet wanneer een verloskundige vermoedt dat de groei van de baby te langzaam of juist te snel verloopt, of wanneer er een verhoogd risico is op een te grote of te kleine baby.
Sommige verloskundigenpraktijken bieden de groeiecho standaard aan, soms ook als een pretecho zonder medische noodzaak. Wanneer er geen medische reden is voor een echo, kan het toch fijn zijn om de baby later in de zwangerschap te zien. In regio's met een multiculturele samenleving wordt de groeiecho soms ook standaard aangeboden, omdat er bij bepaalde niet-westerse achtergronden een grotere kans bestaat op afwijkende groei tijdens de zwangerschap.
Wanneer wordt een groeiecho uitgevoerd?
De verloskundige houdt de groei van de baby tijdens de zwangerschap in de gaten. Dit gebeurt bij elke controle door het opmeten van de buikomvang en het bepalen van de hoogte van de baarmoeder door voelen aan de buitenkant van de buik. Vaak is dit voldoende om de groei te volgen, maar soms is meer informatie nodig. Een groeiecho is dan een nuttig onderzoek.
Redenen om voor een groeiecho te kiezen zijn onder andere:
- Tijdens controles lijkt de baby te langzaam of juist te snel te groeien.
- Het is lastig om de groei via de buik te controleren, bijvoorbeeld bij een tweelingzwangerschap of bij overgewicht.
- Er is sprake van aanhoudend braken na de 20e week, wat de kans op een langzame groei van de baby vergroot.
- Er is eerder een te kleine of te grote baby geboren.
- De baby heeft minder ruimte om te groeien, bijvoorbeeld door een tussenschot in de baarmoeder of een meerlingzwangerschap.
Risicofactoren voor afwijkende groei
Bepaalde factoren vergroten de kans op een te snelle of te langzame groei van de baby tijdens de zwangerschap:
- Medicijngebruik: Sommige medicijnen, zoals die voor epilepsie en de ziekte van Crohn, kunnen de groei van de baby vertragen.
- Ziekten of medische problemen: Zwangerschapsdiabetes kan leiden tot snelle groei van de baby. Hoge bloeddruk en nierproblemen kunnen de groei juist vertragen.
- Overgewicht of ondergewicht: Overgewicht kan snelle groei bevorderen, terwijl ondergewicht de groei kan vertragen.
- Roken, alcohol en drugs: Deze middelen kunnen de placenta en de organen van de baby beschadigen, wat leidt tot tragere groei.
- Niet-westerse achtergrond: Er is een grotere kans op langzame groei tijdens de zwangerschap bij vrouwen met een niet-westerse migratieachtergrond.
- Leeftijd: Vrouwen ouder dan 35 jaar hebben een verhoogde kans op hoge bloeddruk en zwangerschapsdiabetes, wat de kans op een te kleine baby vergroot.
Wat wordt er gemeten tijdens de groeiecho?
Tijdens de groeiecho worden de volgende punten gemeten of gecontroleerd:
- De omtrek van het hoofd van de baby.
- De lengte van het bovenbeen.
- De buikomtrek.
- De hoeveelheid vruchtwater.
- De placenta.
Op basis van deze gegevens kan de verloskundige inschatten of de baby gezond groeit. De metingen worden vergeleken met de gemiddelde groei van baby's op hetzelfde moment in de zwangerschap. Ook wordt gekeken of de verschillende maten van de baby onderling in verhouding zijn, bijvoorbeeld of de lengte van het bovenbeen past bij de hoofdomtrek en buikomvang.
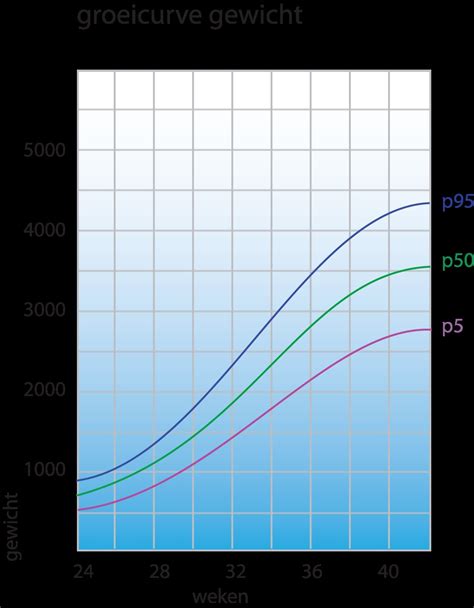
Afwijkende groei van de baby
Als de buikomvang van de baby relatief groter is terwijl andere metingen kleiner uitvallen, kan dit wijzen op groei die verstoord is, bijvoorbeeld door diabetes bij de moeder. Een kleinere buikomvang ten opzichte van andere metingen kan duiden op een niet goed werkende placenta. Soms is er echter geen medische oorzaak en is het simpelweg een kwestie van natuurlijke aanleg, bijvoorbeeld als de moeder zelf ook kleiner is dan gemiddeld.
Als de maten afwijken van het gemiddelde, maar wel met elkaar in verhouding zijn, is natuurlijke aanleg waarschijnlijk de oorzaak. Wanneer de maten anders zijn dan gemiddeld en niet in verhouding, kan dit wijzen op een medische oorzaak.
Vervolgstappen bij een te grote of te kleine baby
Als uit de groeiecho blijkt dat de baby te groot of te klein is, wordt de zwangere vrouw doorverwezen naar de gynaecoloog. Deze zal na twee tot vier weken opnieuw een groeiecho uitvoeren om de groei nauwkeurig te volgen. Als de groei niet door aanleg lijkt te komen, maar door een medische reden, onderzoekt de gynaecoloog de oorzaak. Bij een te grote baby kan bloedonderzoek uitwijzen of zwangerschapsdiabetes de oorzaak is. Bij een te kleine baby wordt de bloeddoorstroming in de bloedvaten van de baby gemeten om de werking van de placenta te beoordelen.
Wat is foetale groeirestrictie?
Foetale groeirestrictie (FGR) betekent dat de foetus (ongeboren baby) zijn eigen optimale groei niet haalt en daardoor buiten de normaalwaarden valt. Dit kan vroege (voor 32 weken zwangerschap) of late (na 32 weken) groeirestrictie zijn. Vroege FGR is vaak ernstiger en leidt vaker tot vroeggeboorte.
Een veelvoorkomende oorzaak van FGR is een niet goed functionerende placenta (moederkoek). De placenta wisselt voedingsstoffen, bouwstoffen, afvalstoffen en zuurstof uit tussen moeder en kind. Als deze functie verstoord is, kan de groei achterblijven of kan er uiteindelijk zelfs een zuurstoftekort ontstaan.
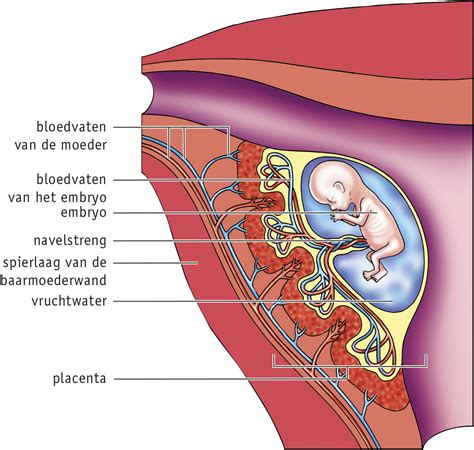
Oorzaken van foetale groeivertraging
Foetale groeivertraging, ook wel intra-uteriene groeiretardatie (IUGR) genoemd, kan diverse oorzaken hebben:
- Genetische factoren: De lengte van de moeder is een belangrijke factor; kortere moeders hebben vaker een kind met een lager geboortegewicht.
- Moederlijk gewicht: Een BMI tussen 20 en 25 kg/m² is optimaal. Zowel ondergewicht als overgewicht kan de groei negatief beïnvloeden.
- Leeftijd: Zeer jonge moeders (<14 jaar) en moeders ouder dan 35 jaar lopen een verhoogd risico.
- Aantal zwangerschappen en interval: Hoe meer kinderen, hoe hoger het geboortegewicht. Een te korte periode tussen zwangerschappen kan ook een rol spelen.
- Etniciteit: Genetisch gezien zijn niet-westerse kinderen doorgaans lichter.
- Roken: Hoe meer de moeder rookt, hoe lager het geboortegewicht. Stoppen in het eerste trimester kan het effect verminderen.
- Alcohol en drugs: Deze middelen kunnen leiden tot foetale groeivertraging.
- Medicijngebruik: Bepaalde medicijnen, zoals corticosteroïden en anticonvulsiva, kunnen de groei beïnvloeden.
- Socio-economische klasse: Een lagere sociaaleconomische status is gerelateerd aan factoren als roken, slechte voeding en minder goede medische zorg.
- Voeding: Ondervoeding tijdens de zwangerschap kan het geboortegewicht verminderen, hoewel dit in geïndustrialiseerde landen minder een rol speelt.
- Stress en werkbelasting: Psychosociale stress en zware werkbelasting kunnen leiden tot een lager geboortegewicht.
- Diabetes: Zowel zwangerschapsdiabetes als reeds bestaande diabetes kan de groei beïnvloeden.
- Hoge bloeddruk: Zwangerschapshypertensie en pre-eclampsie kunnen de placentafunctie verstoren.
- Andere medische aandoeningen: Diverse ziekten van de moeder, zoals astma, COPD, hart- en vaatziekten, kunnen de foetale groei beïnvloeden.
- Geslacht van het kind: Meisjes zijn gemiddeld lichter dan jongens.
- Chromosomale afwijkingen: Bij kinderen met chromosomale afwijkingen treedt vaak foetale groeivertraging op.
- Afwijkingen van de placenta of navelstreng: Een relatief kleine placenta, afwijkingen zoals een voorliggende placenta, of afwijkingen van de navelstreng kunnen de aanvoer van voedingsstoffen en zuurstof beperken.
In ongeveer 1-2% van de gevallen is een chromosomale afwijking de oorzaak. Ongeveer 2% van de vrouwen met een baby met groeiachterstand heeft tijdens de zwangerschap een CMV-infectie (cytomegalovirus) doorgemaakt, wat kan leiden tot groeiachterstand en aangeboren afwijkingen.
Gevolgen van foetale groeivertraging
Een baby met foetale groeivertraging heeft een verhoogd risico op verschillende problemen:
- Vroeggeboorte: De kans op een spontane of ingeleide vroeggeboorte is groter.
- Asfyxie: Kinderen met een laag geboortegewicht hebben een tweemaal zo grote kans op zuurstoftekort rond de geboorte (lage Apgarscores en navelstreng-pH).
- Doodgeboorte: Foetale groeivertraging is een belangrijke oorzaak van perinatale sterfte.
- Problemen in de eerste levensjaren: Hoewel 80% van de kinderen de groei later inhaalt, blijft ongeveer een derde klein. Er kan blijvende neurologische schade ontstaan, met een verhoogd risico op verstandelijke beperkingen, vooral als de groeivertraging vroeg in de zwangerschap begon.
- Wiegendood: Komt vaker voor bij te vroeg geboren kinderen.
- Problemen op latere leeftijd: Kinderen met foetale groeivertraging hebben op latere leeftijd een verhoogde kans op hart- en vaatziekten, hoge bloeddruk en diabetes.

Monitoring en behandeling
Bij vermoeden van foetale groeivertraging wordt de zorg intensiever. Dit kan leiden tot verwijzing naar de gynaecoloog voor:
- Herhaalde echo's: Om de groei in de tijd te volgen.
- Doppleronderzoek: Dit meet de bloeddoorstroming in de bloedvaten van de baby en de navelstreng, wat informatie geeft over de werking van de placenta.
- Cardiotocografie (CTG): Dit meet de hartslag van de baby en registreert bewegingen in de baarmoeder, om de conditie van de foetus te bewaken.
De essentie van het beleid bij foetale groeibeperking is de bewaking van de conditie van de foetus en het bepalen van het optimale geboortemoment. Dit kan betekenen dat de bevalling eerder ingeleid wordt om risico's op zuurstoftekort te voorkomen. De afweging is hierbij cruciaal: heeft de baby het beter in de baarmoeder (met risico op zuurstoftekort) of buiten de baarmoeder (terwijl hij nog niet volledig volgroeid is)?
Leefstijlaanpassingen zoals stoppen met roken, gezonde voeding, voldoende rust en het vermijden van stress kunnen gunstige omstandigheden creëren, maar kunnen foetale groeirestrictie niet genezen. Bedrust wordt over het algemeen niet als effectief beschouwd en kan zelfs nadelige gevolgen hebben.
Placenta-bevalling (3D-animatie)
Wat kunt u zelf doen?
Als er een vermoeden is van foetale groeivertraging, is het belangrijk om de adviezen van de zorgverleners op te volgen. Probeer minder of helemaal te stoppen met roken, aangezien nicotine de bloedvaten vernauwt en de aanvoer van voedingsstoffen beperkt. Probeer ook minder te werken en te sporten, maar blijf wel rustig bewegen. Houd de bewegingen van uw baby goed in de gaten; minder leven in de buik kan een teken zijn dat de baby zuurstof tekort komt.
Als de baby in aanleg klein is en er geen tekenen zijn van een minder goed werkende placenta, is er geen reden voor extra bewaking of een eerdere bevalling. Wanneer de placenta minder goed werkt, kan er minder zuurstofreserve zijn. De bevalling is een moment waarop de baby extra zuurstof nodig heeft. Met een CTG kan een dreigend zuurstoftekort tijdig worden gesignaleerd. Twijfelt u of de bevalling is begonnen, of heeft u vaker harde buiken? Neem dan contact op met uw verloskundige of gynaecoloog.
In sommige gevallen kan het nodig zijn de geboorte in te leiden, bijvoorbeeld rond 37 weken bij een baby die erg klein is (onder p3) of bij sterk afwijkende dopplers. Bij twijfel over het CTG of afwijkende dopplers kan een eerdere, geplande keizersnede nodig zijn. Bij een baby tussen p3 en p10 met vertraagde groei, en normale dopplers, ligt de keuze voor inleiden vanaf 38 weken vaak bij de vrouw zelf.
Uw zorgverzekeraar vergoedt een groeiecho als deze uit medische noodzaak wordt uitgevoerd. Wanneer u de echo op eigen verzoek laat uitvoeren, betaalt u deze zelf.
tags: #groeiecho #kleine #buikomvang