Deze informatie is bedoeld voor vrouwen die overwegen hun baarmoeder, eileiders en/of eierstokken te laten verwijderen. Het verwijderen van deze organen, ook wel hysterectomie genoemd, kan om verschillende medische redenen noodzakelijk zijn. In deze folder leest u de redenen waarom u in overleg met de arts kunt besluiten over te gaan tot deze ingreep, informatie over de operatie zelf, de eventuele risicoâs, de herstelperiode en de gevolgen van deze operatie.
De keuze voor het laten verwijderen van eierstokken en eileiders is geen gemakkelijke. In deze folder kunt u alle voor- en nadelen rustig nalezen.
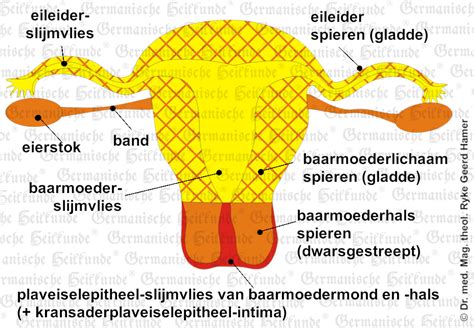
Wat houdt de ingreep in?
Bij een hysterectomie neemt de gynaecoloog je baarmoeder weg. De ingreep verloopt meestal via een kijkoperatie (laparoscopie). Als de arts naast je baarmoeder ook je 2 eierstokken (ovaria) en eileiders (tubae) wegneemt, spreken we van een hysterectomie met bilaterale adnexectomie.
De opnameduur in het ziekenhuis varieert van 1 tot 2 dagen.
Indicaties voor verwijdering van de baarmoeder
De arts kan een operatie voorstellen op grond van verschillende klachten:
- Pijnlijk, hevig, langdurig of onregelmatig bloedverlies: Veelvoorkomende oorzaken hiervan zijn vleesbomen (myomen), endometriose (baarmoederslijmvlies dat voorkomt op een andere plaats dan in de baarmoeder) of adenomyose (baarmoederslijmvlies dat zich in de baarmoederspier bevindt). Soms is kanker, of een voorstadium daarvan, een oorzaak van abnormaal bloedverlies.
- Buikpijn: Dit kan voorkomen bij aandoeningen zoals endometriose, ontstekingen en soms bij vleesbomen.
- Pijn bij gemeenschap: Hoewel een vergrote of afwijkende baarmoeder of een infectie zeker pijn kan veroorzaken, spelen vaak ook andere zaken een rol, zoals relatieproblemen, angst door vervelende seksuele ervaringen in het verleden, of weinig voorspel.
Andere redenen om tot een verwijdering van de baarmoeder over te gaan zijn relatief zeldzaam. Soms is er sprake van een voorstadium van baarmoederhalskanker die niet goed op andere wijze verwijderd kan worden.
Specifieke oorzaken en aandoeningen
- Vleesbomen (myomen): Dit zijn goedaardige gezwellen van spierweefsel in de wand van de baarmoeder. Meestal veroorzaken ze geen ernstige klachten, maar in enkele gevallen ontstaan er klachten van pijn of hevige bloedingen.
- Endometriose: Dit is een afwijking waarbij het slijmvlies dat de binnenkant van de baarmoeder bekleedt zich ook op andere plaatsen bevindt.
- Adenomyose: Dit is een goedaardige aandoening, waarbij slijmvlies van de baarmoeder de spierwand van de baarmoeder binnendringt. Daardoor is de baarmoeder vaak wat vergroot en gevoelig. Dit komt het meest voor bij vrouwen boven de veertig jaar. Pijn kan optreden voor en tijdens de menstruatie, die vaak heviger en langduriger is dan normaal.
Risico op eierstokkanker
Waarschijnlijk heeft u deze folder in handen omdat bij u een verhoogd risico is vastgesteld op het krijgen van eierstokkanker. Vanaf het 40e jaar kunt u in overleg met de gynaecoloog kiezen voor het verwijderen van eileiders en eierstokken. Hierna is de kans op eierstokkanker minimaal, maar niet nul procent. Dit komt doordat het buikvlies aan de binnenkant van de buik hetzelfde type weefsel heeft als de eierstokken.
Sommige vrouwen hebben een afwijking (mutatie) in een van de bij erfelijke kanker betrokken genen (de BRCA1 en BRCA2-genen). Zij hebben de hoogste kans op het krijgen van borst- en/of eierstokkanker. Vrouwen bij wie een afwijking (nog) niet is aangetoond, kunnen op basis van de familiegeschiedenis wel een verhoogd risico hebben op het krijgen van borst- en/of eierstokkanker. Als bij u een afwijking is aangetoond, bespreekt de arts met u het preventief verwijderen van eierstokken en eileiders.
Voorbereiding op de operatie
Als voorbereiding op de operatie krijgt u een uitnodiging om de vragenlijst voor de preoperatieve voorbereiding in te vullen en wordt u indien nodig uitgenodigd voor een gesprek met een van onze anesthesisten.
Om de ingreep vlot te laten verlopen, moet u nuchter zijn vanaf middernacht. Dat betekent niet roken, drinken of eten.
Breng zeker de nodige formulieren mee die de arts moet invullen voordat u na de ingreep naar huis gaat.
Genderbevestigende zorg en fertiliteit
De operatie kan worden ingepland als je minstens 18 jaar oud bent. Daarnaast moet je gedurende 1 jaar meerdere keren op gesprek zijn geweest bij de psycholoog van het Centrum voor genderzorg Antwerpen (CGA). Als je al eerder bent gestart met genderbevestigende hormoontherapie, moet je die al minstens 1 jaar gebruiken voordat de operatie kan worden ingepland.
Wens je in de toekomst biologische eigen kinderen? Bespreek dat dan zeker tijdens de verschillende gesprekken met het CGA. Voor meer informatie kan je altijd terecht bij de verpleegkundig specialist.
Als transgender kan je voor de start van de genderbevestigende hormoontherapie of ingreep via het Fertiliteitscentrum van ZAS eicellen laten invriezen. Zo behoud je de optie om na je transitie nog kinderen te krijgen. Het Centrum voor genderzorg Antwerpen verwijst je door naar een gynaecoloog van ZAS.
Tijdens de eerste consultatie beantwoordt de arts al je vragen en bespreekt met jou het verloop van de ingreep.
De operatie
Vlak voor de operatie komen de gynaecoloog en de anesthesist nog even bij je langs. Als je naar het operatiekwartier vertrekt, vragen we je om antitrombosekousen aan te doen.
Verloop van de kijkoperatie (laparoscopie)
Meestal verricht de arts een kijkoperatie (laparoscopie). Dit gebeurt altijd onder narcose. Het is een ingreep waarbij de arts met een kijkbuis (=laparoscoop) in de buikholte kan kijken.
De gynaecoloog maakt drie kleine sneetjes (van 5 â 10 mm): 1 ter hoogte van je navel en 2 aan beide kanten van je buik. De gynaecoloog gebruikt de insnede ter hoogte van je navel om de camera in je buik te brengen. Via andere sneetjes brengt hij operatie-instrumenten in.
Om de organen goed te kunnen zien, wordt de buikholte gevuld met onschadelijk koolzuurgas. Dit gas wordt vanzelf weer door het lichaam opgeruimd.
Soms is het nodig om via de vagina en de baarmoederhals een instrument in de baarmoederholte te brengen om de baarmoeder tijdens de operatie te bewegen. De arts haalt de eierstokken en eileiders via de instrumenten die in de buik zitten naar buiten.
Na de operatie
Na de ingreep brengen we je naar de ontwaakzaal, waar de verpleegkundigen bloedverlies, pijn en misselijkheid opvolgen. Nadien brengen we je terug naar de verpleegafdeling.
Afhankelijk van wat er voor de operatie was afgesproken en hoe je je voelt, kan het ontslag uit het ziekenhuis al de dag van de ingreep of (meestal) de dag na de ingreep. Dat gebeurt altijd na de zaalronde van de arts.
Pijnstilling en herstel
Direct na de operatie vindt goede pijnstilling plaats. De pijn vermindert de eerste uren na de operatie en verdwijnt meestal aan het eind van de dag. Sommige vrouwen houden de eerste dagen nog buikpijn en krijgen pijnstillers. Ook schouderpijn komt voor, wat komt door het ingebrachte koolzuurgas dat het middenrif prikkelt.
De wondjes aan de buitenkant van uw buik zijn gehecht met oplosbare hechtingen.
Reken op een totale herstelperiode van 4 tot 6 weken.
Belangrijke aandachtspunten thuis
- Antitrombose-injecties: Na de ingreep krijg je gedurende 20 dagen antitrombose-injecties, die je zelf kunt toedienen of via thuisverpleging kunt laten toedienen.
- Steunkousen/antitrombosekousen: Draag de eerste 10 dagen na de ingreep overdag steunkousen/antitrombosekousen. Die mogen uit als je opnieuw goed kunt bewegen.
- Hechtingen verwijderen: 10 dagen na de ingreep verwijdert je huisarts de hechtingen ter hoogte van je buik.
- Vaginaal bloedverlies: 2-3 weken na de ingreep kunnen de vaginale hechtingen wat loskomen en vaginaal bloedverlies veroorzaken. Als dat niet te veel is, hoef je je geen zorgen te maken.
- Vaginale afscheiding: Een lichtbruine tot roze vaginale afscheiding is normaal tot een maand na de ingreep.
- Activiteiten beperken: Gedurende 6 weken na de ingreep mag je niet baden (douchen mag wel), zwaar heffen, sporten of zware huishoudelijke taken uitvoeren.
- Vaginale seks: Dit is te vermijden tot na de nacontrole (6 weken na de ingreep).
Ervaar je thuis onhoudbare pijn, misselijkheid of bloedverlies? Neem dan contact op met het ziekenhuis of je huisarts.
Hoe lang duurt het herstel na een hysterectomie?
Gevolgen van de ingreep
Na de ingreep kan je niet meer zwanger worden. Anticonceptiemiddelen zijn dus niet meer nodig om zwangerschap te voorkomen. Veilig vrijen (om geen soaâs te krijgen of door te geven) wordt uiteraard wel sterk aanbevolen.
Vervroegde overgang (menopauze)
Door deze ingreep raakt u vervroegd in de overgang (climacterium). Door de verwijdering van de eierstokken stopt de productie van vrouwelijke hormonen (oestrogenen) abrupt. Zonder deze ingreep vertoont de hormoonproductie van de eierstokken in de overgang schommelingen en houdt uiteindelijk helemaal op.
Dit uit zich in het onregelmatig worden en uiteindelijk stoppen van de menstruatie en in het optreden van overgangsverschijnselen. Deze nieuwe fase in het leven van de vrouw wordt vaak ervaren als een heroriëntatie op bezigheden, oude idealen en nieuwe toekomstverwachtingen.
Niet iedereen ondervindt (direct) overgangsklachten. Als dit wel het geval is, kijkt de arts of er medicijnen of andere behandelingen zijn die dit tegengaan. Behandeling met hormonen kan een goede en veilige methode zijn. Ook een gezond leefpatroon maakt de klachten beter hanteerbaar.
Mogelijke overgangsklachten
- Opvliegers
- Psychische klachten
- Verhoogde transpiratie
- Emotionele reacties
Veranderingen in het lichaam
Sommige vrouwen merken niet veel veranderingen van hun lichaam, behalve het wegblijven van de menstruatie. Andere vrouwen hebben veel last van klachten.
- Droger slijmvlies: Door het stoppen van de oestrogeenproductie is het slijmvlies droger en verandert ook de huid/bekleding van de vagina van structuur. Klachten kunnen zijn: verzakkingsgevoel van de baarmoeder, veranderingen in het plaspatroon (veel plassen, veel aandrang, incontinentie), of pijn bij het fietsen of tijdens het vrijen. Vaginale hormoontherapie met oestrogenen kan verbetering geven.
- Botontkalking (osteoporose): Omdat het lichaam geen oestrogenen meer aanmaakt, verandert de structuur van uw botten. Na de ingreep kan eerder botontkalking ontstaan. Dit is een normaal verschijnsel bij het ouder worden. Voldoende zuivelproducten, bewegen en zonlicht zijn belangrijk. Soms wordt extra calcium voorgeschreven.
Seksualiteit en vruchtbaarheid
De seksuele en voortplantingsorganen van vrouwen vervullen niet alleen een biologische functie, maar hebben ook een sterk emotionele betekenis. Een gynaecologische operatie kan dan ook veel meer betekenen dan alleen het verwijderen van een orgaan.
Hoe de seksualiteit is na de operatie, hangt sterk samen met de wijze waarop u de seksualiteit beleefde voor de operatie. Het verwijderen van de eierstokken en de eileiders zelf heeft geen consequenties voor het vrijen (wel is net na de operatie de buik nog gevoelig). Na het stoppen van de hormoonproductie hoeft u weinig verschil te merken bij het vrijen, behalve dat op de langere termijn uw schede wat minder vochtig wordt. Hierdoor kan het binnendringen van de penis wat moeizamer gaan of pijnlijk worden.
Door de operatie bent u definitief onvruchtbaar geworden. Vrouwen die voor deze operatie kiezen, reageren hier wisselend op. Als het gezin compleet is, of de kinderwens niet (meer) aanwezig is, is het gemakkelijker om hiermee om te gaan. Als iemand geen kinderen heeft, of de beslissing tot kinderen willen krijgen altijd heeft uitgesteld, dan is dit definitieve verlies van vruchtbaarheid wellicht moeilijker.

Controles en begeleiding
Drie weken na de operatie plannen we een afspraak bij de verpleegkundig specialist van het Centrum voor genderzorg Antwerpen. Die gaat na hoe de genezing verloopt.
Zes weken na de operatie gaat u op controle bij de chirurg die u opereerde.
Gespecialiseerde verpleegkundige
Binnen de afdeling gynaecologie is er een gespecialiseerd verpleegkundige om u te begeleiden en advies te geven. Deze verpleegkundige is zoveel mogelijk aanwezig op de polikliniek tijdens de oncologische spreekuren van de gynaecologen. Aansluitend aan uw gesprek met de gynaecoloog kunt u een gesprek met de verpleegkundige aanvragen. Zij gaat nader in op uw vragen of problemen van praktische, persoonlijke, relationele of werk-gerelateerde aard. Ook kan ze u eventueel wijzen op aanvullende hulp of begeleiding. Ze kan afspraken maken voor verdere onderzoeken en hier uitleg over geven.
Een afspraak maken kan telefonisch met de verpleegkundige, of via de polikliniekassistente.
Vrouw Kind Centrum Saxenburgh
Welkom bij het Vrouw Kind Centrum van Saxenburgh. In ons centrum werken verschillende specialismen samen aan de zorg voor vrouw en kind. Hierbij gaat het om Fertiliteit, Gynaecologie, Verloskunde en Kindergeneeskunde. Door samen te werken in één centrum kunnen we optimale zorg bieden aan u en uw kind.
U kunt terecht bij het Vrouw Kind Centrum voor alle vragen, klachten en problemen rondom vruchtbaarheid, gynaecologie, zwangerschap en bevalling en medische zorg voor uw kind. We werken met een ervaren team van kinderartsen, gynaecologen, (specialistisch) verpleegkundigen en verloskundigen aan de beste zorg voor u, uw partner en uw kind.
Dat doen we door persoonsgericht te werken, waarbij we zoveel mogelijk aansluiten bij persoonlijke gewoonten, behoeften en voorkeuren. Op die manier maken we het verblijf in ons centrum zo prettig mogelijk. In het Vrouw Kind Centrum werken we vanuit gezinsgerichte zorg. Dat betekent dat u als moeder zoveel mogelijk bij uw kind blijft en alleen van elkaar wordt gescheiden als dit medisch noodzakelijk is. Natuurlijk wordt uw partner hierin zoveel mogelijk betrokken en is er veel ruimte voor samenzijn en overnachten. Wanneer u zelf gezond bent en uw kind moet worden opgenomen, dan bieden we de mogelijkheid tot rooming-in.
Medische geschiedenis en geschillen
Er zijn meldingen van geschillen met betrekking tot medische behandelingen in het ziekenhuis in Hardenberg. Een van de zaken betreft een cliënte die zich meldde met hevig vaginaal bloedverlies. Volgens klaagster hebben de artsen bij de behandeling daarvan een kwaadaardige tumor over het hoofd gezien. Deze tumor zou na en als gevolg van de operatie zijn gaan groeien, wat heeft geleid tot een tweede operatie, het aanleggen van twee stoma's en zodanige zenuwschade dat klaagster rolstoelafhankelijk is geworden.
Het ziekenhuis wijst de aansprakelijkheid af en stelt dat er een plausibele verklaring voor de bloedingsklachten was, zodat verder onderzoek niet nodig was. De commissie oordeelt echter dat het ziekenhuis de klachten ten onrechte heeft beoordeeld als menstrueel bloedverlies.
In een andere zaak, eveneens met betrekking tot een behandeling in Hardenberg, klaagde een patiënte over het niet tijdig diagnosticeren van een kwaadaardige tumor van de uterus. Dit zou hebben geleid tot tumorspill en een tweede operatie met ernstige gevolgen, waaronder het aanleggen van stoma's en zenuwschade, met rolstoelafhankelijkheid tot gevolg.
De commissie stelt vast dat er voorafgaande aan de operatie een (cruciale) denkfout is gemaakt door het ziekenhuis. Er was geen sprake van een verdikt endometrium, maar wel van abnormaal, niet menstrueel, bloedverlies. Dat het ziekenhuis ondanks diverse mededelingen van klaagster dat het bloedverlies en bijkomende klachten in het geheel niet leken op menstrueel bloedverlies, het bloedverlies heeft aangemerkt als menstrueel, moet het ziekenhuis worden aangerekend.
Voorts had er op grond van de waarnemingen dat er sprake was van abnormaal veel bloedverlies, maar niet van een verdikt endometrium, hetgeen tegenstrijdige constateringen zijn, een hysteroscopie moeten plaatsvinden. Uit dit weefselonderzoek zou zijn gebleken dat er sprake was van kanker. Door dit achterwege te laten zijn de beginselen van good clinical practice geschonden.
De verplichting die voor een hulpverlener voortvloeit uit een geneeskundige behandelingsovereenkomst wordt in beginsel niet aangemerkt als een resultaatsverplichting, maar als een inspanningsverplichting. Dit omdat het bij een geneeskundige behandeling meestal niet mogelijk is een bepaald resultaat te garanderen.
tags: #baarmoeder #en #eileiders #verwijderen #in #ziekenhuis